病史介绍
患者,女,21岁,半年前无意中发现颈部皮肤出现一褐色肿物,约黄豆大小,肿物逐渐增大至1cm,肿块质地较韧,无特殊不适,为求治疗来我可科就诊。
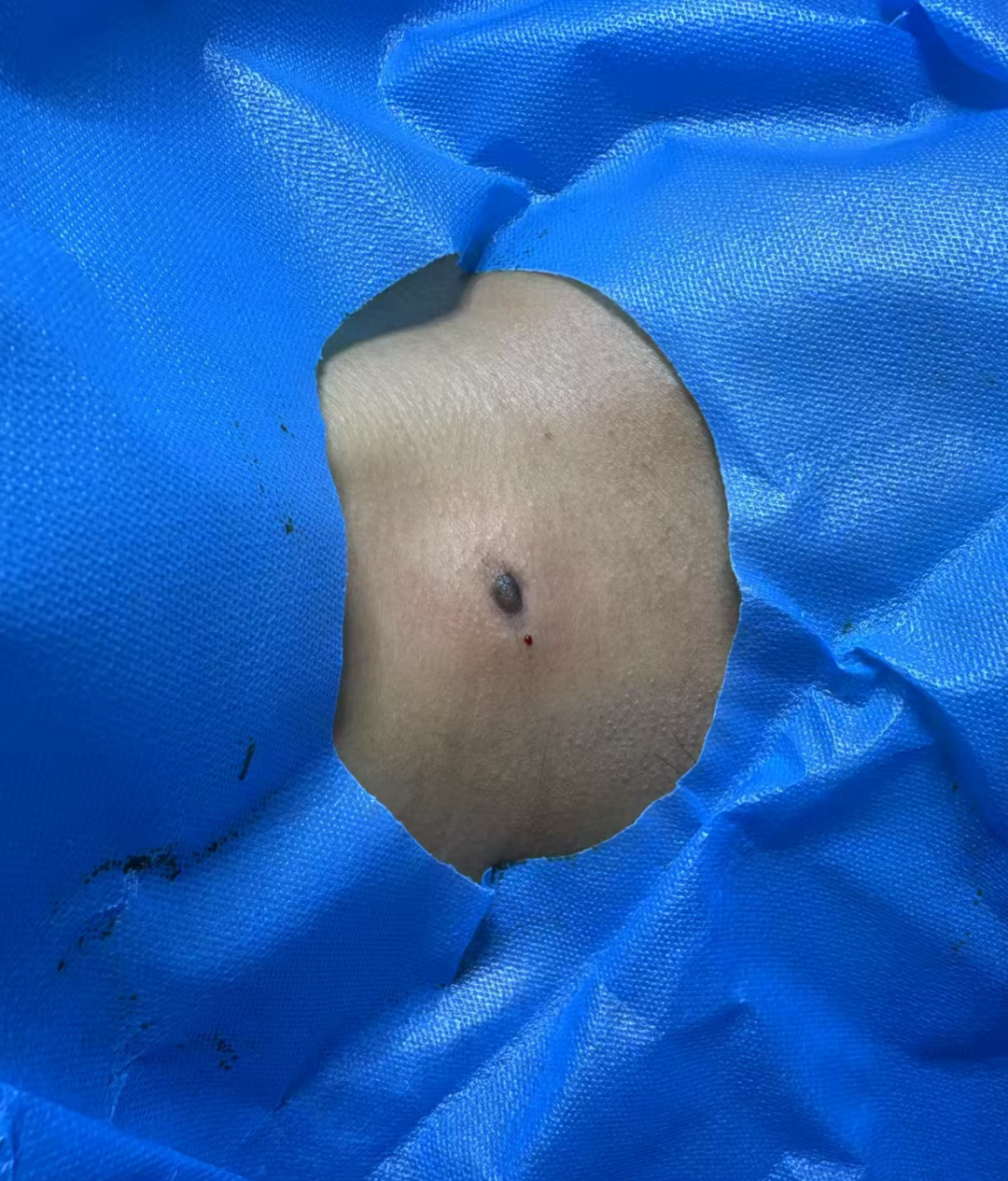
1 专科检查
颈部可见一约1.5×1cm肿块,高出皮肤约0.5cm,质韧,与周围境界尚清晰,未扪及血管搏动,表面皮肤无破溃,活动度好。
2 辅助检查
超声表现:颈部皮肤(患者所属包块处)皮下紧贴皮肤层探及实性不均质回声结节,向皮肤层突出,大小约1.5×1cm,边界尚清晰,CDFI示血流信号不明显。
3 大体所见
带皮组织1块,2.8cm×1.4×0.6cm,梭皮2.5cm×0.6cm,皮肤及皮下见一质韧区,1.4×0.8×0.7cm,切面灰红色,质韧,界欠清。
4 镜下形态
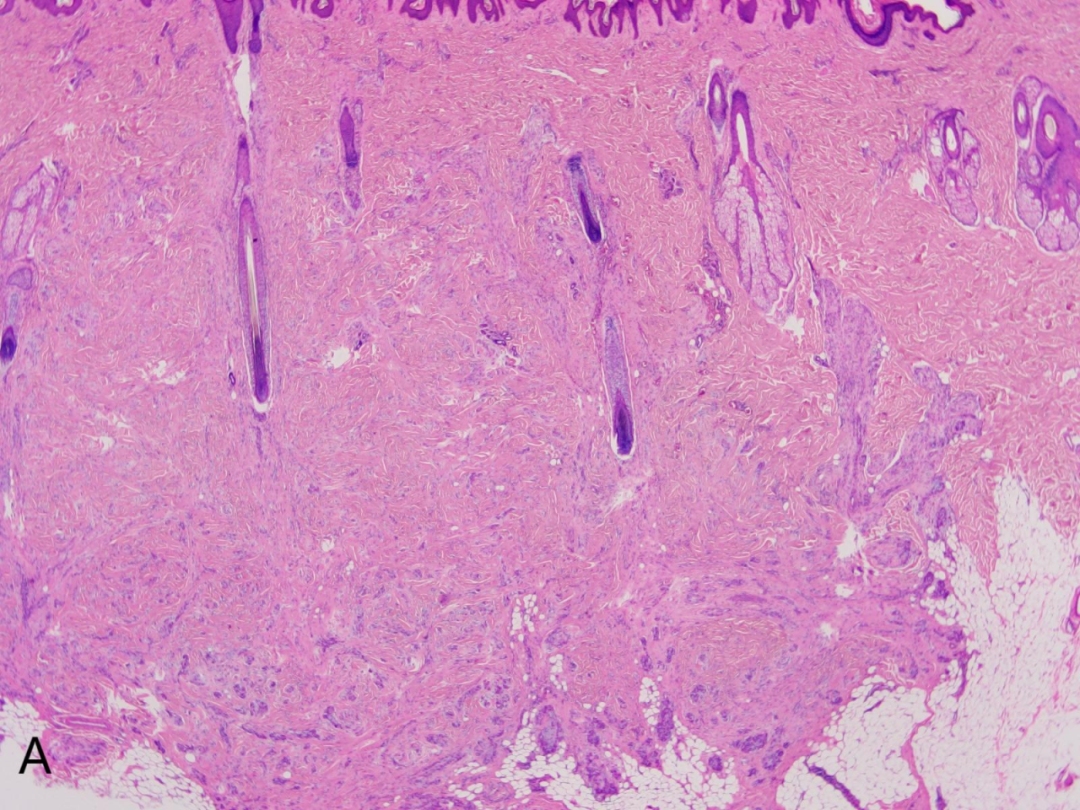
A:肿瘤位于真皮及皮下。
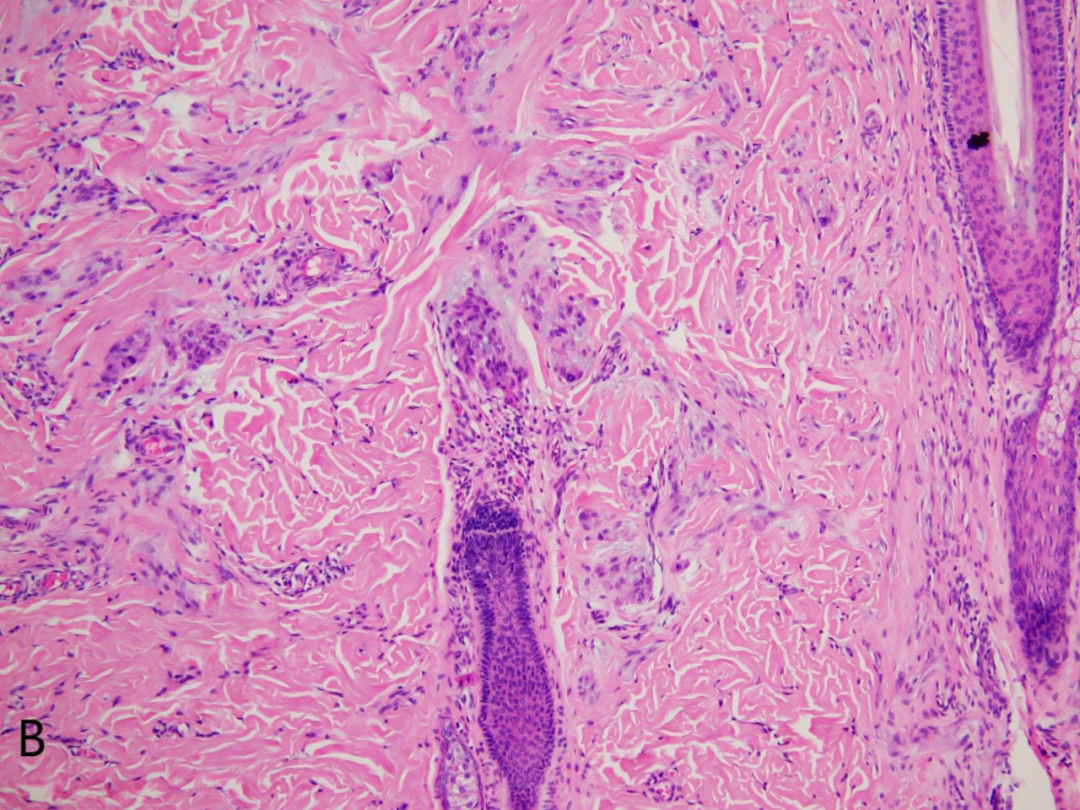
B:肿瘤细胞可围绕毛囊及皮肤附属器生长。
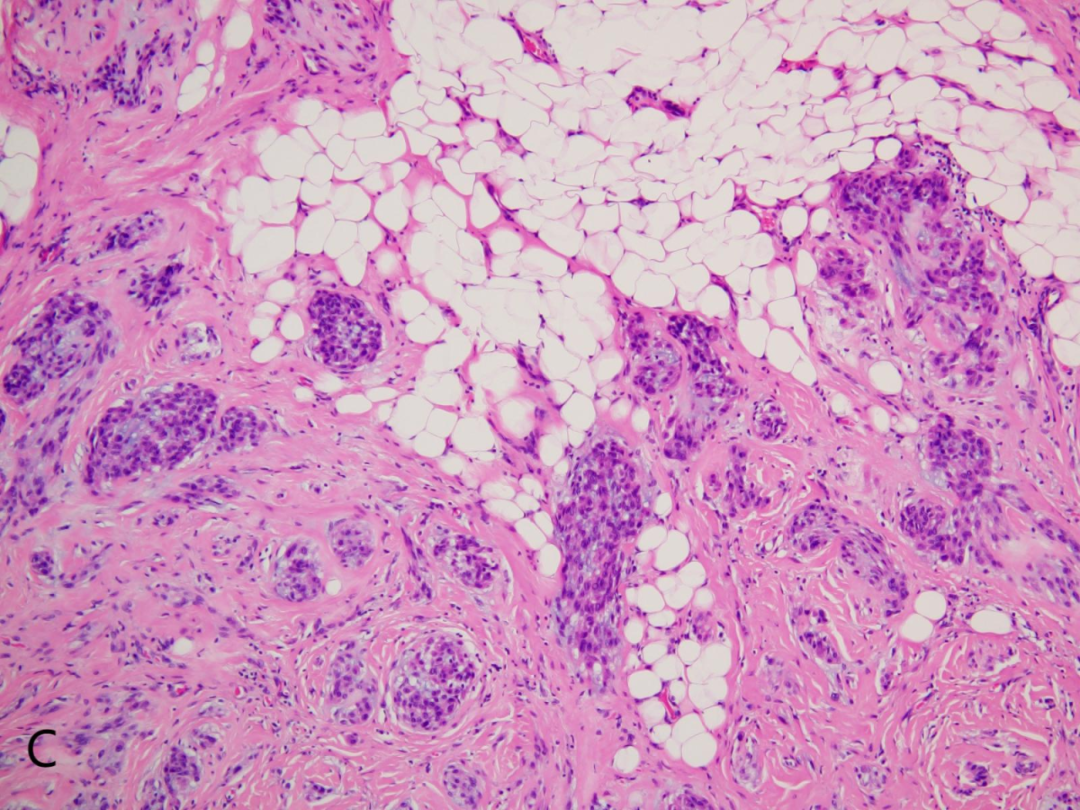
C:肿瘤累及皮下脂肪组织,边界欠清。
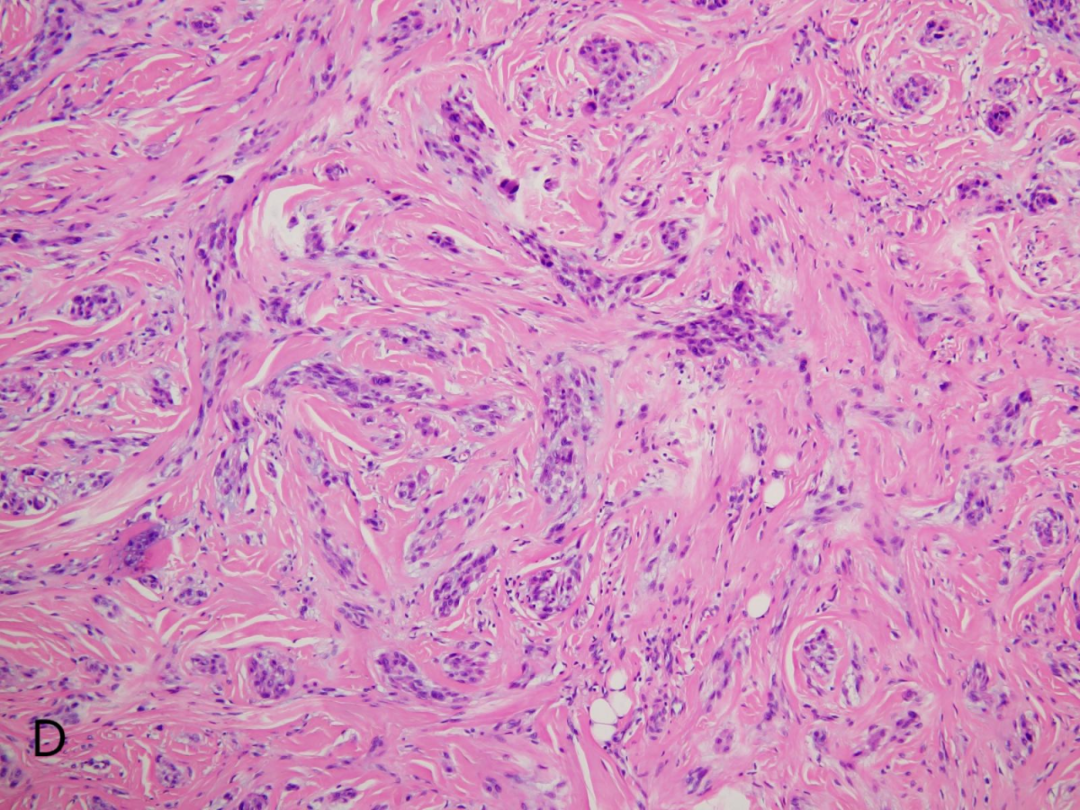
D:肿瘤细胞呈束状、漩涡状、巢团状生长。
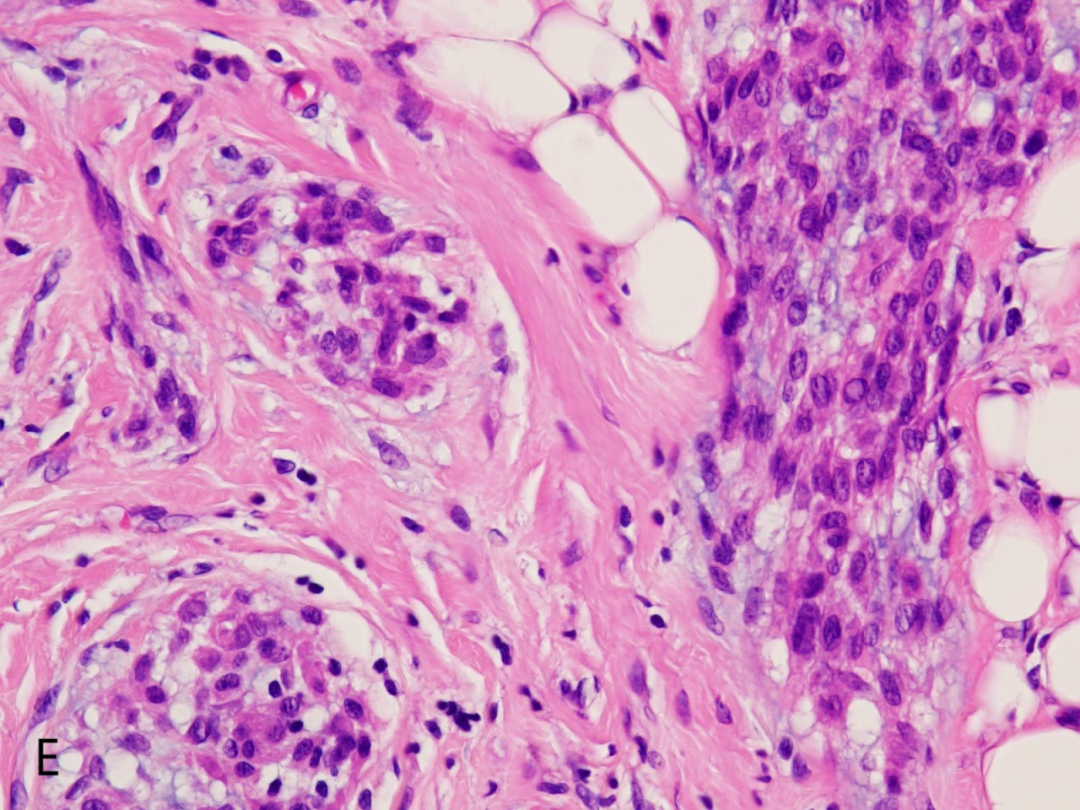
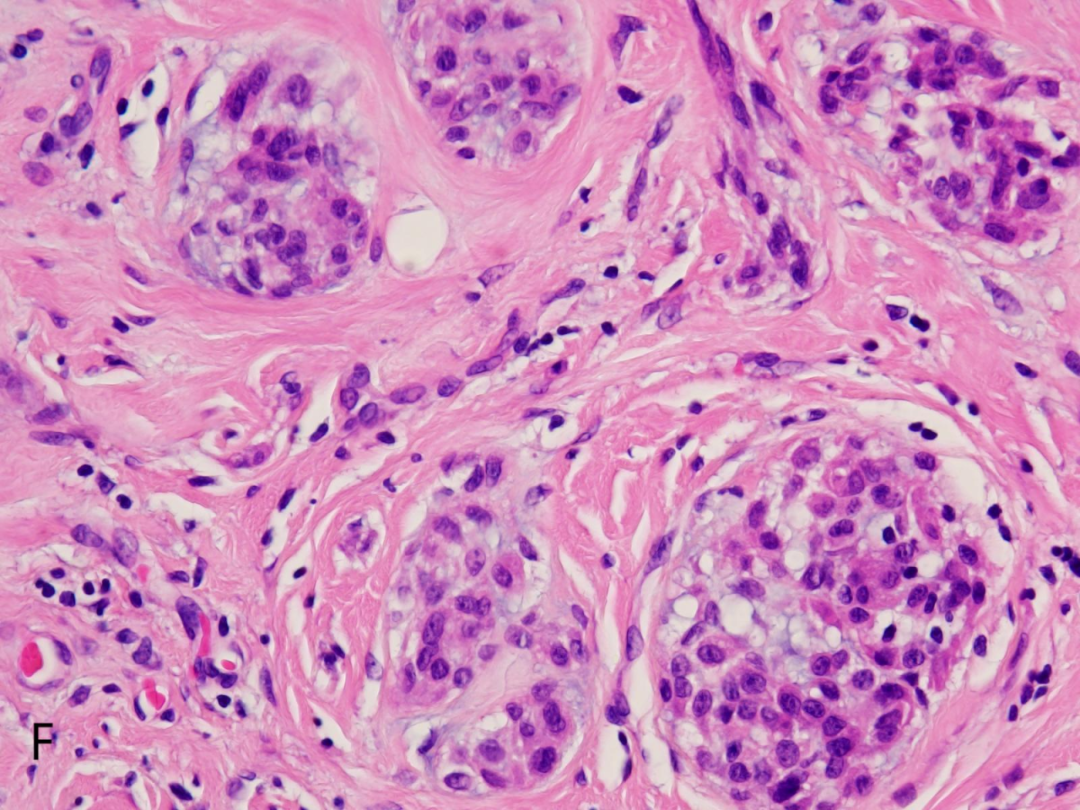
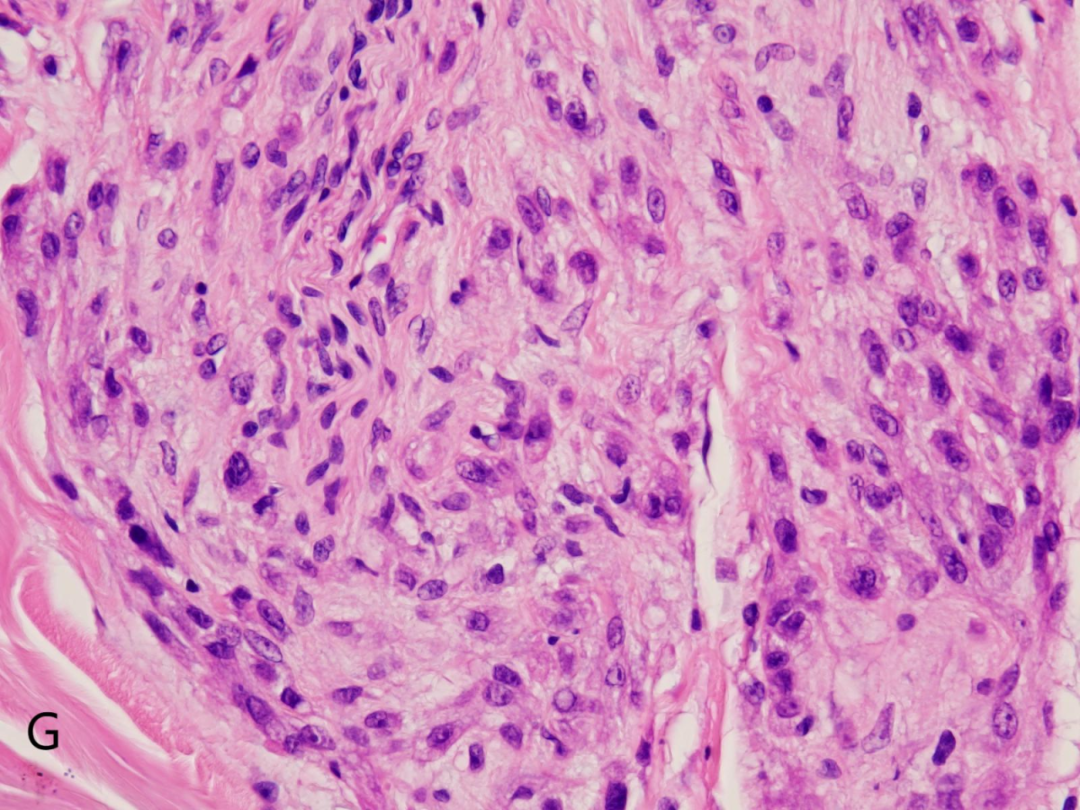
E.F.G:肿瘤细胞呈上皮样、单核组织细胞样或梭形细胞样,胞质较丰富,淡嗜伊红色,可见黏液样变性
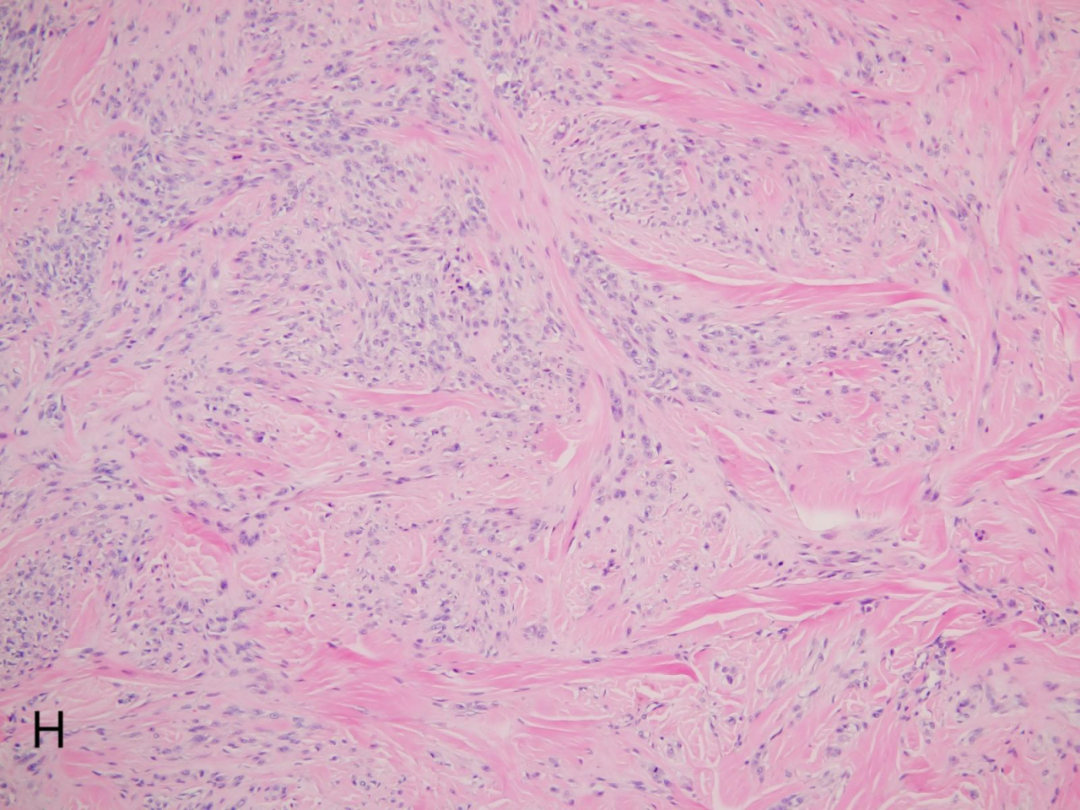
H:肿瘤细胞被致密的玻璃样变胶原纤维所分隔。
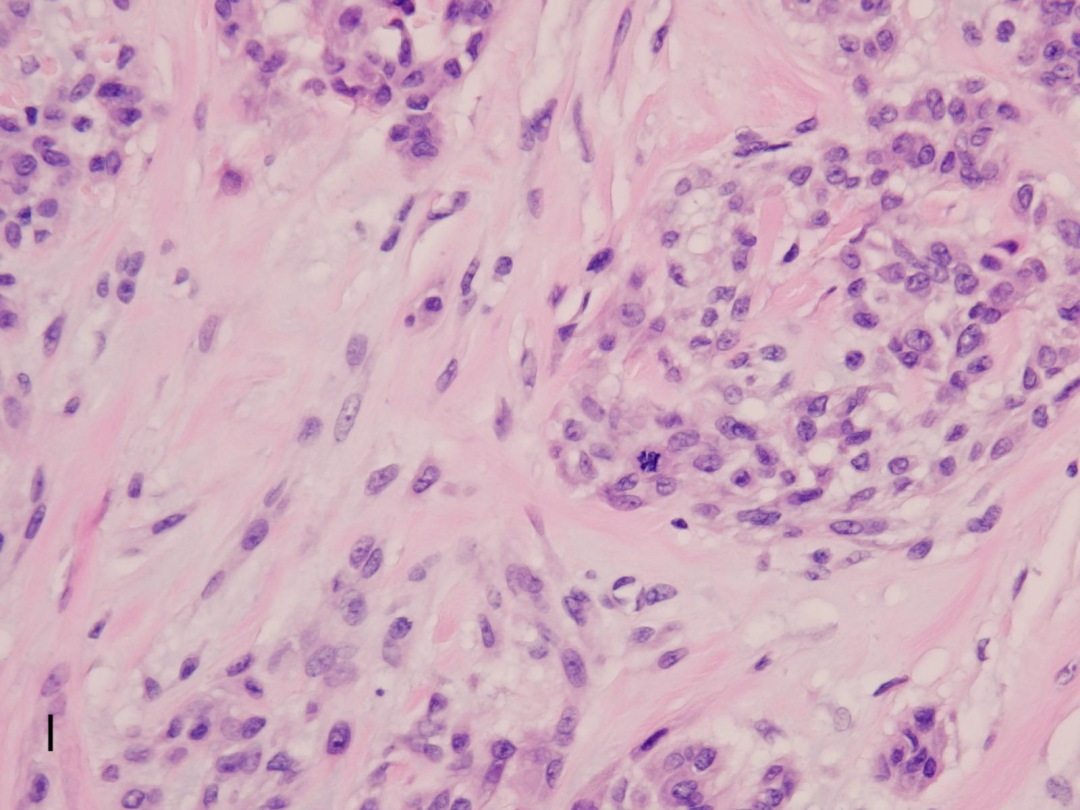
I:偶见病理性核分裂像。
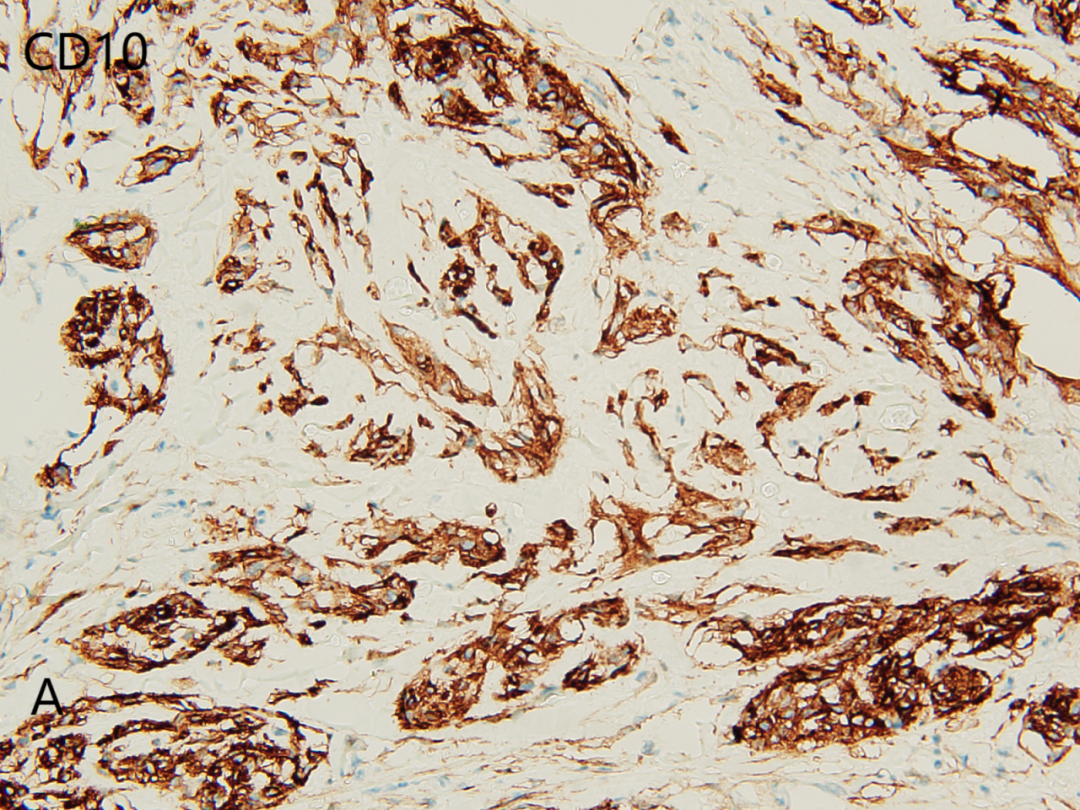
CD10(A)
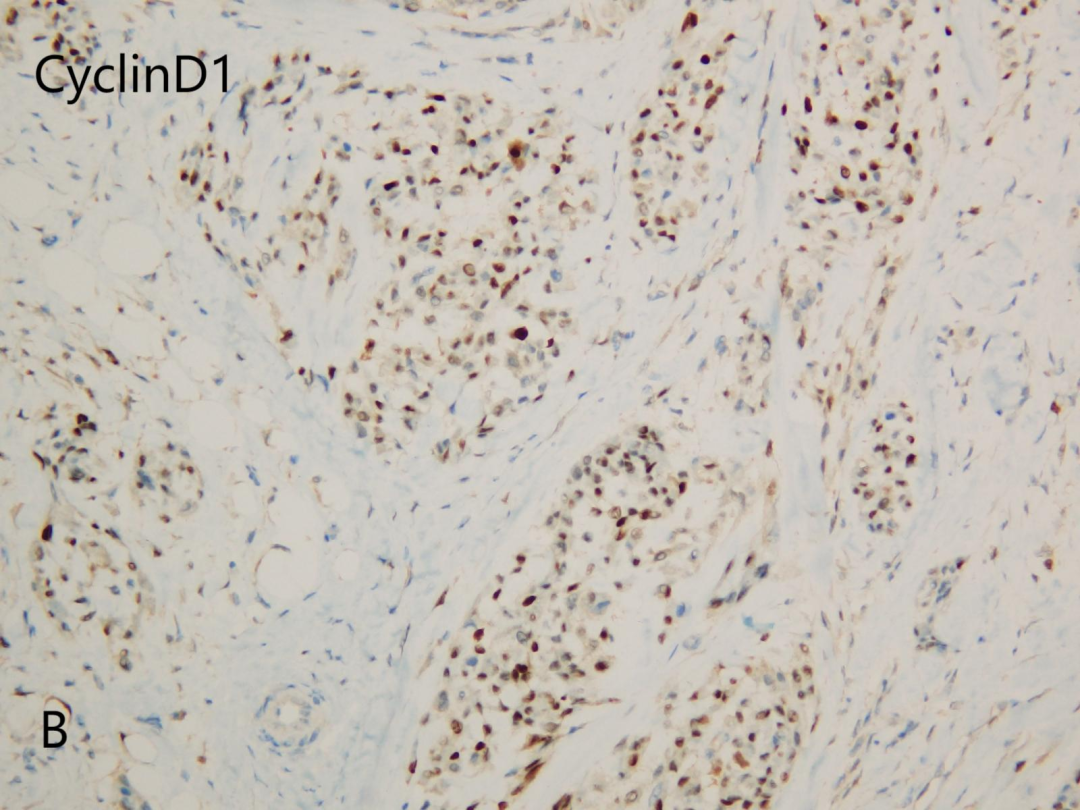
CyclinD1(B)
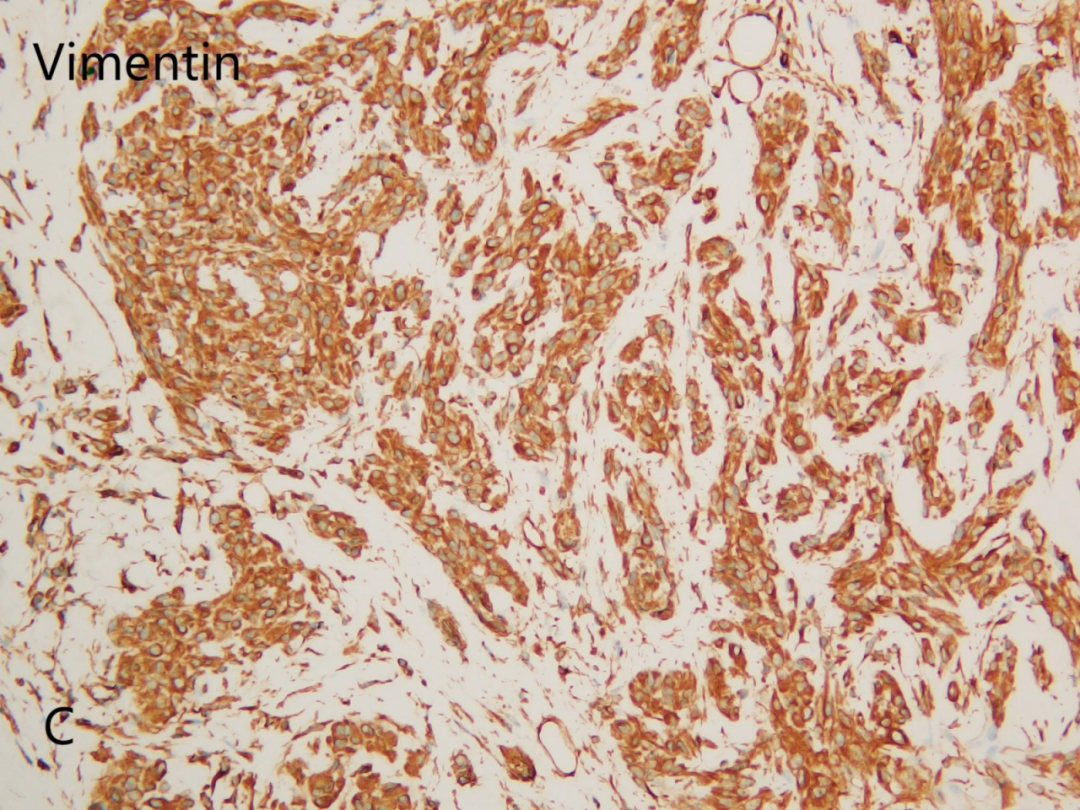
Vimentin(C)显示阳性
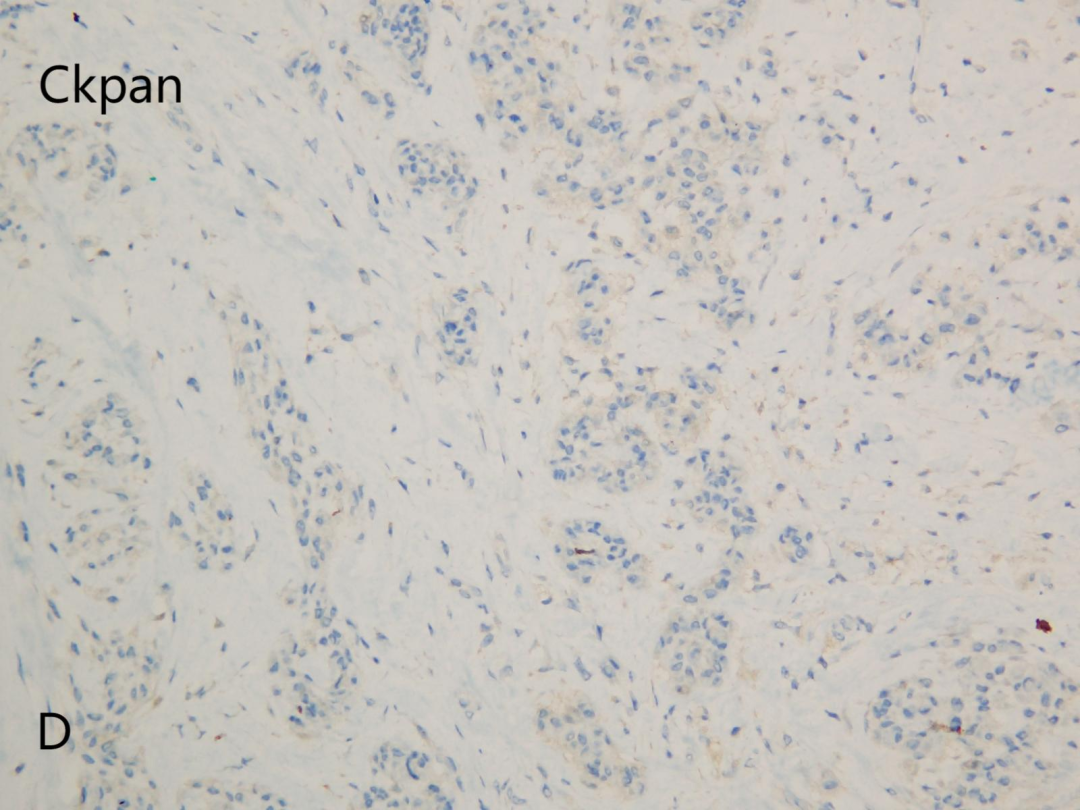
Ckpan(D)
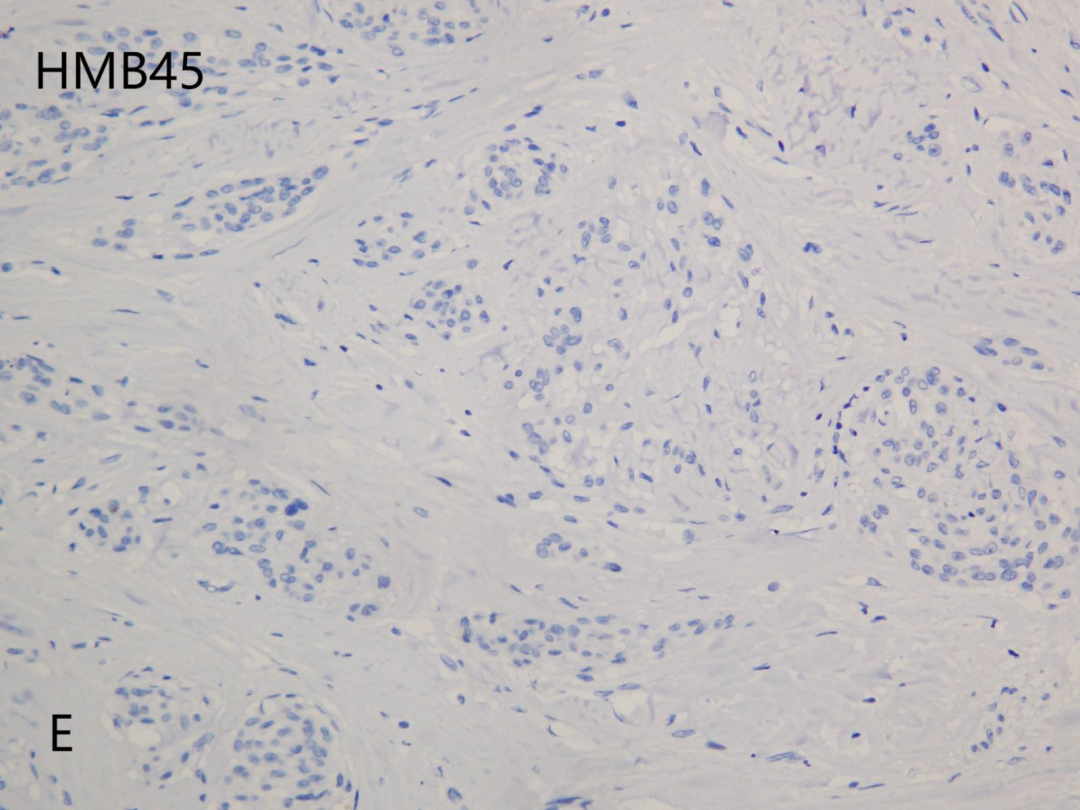
HMB45(E)
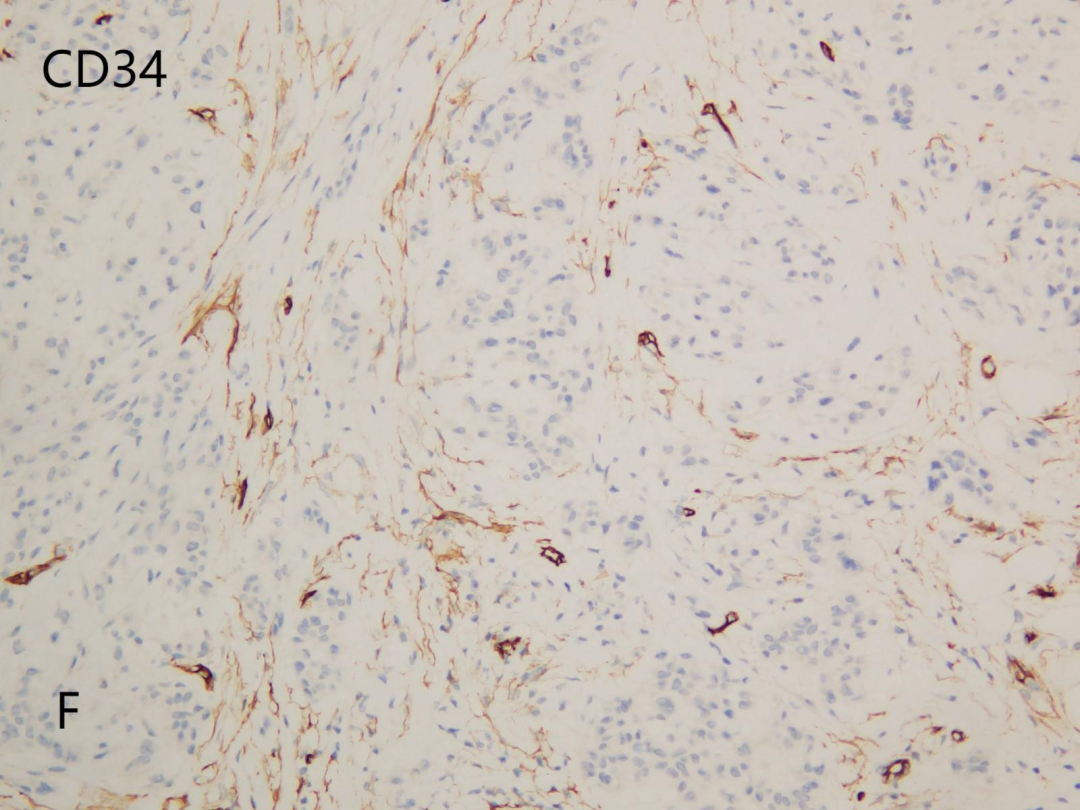
CD34(F)
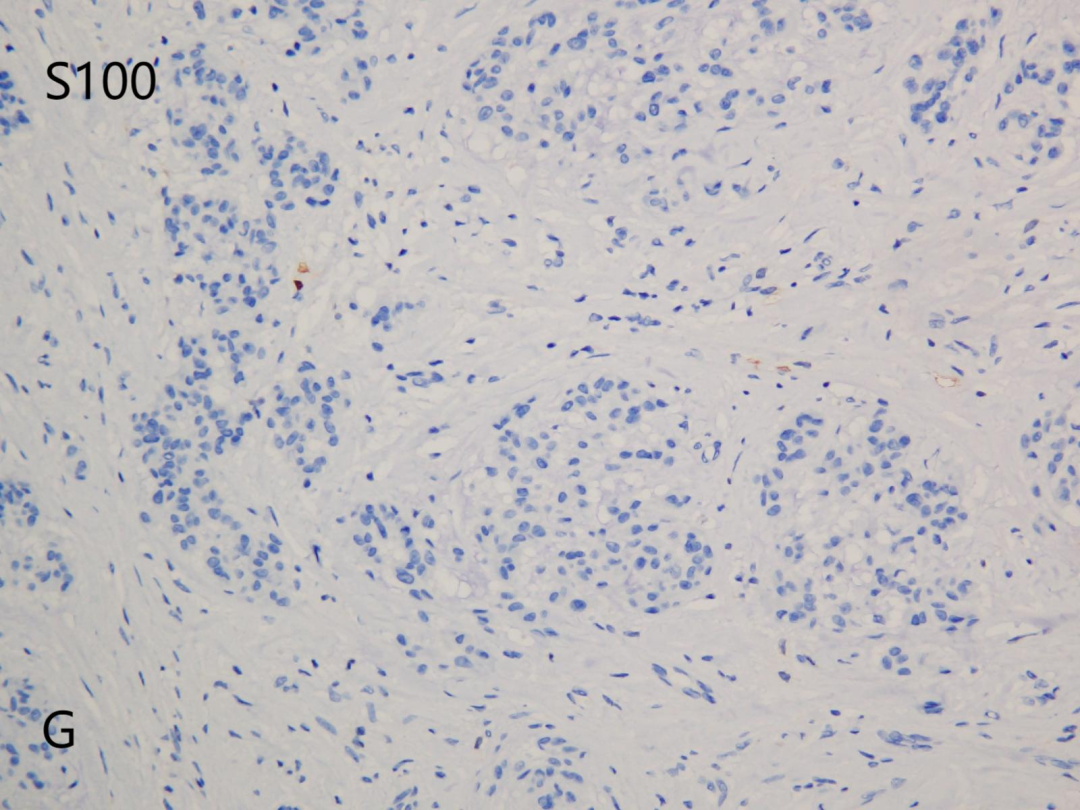
S1OO(G)
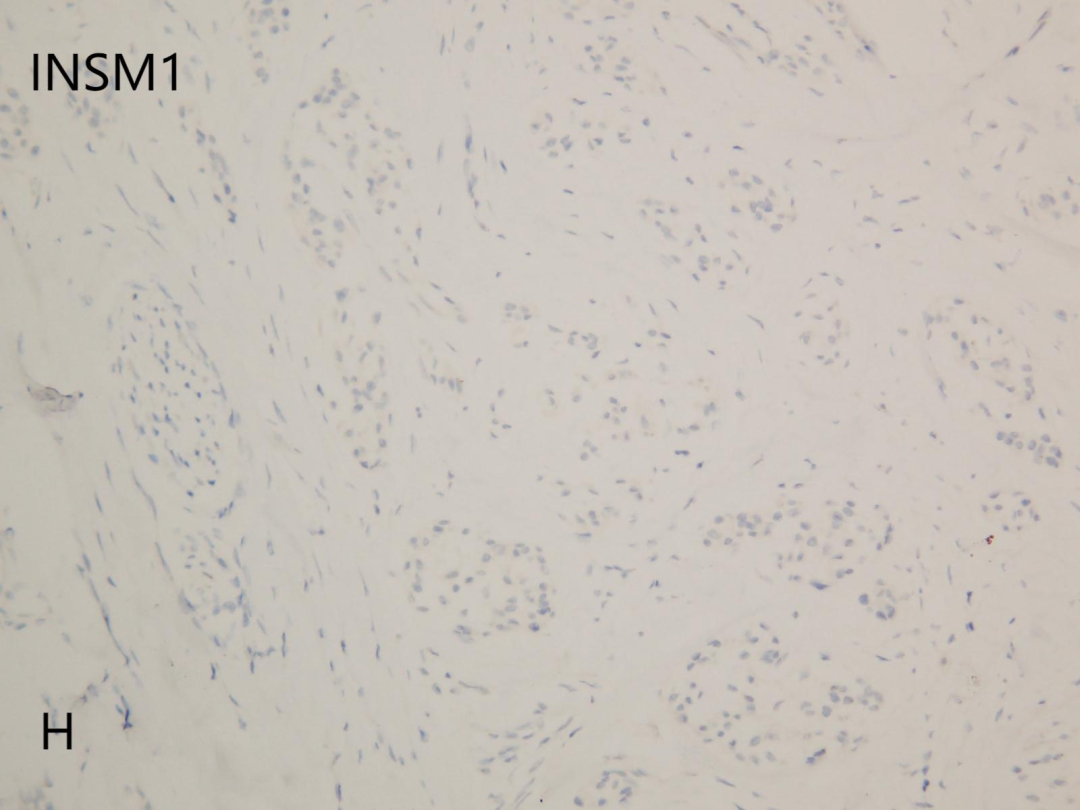
INSM1(H)显示阴性
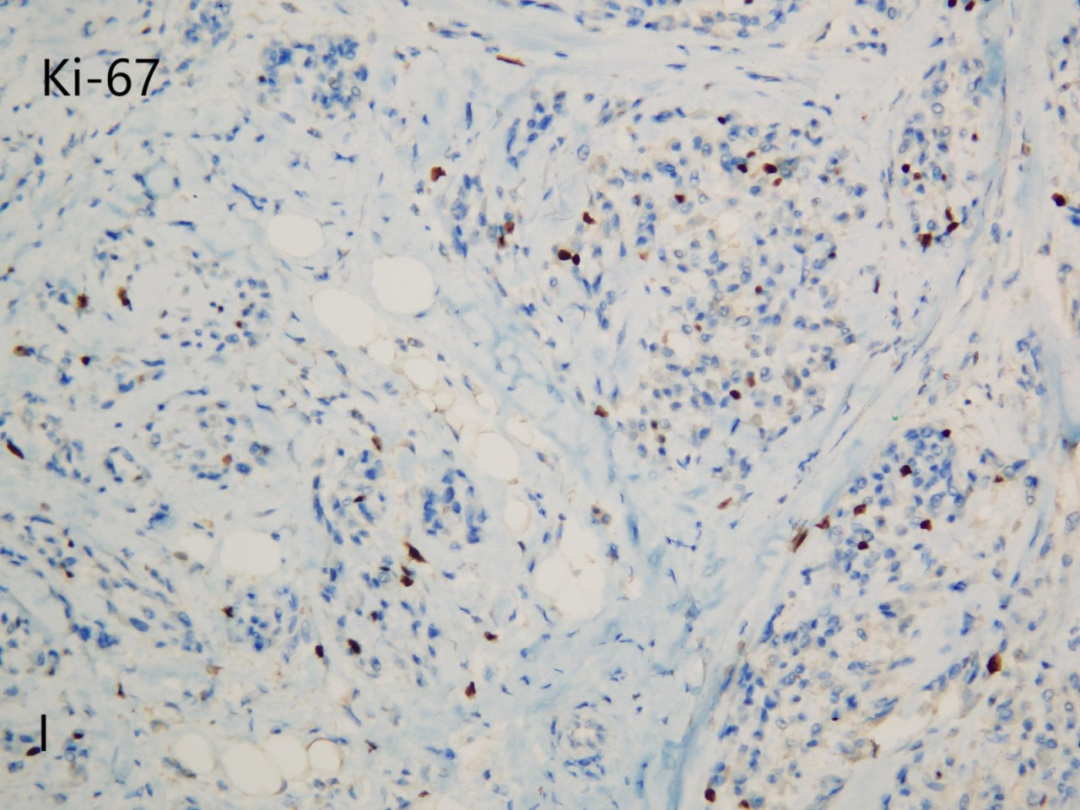
ki-67(I)增殖指数<5%
5 免疫组化结果
CD10(+),CD68(部分+),Vimentin(+),CyclinD1(部分+),Ki-67(+,<5%);CD34(-),Ckpan(-),CD163(-),S100(-),EMA(-),SMA(-),MelanA(-),HMB45(-),PNL2(-),PRAME(-),CD57(-),SOX10(-),Desmin(-),CD35(-),CD21(-),CD1a(-),CK8/18(-),INSM1(-)。
6 诊断:
Neurothekeoma(富于细胞型)
7 治疗:
手术切除,切缘阴性,随访一年无复发。
讨论
1 定义
Neurothekeoma(NTK)是一种发生于真皮内、组织来源尚不明确的良性间叶源性肿瘤,由Helwig和Gallager于1980年首次报道,Neurothekeoma一词中neuro代表神经,theke是希腊语,代表鞘。NTK最初被认为是真皮神经鞘黏液瘤(dermal nervesheath myxoma,DNSM)的一种亚型,最新研究报道,NTK与DNSM是两种完全不同的肿瘤类型,DNSM代表了真正的神经鞘黏液瘤,NTK并不具有施万细胞分化。对DNSM 和NTK的基因表达谱分析显示,DNSM与神经鞘瘤相近,而NTK与纤维组织细胞瘤相近。根据镜下形态,NTK分为黏液型、富于细胞型和混合细胞型三种亚型。
ICD-O编码:9562/0
2 临床特征
好发年龄:多见于女性,男女比例1:1.8,患者平均年龄分别为21岁和25岁,中位年龄分别为17岁和22岁,85%发生在45岁以下患者,年龄范围20个月-85岁。
好发部位:依次为头部(32%)、四肢(30%,其中上肢18%、下肢12%)和躯干(25%,其中肩部13%、胸背部11%),其他部位包括手、颈部、臀部等。
3 临床表现
表现为缓慢性生长的无痛性结节,圆顶状或丘疹样,仅有少数病例有疼痛感,术前病程2周至10年(中位7个月,平均19个月)。
4 病理特征
大体形态:位于真皮和皮下,其中50%累及皮下,极少数情况下位于深部软组织内,结节直径多在1cm以下,很少超过2cm,切面呈灰白色,质地较坚实,富有黏液时可柔软。
镜下特征:
低倍镜下:生长方式可呈多个小结节状、小叶状,丛状或漩涡状,小结节之间由致密的玻璃样变胶原纤维分隔,呈车轮状生长模式。
高倍镜下:小结节由淡嗜伊红色上皮样、单核组织细胞样至梭形细胞组成,通常核仁不明显,很少有异型,核分裂象<5个/HPF,常见破骨样多核巨细胞,常在结节内呈少量散在性分布,小结节内或间质内可伴有不同程度的黏液样变性。根据黏液样基质在肿瘤内所占比例,NTK分为1黏液型(黏液样基质>50%)、2富于细胞型(黏液样基质<10%)、3混合型(黏液样基质>10%但≤50%)。部分NTK病例可出现不典型形态,包括肿瘤体积较大(可达6cm),边界不清,呈浸润性生长,肿瘤累及皮下甚至肌肉组织,瘤细胞显示多形性,核分裂像易见,少数病例可见非典型性核分裂以及血管侵犯等。
5 免疫表型
瘤细胞表达NSE、CD10、Melamoma、CD63(NKI-C3)和MiTF,也可表达CD99,CD68,约60%的病例表达PGP9.5,38%-57%的病例还表达α-SMA,不表达S100。
6 分子表型
富于细胞亚型的NTK可能显示MITF通路激活(与黑色素细胞分化有关),部分病例报告涉及FUS(或EWSR1)基因重排,但不同于真正的神经鞘膜肿瘤(如神经鞘瘤中的NF2突变)。
7 治疗与预后
治疗方法为局部切除,局部复发率约15%,易于复发的因素包括:黏液样型,位于面部,切除不净,女性患者。预后差的因素包括:细胞异型性,高核分裂象,病理性核分裂象,皮下浸润。
8 鉴别诊断
1、真皮神经鞘黏液瘤:通常为远端肢体(通常为手指/脚趾)出现小的浅表性病变,可达皮下,罕见至骨骼肌,年轻成人多见,具有丰富的黏液基质,结节内细胞为施万细胞,形态可能似脂母细胞,表达S100,CD57,GFAP,复发率较高。
2、丛状纤维组织细胞瘤:肿瘤也位于真皮深层和皮下,由多个结节组成,结节内有圆形或卵圆形单核细胞和破骨样多核巨细胞组成,但浸润深度更深,可达横纹肌,黏液变性罕见,常见与儿童和青少年,四肢发病率高,极少累及头颈部,瘤细胞表达SMA,不表达MiTF。
3、上皮样纤维组织细胞瘤:通常位于青年或中年患者四肢,表皮常伴有增生,肿瘤主要由上皮样的细胞组成,细胞较大,呈多角形,胞质丰富,嗜酸性,核呈泡状,核仁较小。双核和三核细胞可见,但瘤细胞不呈巢状排列,免疫组化表达ALK,EMA,不表达CD63和MITF。
4、丛状Spitz痣:由梭形至上皮样的色素细胞组成,在真皮内呈丛状生长,也可有黏液样间质,并可有散在的多核巨细胞,但无黑色素沉着,免疫组化标记示S100阳性,不表达HMB45。
5、网状组织细胞瘤:成人多见,病变位于真皮,可侵犯表皮和皮下,瘤细胞体积较大,胞质深嗜伊红色颗粒状,毛玻璃样,核空泡状,单个或多个,富含脂质,瘤细胞通常呈片状或巢状分布,免疫组化标记CD68阳性。
6.黏液纤维肉瘤:通常见于老年人,位于四肢深部肌层,浸润性生长,可见弓形血管,异型较明显,可见假脂母细胞,可以表达CD68,SMA。
*本文(包括图片)均为作者投稿, 仅供行业交流学习用,不作为医疗诊断依据。
参考文献
1.Zhang Maona, Zhu Meng, Zhang Jun, Zhang Hong. A case of cellular neurothekeoma[J]. Chinese Journal of Dermatology,2025,e20230633. doi:10.35541/cjd.20230633.
2.王坚,朱雄增,《软组织肿瘤病理学》。
3.罗塞和阿克曼外科病理学(第11版)下。