前言
“全科—专科分级健康照顾”是以基层医疗卫生单位的全科医生为主导,通过与二、三级医院专科医生紧密协作,以患者为中心,对患者实施全方位健康照顾的管理体系。
本文选取了1例因“高血压、低血钾”的健康问题在基层医院、三级医院之间转诊4次的患者,在诊疗过程中采用了以问题为导向、以证据为基础的全科医学临床思维方法,该患者最终被诊断为原发性醛固酮增多症(PA),由右侧肾上腺病变引起的继发性高血压,通过外科手术切除右侧肾上腺,患者的高血压、低血钾症状得以有效控制,实现了临床、生化缓解。
病历简介
1 主诉
患者,男,39岁,农民,因“间断头晕10年,下肢乏力、呼吸困难1月”于2023年3月就诊于某基层医院。
2 主观资料(S)
患者10年前无明显诱因出现头晕,感头重、头部闷胀,不伴眩晕及步态不稳。在当地诊所测血压为160/100 mmHg(1 mmHg=0.133 Kpa),口服硝苯地平片后上述症状缓解,此后患者间断口服降血压药物,具体不详。近4年来上述症状反复出现,规律口服药物“卡托普利片25 mg,3次/d;酒石酸美托洛尔片50 mg,2次/d;非洛地平缓释片5 mg,1次/d”。血压多维持在170~180/100~110 mmHg之间,最高达220/140 mmHg。1月前患者与邻居发生口角后感头晕,逐渐出现下肢乏力,行走2~3 m即感呼吸困难,严重时需他人搀扶。在某三级医院就诊,检测血钾:2.65 mmol/L;予以补钾及控制血压等对症治疗、改善心功能后,好转出院。1周前患者上述症状再次出现,无发热、咳嗽、咳痰,无头痛、眩晕、恶心、呕吐,无胸痛、胸闷,无腹痛、腹泻,无夜间阵发性呼吸困难。起病以来,患者饮食可,睡眠一般、精神欠佳,夜尿增多,每晚3~5次,量较多,大便正常,体力较前明显下降,体重无明显改变。
患者既往无糖尿病、冠心病病史;喜咸食和油腻食物,无吸烟、饮酒史。近1月情绪烦躁,担心丧失田间作业能力,家庭经济收入无着落。家族史:父母及1子。无高血压病史。妻子有精神分裂症病史,家庭关系一般。城镇居民医保,为家庭主要劳动力,经济来源为农业收入,与邻居关系紧张。
3 客观资料(O)
体温36.5 ℃,脉搏88次/min,呼吸20次/min,SpO2 98%。血压:右上肢151/105 mmHg,左上肢148/102 mmHg,身高197 cm,体质量90 kg,BMI 23.2 kg/m2。神清,表情倦怠,自动体位,无牛奶、咖啡斑,未见满月脸、水牛背,口唇无紫绀;双肺呼吸音粗,未闻及干湿性啰音,心界不大,心率88次/min,律齐,各瓣膜听诊区未闻及杂音;腹软,无压痛、反跳痛,肝脾肋下未触及,腹部及肋脊角区未闻及血管杂音;双下肢无水肿。神经系统检查:双上肢肌力5级,肱二头肌、肱三头肌肌腱反射(++),双下肢肌力5级(-),双下肢膝腱反射(-),病理征阴性。
实验室辅助检查:2023年2月14日,于当地某三甲医院:血钾2.65 mmol/L;心脏彩超:左心增大,二尖瓣轻—中度关闭不全,三尖瓣轻度关闭不全;胸部CT未见异常。
基本医疗(初级保健)研究报告指南的需求
作为一名基层医院全科医生,接诊一名高血压合并低血钾患者,伴头晕、乏力、呼吸困难时,如何正确做到急危重症的识别、处置和转诊?
根据病人主观资料、客观资料,患者为早发性高血压,“难治性高血压”,并且合并中度低钾血症,初步评估患者存在继发性高血压可能。另外还存在如下健康问题:高血压3级,很高危;左心增大,二尖瓣轻—中度关闭不全,三尖瓣轻度关闭不全,心功能Ⅲ级;低钾血症;家庭经济资源较差。
(1)根据Murtagh安全诊断策略,尚需评估患者具有这种症状、体征的常见疾病有哪些?
包括:PA、肾实质疾病、肾动脉狭窄。
(2)基于患者安全考虑,需要评估患者有没有重要的不能被忽略的疾病?
包括:心肌梗死、急性肺栓塞、与低钾血症相关的继发性高血压。
向患方充分解释病情,告知拟选择检查项目的目的、意义,如检测血钾、肌酐、心电图;同时向患方解释说明转诊的指征、必要性和可能存在的风险。
患者从基层医院转诊至上级医院的指征有哪些?
转诊指征:(1)有继发性高血压的线索:高血压2级以上的年轻人(<40岁),“难治性高血压”,低钾血症;(2)不明原因呼吸困难;(3)严重乏力。
经医患双方充分协商后,患者要求转诊至上级医院行进一步诊治,这就需要基层全科医生向居民提供协调性健康照顾,将患者转诊至具有继发性高血压查因能力的三级医院。
经过基层全科医生协调,患者于2023年3月15日在口服、静脉补钾的同时,通过救护车第一次转诊至三级医院,襄阳市中心医院的全科医学科。
患者于三级医院首次转诊后,三级医院全科师资诊治并指导全科规培医师进行全科临床思维训练
全科医学有哪些独特临床诊断思维?
(1)全科医学独特临床诊断思维:①以病人为中心的系统思维,体现生物—心理—社会医学模式;②以问题为导向的诊疗思维模式;③以证据为基础的临床思维模式;④遵循辩证思维、逻辑思维的基本认识规律;⑤坚持科学的批判性思维。
(2)全科医生在面临疑难复杂的健康问题时,更加需要以问题为导向、以证据为基础的临床思维模式,学会查找证据,评价证据,应用证据,评价结果。
健康问题之一:头晕的诊断思路?
头晕分为晕厥前兆、非特异性头晕、眩晕、平衡失调感。患者有间断性头晕史10年,以头晕为主诉,与体位和头位无关,无自身或周围物体旋转或摇动的感觉,无耳鸣、听力障碍,无头痛、恶心、呕吐,无面色苍白、出汗,无复视、构音不清,无一过性意识丧失,无肢体疼痛、活动不灵和感觉障碍,无发作性心悸、胸闷,无外伤及用药史等,头晕时测量血压增高,口服降血压药物后缓解,考虑是与高血压相关的头晕。
根据Murtagh安全诊断策略:评估头晕是否存在危急情况—红旗征(red flag)?
(1)由严重危及生命的疾病引起头晕;(2)收缩压≥180 mmHg和(或)舒张压≥110 mmHg;(3)意识改变、剧烈头痛或头晕、恶心呕吐、眼痛、视力模糊、胸闷、心悸、喘憋不能平卧;(4)处于妊娠期、哺乳期合并高血压,或存在其他疾患不能处理时,须在处置后紧急转诊。
健康问题之二:以“呼吸困难”问题为导向的诊断思维,患者呼吸困难可能的病因有哪些?
呼吸困难常见的原因有:(1)肺源性呼吸困难;(2)心源性呼吸困难;(3)内分泌、代谢性呼吸困难;(4)中毒、血液性呼吸困难;(5)神经、精神性呼吸困难。
患者住院后完善的实验室检查:血常规、甲状腺功能、肝功能、肾功能正常;血糖、血脂水平正常;心肌酶、肌钙蛋白正常;尿常规正常;皮质醇浓度、节律正常,血促肾上腺皮质激素正常。
心电图检查:窦性心律,ST段改变,未见低钾血症表现,具体见图1。按住培大纲要求,心电图判读是全科规培医师需要掌握的内容,需要反复训练。肺动脉增强CT未见血栓及狭窄相关表现。
鉴于患者N末端B型利钠肽原(NT-proBNP)动态改变,考虑存在心源性呼吸困难。另外,患者有中度低钾血症,存在低钾血症—呼吸肌(肋间内肌、肋间外肌、膈肌)麻痹引起的肺源性呼吸困难可能。
在血钾3.03 mmol/L时,同步24 h尿钾56.6 mmol/24 h,在血钾<3.5 mmol/L时,同步24 h尿钾>25 mmol/24 h,血气分析显示代谢性碱中毒,证实患者低钾血症的途径为肾性失钾。
健康问题之三:如何进行以“高血压+低血钾”二联征为导向的诊断思维训练?
查阅2020版欧洲PA指南,不同类别患者的PA筛查建议中,在高血压伴血钾<3.7 mmol/L的患者中,PA患病率为28.1%,而在伴自发性低钾血症(血钾<2.5 mmol/L)的患者中,PA患病率高达88.5%。全科医生常根据患病的概率大小,进一步完善相关资料,查找诊断依据,缩小诊断范围,获得最可能的诊断,该患者最低血钾2.63 mmol/L,PA患病概率高达28.1%~88.5%,拟诊PA,需要检测患者的醛固酮、肾素指标,以明确高血压病因。
通过查阅“高血压+低血钾”二联征诊治流程,患者高血压、低血钾的病因也聚焦在醛固酮、肾素相关性高血压,见下图。
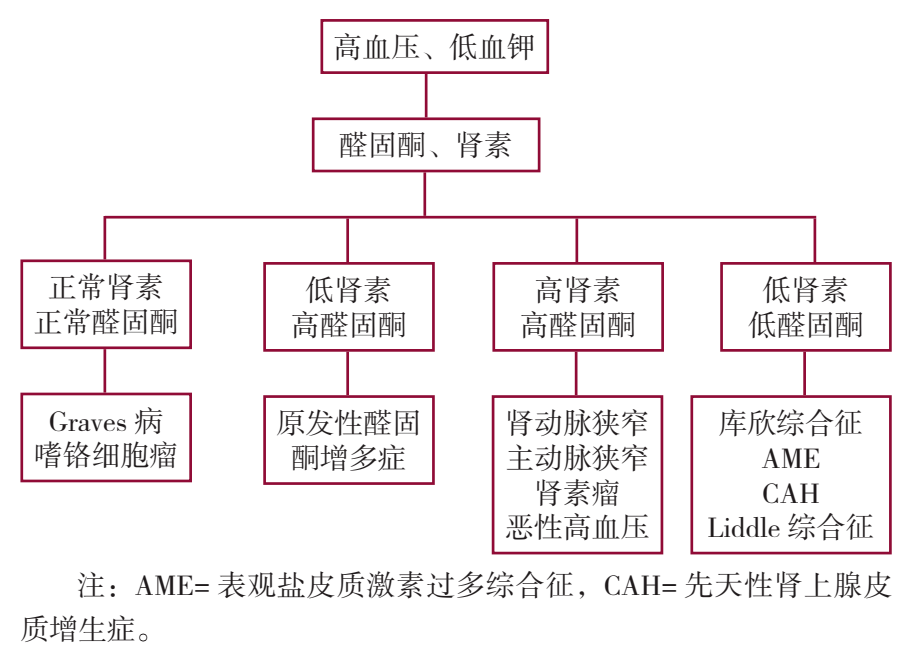
图1 “高血压 + 低血钾”二联征诊治流程图
检测两次醛固酮、肾素,3月16日醛固酮/肾素比值(ARR)>38,参照国内外ARR解读标准,ARR筛查阳性,提示PA可能。
按PA诊治流程,当PA筛查试验阳性后,需要完成PA确诊试验。鉴于患者存在心功能不全,不能耐受生理盐水负荷试验,遂行卡托普利试验,实验结果为阳性,说明患者高血压、低血钾的原因是PA引起的继发性高血压。
结合病史、体格检查以及实验室辅助检查,排除了慢性肾炎、睡眠呼吸暂停综合征、主动脉缩窄、库欣综合征、嗜铬细胞瘤以及甲状腺疾病相关的继发性高血压。另外,考虑到患者心情烦躁、与邻居关系紧张等实际情况,全科医生坚持以病人为中心的系统思维,体现生物—心理—社会医学模式,对患者进行了焦虑抑郁量表自评,结果为轻度焦虑,无明显抑郁。
诊断:(1)原发性醛固酮增多症;(2)继发性高血压3级,很高危;(3)左心增大,二尖瓣轻—中度关闭不全,三尖瓣轻度关闭不全,心功能Ⅲ级;(4)低钾血症;(5)家庭经济资源较差;(6)轻度焦虑状态。
PA指肾上腺皮质自主分泌过量的醛固酮,导致体内潴钠排钾,血容量增多,肾素—血管紧张素系统活性受抑制,临床主要表现为高血压和(或)低血钾。
哪些人群需要开展PA筛查?
我国2020年PA专家共识推荐对以下高血压人群进行筛查:(1)持续性高血压(>150/100 mmHg)、难治性高血压(联合使用包括利尿剂在内的3种降压药物血压仍>140/90 mmHg;或联合使用4种及以上的降压药物血压才能控制在140/90 mmHg以下);(2)高血压合并自发性低钾血症,或利尿剂所致的低钾血症;(3)高血压合并肾上腺意外瘤;(4)有早发性高血压家族史或早发(<40岁)脑血管意外家族史的高血压患者;(5)PA患者中存在高血压的一级亲属;(6)高血压合并阻塞性呼吸睡眠暂停者。
依据PA诊治流程,下一步需进行分型诊断,即从功能上分为单侧或双侧肾上腺病变。肾上腺CT增强检查:右侧肾上腺结节,腺瘤可能,左侧肾上腺增生,请结合临床及相关检查。
国内外PA诊疗指南和专家共识均推荐肾上腺静脉取血术(AVS),作为PA功能分型诊断的金标准,2023年3月27日,采用2根4F MPA1导管经右肘静脉完成双侧肾上腺静脉同步取血术,按AVS评价标准,结果显示右侧肾上腺单侧病变,为优势分泌侧。
进一步修正诊断:(1)原发性醛固酮增多症,右侧优势分泌;(2)继发性高血压3级,很高危;(3)左心增大,二尖瓣轻—中度关闭不全,三尖瓣轻度关闭不全,心功能Ⅲ级;(4)低钾血症;(4)家庭经济资源较差;(5)轻度焦虑状态。
患者PA—右侧肾上腺单侧病变,首选腹腔镜下右侧肾上腺切除术。向患者介绍病情并充分协商,患者有意愿行外科手术治疗,但术前需要管理好血压、血钾,目标是血压达标,血钾恢复正常,制定药物治疗方案为:螺内酯片40 mg,1次/d;缬沙坦氨氯地平片80 mg,1片,1次/d。预计需要1个月。
患者由上级医院转回社区的转诊指征?
(1)诊断和治疗方案明确;(2)靶器官损害和并存临床疾患控制稳定。
患者于三级医院第二次转诊后的分析与思考
PA患者术前1月血压、血钾管理,全科医师能否胜任?
要求基层全科医师具备“小病善治、大病善识、急病善转、慢病善管”岗位胜任力,熟悉PA相关知识,协同专科医院完成患者外科术前血压、血钾管理。
社区全科医生首次随访主要任务是什么?
(1)血压、血钾、肌酐水平;(2)是否存在需要紧急处理和转诊的危急情况;(3)是否有药物不良反应;(4)补充健康档案,完成基层门诊全科医疗接诊记录;(5)确定管理级别和管理内容;(6)与患方协商,确定管理目标、随访方式及干预措施等。
基层全科医师在使用盐皮质激素受体拮抗剂(MRAs)——螺内酯时,需要重点关注什么?
(1)高钾血症;(2)肾功能恶化;(3)低血压;(4)男性乳房发育、乳房增大、乳头疼痛、过敏;(5)性欲减退,无法达到或维持勃起。螺内酯治疗后若男性患者出现乳房发育,建议酌情减量。基层全科医师随访患者血压、血钾,4月11日血压已达标,血钾已恢复正常。
患者第三、四次转诊后的分析与思考
患者右侧肾上腺切除术后第4天,由三级医院转回社区,社区全科医生首次随访主要任务是什么?
社区全科医生首次随访主要任务:(1)血压、血钾、肌酐。(2)肾上腺皮质功能不全早期迹象(低醛固酮、低皮质醇血症)。(3)伤口管理。(4)是否存在需要紧急处理和转诊的危急情况。(5)补充健康档案,完成基层门诊全科医疗接诊记录。(6)确定管理级别和管理内容;与患方协商,确定管理目标、随访方式及干预措施等。(7)心理支持。
本文来源:李庆安,李禄洪,余铭,等. 因高血压、低血钾就诊的原发性醛固酮增多症患者的全科—专科分级健康照顾[J]. 中国全科医学,2024. DOI:10.12114/j.issn.1007-9572.2023.0840.