免疫检查点抑制剂(ICIs)已成为晚期非小细胞肺癌(NSCLC)的重要治疗选择。但临床上,仅有15%~30%的患者可从治疗中长期获益,这可能与多种原因有关。除了比较明确的肿瘤微环境外,有越来越多的研究提出个体心理因素也是癌症管理的潜在重要因素。研究显示,肺癌患者中33%~77.2%表示自己存在抑郁/焦虑症状。此外,癌症患者遭受情绪困扰(ED)的可能性是普通人群的4倍之多,且复发和死亡风险也更高。但目前关于情绪困扰与ICIs疗效之间的确切关系临床证据尚不充足,迫切需要有前瞻性临床研究来明确二者之间的关联。
近日,《自然-医学》(Nature Medicine)发表一项前瞻性队列研究,表明情绪困扰与晚期NSCLC患者更差的ICIs治疗疗效存在相关性,这提示临床应关注并解决患者情绪困扰问题。该研究还创新性地提出了联合心理-生物标志物(Psycho-biomarker)预测肿瘤免疫治疗疗效的新模式,这对于未来癌症管理和改善患者结局具有重要的潜在价值和意义。
中南大学湘雅二医院吴芳教授为该研究通讯作者,中南大学湘雅二医院胡春宏教授、曾月博士、李艺正博士为该研究共同第一作者。药明康德内容团队特邀吴芳教授深度解读该研究。

截图来源:Nature Medicine
吴芳教授解读
药明康德内容团队:您在NSCLC中观察到了情绪压力与免疫治疗疗效的相关性,这种相关性能否由此推断到其他癌种呢?
吴芳教授:情绪压力与肿瘤免疫治疗疗效之间是否存在普适性,仍有待更多临床研究验证。我们也正在积极推进其在多瘤种中的研究,如STRESS-LUNG系列研究中的队列2是探索情绪压力与小细胞肺癌免疫治疗疗效的相关性;STRESS-ESCA研究旨在探索情绪压力与食管癌免疫治疗疗效的关系。
药明康德内容团队:本研究提出“生物-心理标志物(Psycho-biomarker)”的概念,这对预测肿瘤免疫治疗疗效有什么影响呢?
吴芳教授:本研究的多因素Cox比例风险回归模型分析显示情绪压力、疾病分期和肿瘤细胞PD-L1表达是PFS的独立预测因素。基于此,我们开发了整合临床、心理及生物多维因素的肺癌免疫治疗疗效预测模型,该预测模型较单纯生物标志物(Biomarker)具有更高的疗效预测效能。
药明康德内容团队:本次研究将对于临床癌症患者管理可提供哪些参考价值?
吴芳教授:我们的研究结果提示情绪压力是影响免疫治疗疗效和患者生活质量的重要因素,这提示临床需要重视患者情绪压力的管理,可以通过药物或心理干预等,为肿瘤免疫联合治疗提供新策略。我们已发起了一项前瞻性多中心BRIO研究(NCT05979818),旨在评价情绪压力药物干预联合免疫治疗在晚期NSCLC一线治疗中的疗效及安全性。
药明康德内容团队:STRESS-LUNG研究旨在了解情绪困扰与肺癌治疗和进展的相关性,共包含4个队列,本次公布数据来源于STRESS-LUNG研究系列之一,能否简单介绍其他三项队列研究关注方向?
吴芳教授:除了本次报道的STRESS-LUNG-1队列以外,STRESS- LUNG系列研究还包括了其他3个队列。STRESS-LUNG-2队列聚焦情绪压力与小细胞肺癌患者的免疫治疗疗效的相关性;STRESS-LUNG-3队列探索情绪压力与非小细胞肺癌新辅助免疫治疗疗效的关系;STRESS-LUNG-4队列关注情绪压力与早期肺癌发生发展及预后的关系。
论文简介
STRESS-LUNG-1队列纳入2021年6月至2023年7月不可切除晚期NSCLC成人患者227例,所有患者均接受PD-1或PD-L1单药或联合用药治疗方案,且接受了情绪压力和生活质量评估(基于PHQ-9量表、GAD-7量表和EORTC QLQ-C30量表)。基线时,48.9%(111例)的患者存在情绪困扰(包括仅抑郁、仅焦虑,或同时焦虑和抑郁),其中轻度情绪62例、中度及重度共49例,被归入情绪困扰组。116例患者无情绪困扰问题,被归入对照组。研究人员发现,相比于无情绪困扰问题的患者,有情绪问题的患者具有以下特征:1)女性更多;2)非鳞状NSCLC患者更多。
截至2023年11月30日,中位随访时间为16个月。研究人员共观察到137例无进展生存期(PFS)事件。其中情绪困扰组和对照组的中位PFS分别为7.9个月和15.5个月,情绪困扰组PFS明显更短(HR=1.73,95%CI:1.23~2.43,P=0.002)。在不同年龄、PD-L1表达情况(阳性或阴性)的多个亚组中,都观察到相似的差异,即情绪与疗效呈负相关。进一步分析发现,轻度和中重度情绪困扰患者中位PFS分别为8.8个月和7.1个月,无论情绪困扰严重程度,均显示了更短的PFS。
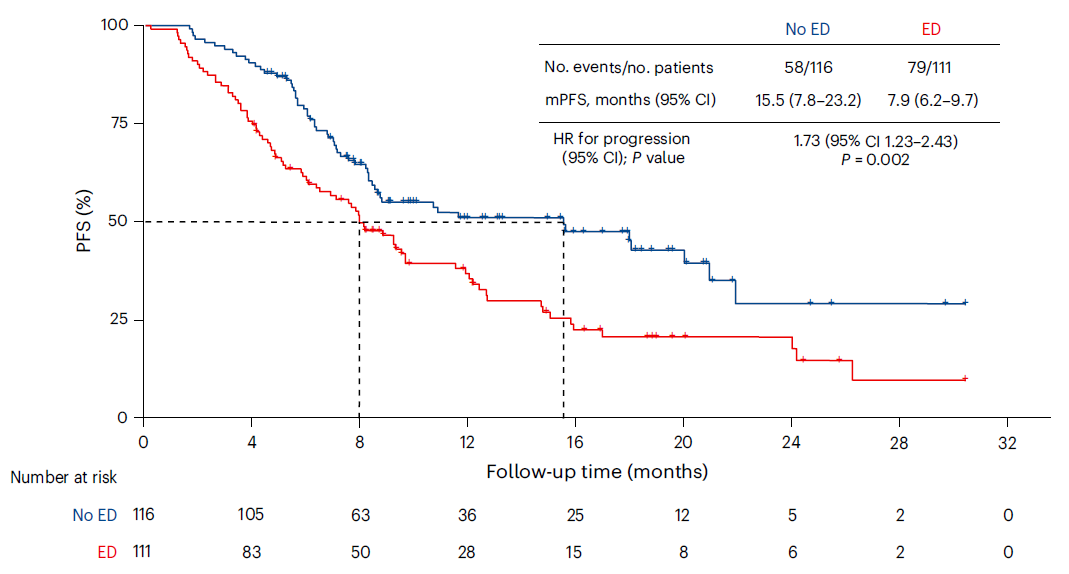
▲研究者评估的情绪困扰组和对照组PFS(图片来源:参考文献[1])
次要终点为客观缓解率(ORR)、总生存期(OS)、生活质量评估(QoL),情绪困扰组均差于对照组。
-
ORR:相比于对照组,情绪困扰组ORR显著更低(46.8% vs. 62.1%,OR=0.54,95%CI:0.32~0.91,P=0.022)。情绪困扰越严重,ORR越低,其中轻度和中重度情绪困扰患者ORR分别为50%和42.9%。
-
OS:共观察到69起OS事件,全人群OS数据尚未成熟。相比于对照组,情绪困扰组全因死亡风险更高(HR=1.82,95%CI:1.12~2.97,P=0.016)、1年OS率(70.4% vs. 80.8%)和2年OS率(46.5% vs. 64.9%)均更低。
-
QoL:共有206例患者完成了生活质量评估,整体而言,无论是整个量表评分,还是大多数量表单个项目评分上,情绪困扰患者均比对照组更差。
既往临床前研究提示,神经内分泌调节机制或是情绪困扰影响免疫监视和抗肿瘤免疫反应的经典机制。而本次研究中,探索性分析也发现,情绪困扰组患者血清皮质醇升高与不良结局相关,即皮质醇水平越高,生存率或越低,这也提示神经内分泌调节在介导情绪困扰与ICIs治疗NSCLC效果之间存在潜在作用。
总之,本次研究结果显示,情绪压力的存在与NSCLC患者免疫治疗疗效更差显著相关,在未来的临床诊疗中,我们需要重视肿瘤患者情绪压力的筛查和管理。
参考资料
[1] Zeng, Y., Hu, CH., Li, YZ. et al. Association between pretreatment emotional distress and immune checkpoint inhibitor response in non-small-cell lung cancer. Nat Med (2024). https://doi.org/10.1038/s41591-024-02929-4