在肝癌治疗领域,早期肝癌的放疗一直是研究和临床实践的热点。随着研究的深入和技术的进步,放疗有望在早期肝癌的治疗中发挥更加重要的作用,为患者带来更好的治疗效果和生活质量。近日,复旦大学附属中山医院曾昭冲教授报告了早期肝癌放疗进展,肝癌在线特将精华整理成文,以飨读者。
与晚期肝癌相比,早期肝癌的放疗性价比更高,尤其是在当前晚期肝癌药物治疗日益丰富的背景下,早期肝癌的治疗价值显得尤为重要。根据我国卫健委发布的指南,单个肿瘤或病灶不超过三个,分期在1a、1b及2a期的,均被归类为早期肝癌。在放疗领域,早期肝癌又进一步分为可手术切除和不可手术切除两类,治疗策略包括核心治疗和巩固治疗。这一分类非常契合临床实际,尤其是在基层医院,放疗科、肿瘤科和介入科往往是合并管理,很多不能手术切除的患者都归入肿瘤综合治疗病房。
一 小于5公分的早期肝癌
对于小于5公分的肝癌,推荐立体定向放射治疗(SBRT)。中山大学肿瘤医院外科和放疗科联合开展了一项前瞻性、随机、单中心的临床研究,比较了复发性小肝癌患者接受射频消融(RFA)和立体定向放疗(SBRT)的效果。研究中,复发性小肝癌(单个病变≤5cm)患者被随机分配接受SBRT(立体定向放疗)或RFA(射频消融)治疗。主要终点是局部无进展生存期(LPFS),次要终点是无进展生存率(PFS)、总生存期(OS)、局部控制率(LCR)和安全性。
研究共纳入83对病例,结果显示,在SBRT组和RFA组的中位随访时间分别为42.8个月和42.9个月后,SBRT组的LPFS明显优于RFA组[风险比(HR),0.45(95%CI,0.24–0.87);P=0.014]。SBRT和RFA的2年LPFS发生率分别为92.7%(95%CI,87.3–98.5)和75.8%(95%CI,67.2–85.7)。SBRT组和RFA组的中位无进展生存时间分别为37.6个月(95%CI,26.0~49.2)和127.6个月(95%CI,20.3~34.8)。风险比(HR)为0.76(95%CI,0.50~1.15),P值为0.190。在随访期间,SBRT组有9名患者死亡,RFA组有10名患者死亡。SBRT组的2年总生存率(OS)为97.6%(95%CI,93.3~100.0),RFA组为93.9%(95%CI,88.9~99.2)[HR,0.91(95%CI,0.37~2.22);P=0.830]。总生存期(OS)两组没有显著差异,因为即使出现复发,仍有靶向治疗、免疫治疗等多种补救手段可供选择。
对于小于3公分的病灶,如何在RFA和SBRT之间选择呢?因为两者总生存期无差别,所以关键要看肿瘤的位置。如果病灶远离大血管,推荐RFA,优势在于费用低、治疗时间短;如果病灶靠近大血管、胆囊或其他高风险部位,推荐SBRT,尽管费用稍高且需多次治疗,但安全性和疗效更有保障。
对于靠近大血管的早期肝癌,尤其是初治患者,曾教授团队积累了丰富的经验。大血管旁肝癌常见于门静脉、下腔静脉和肝静脉周围。手术切除往往面临切缘阳性或高复发风险,介入治疗虽然有效,但PET-CT检查经常发现残留病灶,这些治疗手段都难以达到根治效果。针对这类患者,立体定向放疗是一种更为简化、有效且经济的选择。同时,团队研究了肝门部肝癌SBRT的安全性和有效性,共纳入172例大血管旁小肝癌患者,五年总生存率达到76.3%,与窄切缘手术切除的小肝癌患者(五年OS 76.5%)基本相当。
在安全性方面,团队有多个成功案例。例如,一位82岁合并心脏支架、长期抗凝无法手术的患者,接受SBRT后五年随访肿瘤完全消失(图1);另一位75岁多囊肝患者,因肝脏囊肿多发,外科医生认为手术高风险,为其进行放疗后,至今仍维持良好状态(图2)。还有一位72岁的患者,肿瘤紧邻下腔静脉,为其制定了精确的放射治疗靶区与剂量分布,患者后续出现新的病灶,但通过放疗进行了有效控制。截至2024年,患者虽有复发,但经过反复放疗,仍然获益良多。
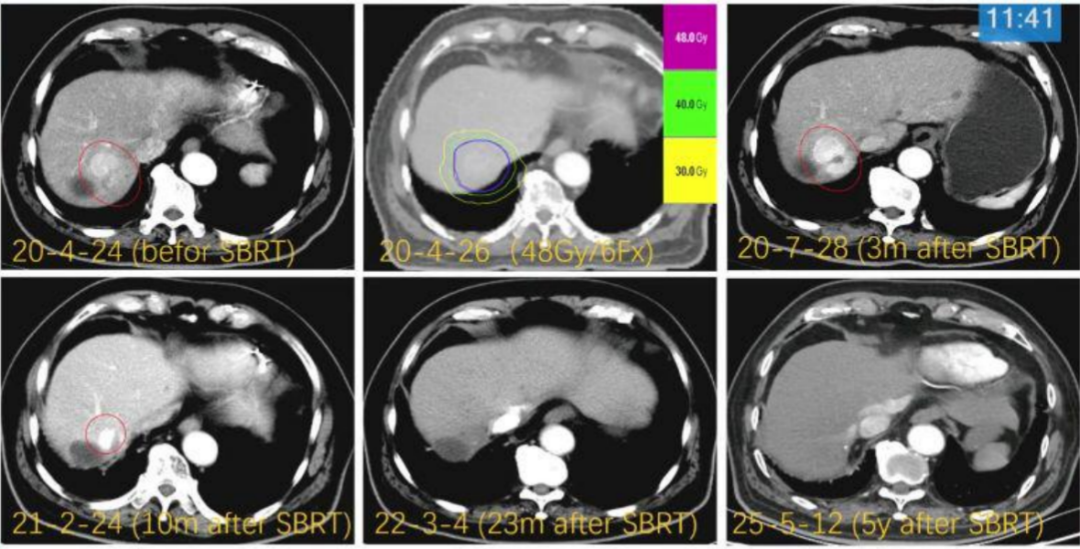
图1. 病例1
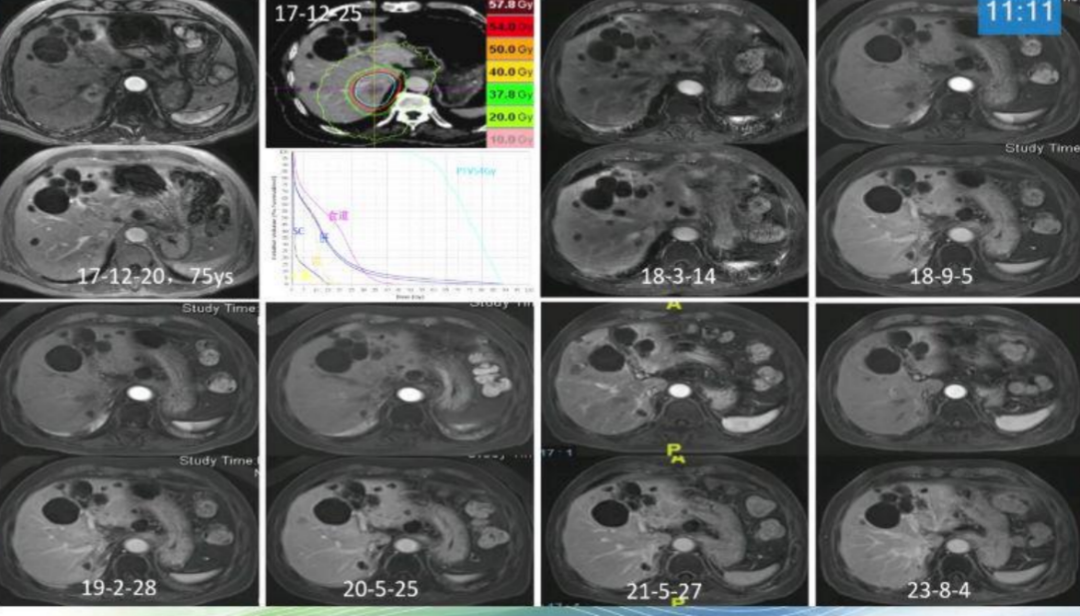
图2. 病例2
总结来看,对于大血管旁的早期肝癌,SBRT是一种经济、有效且安全的治疗选择。
➤ 临床资料比较:≤5cm大血管旁HCC,手术+常规放疗5年OS 76.5%,SBRT 76.3%,两组相似。在SBRT普及的时代,应该化繁为简,推荐SBRT。
➤ 在SBRT时代,不提倡肝门区肿瘤进行射频消融或无水酒精注射;介入治疗必须和放疗结合。
➤ 目前的图像引导下的放疗设备都可用于肝癌的立体定向放疗,射波刀比较适合于靠近胃肠道的肝癌,但是,放置金标比较麻烦。
二 大于5公分的早期肝癌
对于大于5公分的早期肝癌,曾教授团队也开展了一项随机、前瞻性、多中心临床研究,并发表在放疗领域顶级杂志。研究背景来自2015年《JAMA Oncology》的一项荟萃分析,该研究认为介入治疗联合放疗可显著延长生存期。研究设计:两次介入治疗后,如果无远处转移则继续介入治疗,作为单纯介入组,或分配到放疗组。研究结果显示,放疗组的局部控制显著优于单纯介入组,但总生存期(OS)两组无明显差异。
为什么2015年前的研究普遍认为放疗有益,而2015年后大多数研究显示OS无差别呢?核心原因是靶向治疗和免疫治疗的快速发展。一旦出现远处转移,系统治疗可以显著改善预后,缩小了局部治疗的影响差距。因此,尽管放疗更有利于局部控制,但总生存期并未体现明显优势。不过,放疗治疗费用低。介入治疗的住院费用平均每次为28686元,平均需进行2.1次介入。单纯介入组的无进展生存期(PFS)为11.6个月,放疗组的PFS为15.4个月,延长了约3.8个月。以目前国产仑伐替尼为例,30粒价格约为820元,不同厂家略有差异,按每月需服用60粒计算,延长的生存期药物费用为820元×2×3.8个月,共计62232元。相比之下,VMAT放疗的费用为每次2580元,15次总费用为38700元。综合计算,放疗组的整体医疗费用仅为单纯介入组的60%。因此,放疗仍具有较强的临床价值。在肿瘤治疗中,这种现象并不少见。例如,直肠癌术后辅助放疗可以显著提高无病生存期(DFS)和无进展生存期(PFS),但对总生存期(OS)影响有限。然而,临床上我们仍积极选择放疗,因为它可以降低局部复发,改善生活质量。
总的来说,随机前瞻多中心的临床研究结果表明:TACE或TACE+EBRT治疗局限于肝内的早期大HCC患者,两组OS相似。EBRT显著改善了肿瘤的局控率,毒性没有增加。尽管两组PFS和OS没有统计学上的显著差异,但有改善的趋势。对于符合本试验标准的HCC患者 (>5cm的早期HCC,不宜手术),TACE联合EBRT可作为一线治疗,其疗效和单纯的TACE治疗一样,但是联合治疗可以显著减低医疗费用。