体液潴留几乎是所有心衰患者都会面临的问题。所谓"体液潴留",简单来说就是身体内部"积水"了,无法及时排出。准确评估患者的容量状态,恰当使用利尿剂,是心衰药物治疗成功的关键和基础。我们根据指南,探讨一下利尿剂在慢性心衰治疗中的应用。
利尿剂的作用机制与临床意义
利尿剂通过阻断肾小管对钠的重吸收,促进更多的水分和钠一同排出体外,实现"利尿"的目的。对心衰患者而言,利尿剂可以降低静脉回心血量,减轻心脏前负荷,减少心肌耗氧量,同时缓解因体液过多引起的症状,如呼吸困难、端坐呼吸和外周水肿。
《中国心力衰竭诊断和治疗指南2024》明确指出:有液体潴留证据的心衰患者均应使用利尿剂(Ⅰ,C)。利尿剂可消除水钠潴留,有效缓解心衰患者的呼吸困难及水肿,改善运动耐量,减少心衰住院。
临床提示: 利尿剂的恰当使用对其他心衰药物疗效至关重要。利尿剂用量不足会降低对ACEI的反应,增加β受体阻滞剂的不良反应;而不恰当地大剂量使用则会导致血容量不足,增加发生低血压、肾功能恶化和电解质紊乱的风险。准确评估患者容量状态是利尿剂使用的基础。
常用利尿剂的分类与特点
1. 袢利尿剂
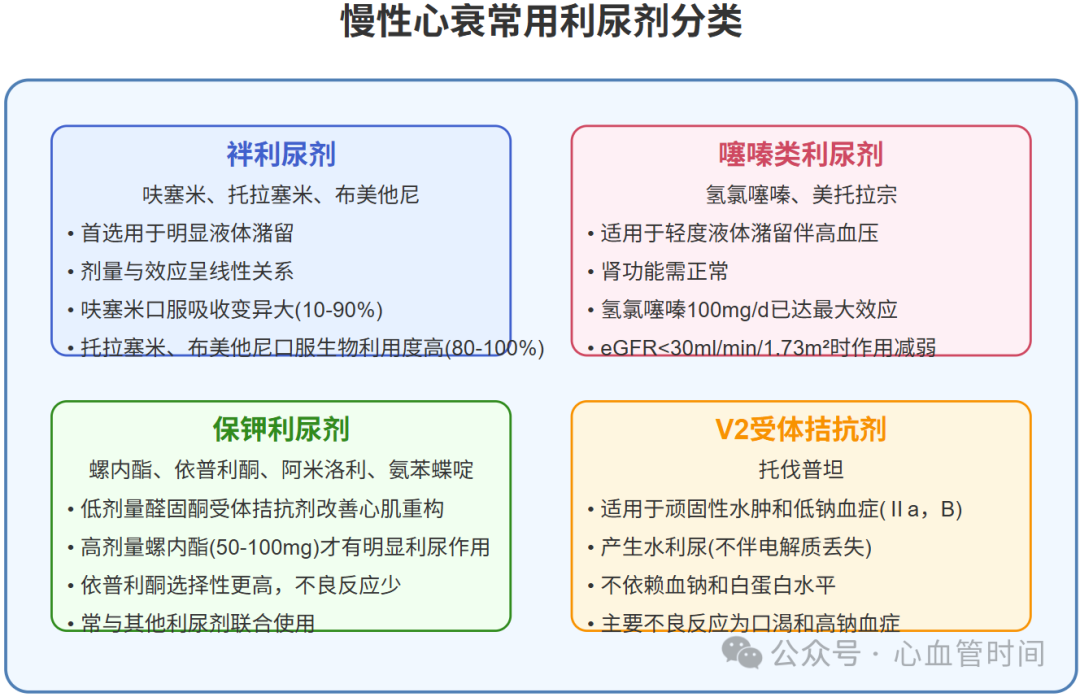
最常用的是呋塞米,其他还有托拉塞米和布美他尼。适用于大部分心衰患者,特别是有明显液体潴留或伴肾功能受损的患者。
-
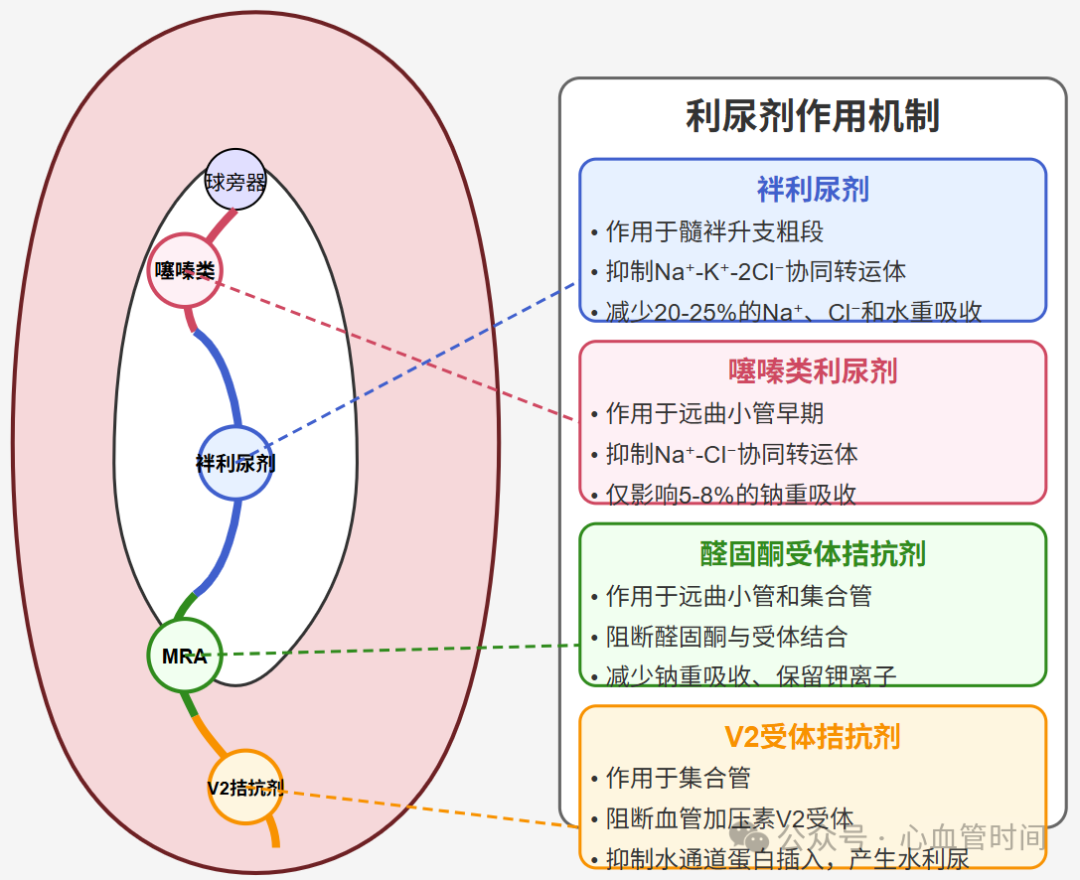
作用机制:抑制髓袢升支粗段Na⁺-K⁺-2Cl⁻协同转运体,减少钠、氯和水的重吸收
-
药代特点:呋塞米口服生物利用度个体差异大(10%~90%),肠道淤血时吸收差;托拉塞米和布美他尼口服生物利用度更高(80%~100%),对部分患者利尿效果更好
-
用量关系:剂量与效应呈线性关系,严重肾功能受损患者需增大剂量
-
等效剂量:40mg呋塞米≈20mg托拉塞米≈1mg布美他尼
2. 噻嗪类利尿剂
如氢氯噻嗪、美托拉宗等,利尿作用较袢利尿剂弱。
-
适用人群:仅适用于有轻度液体潴留、伴高血压而肾功能正常的心衰患者
-
用量上限:氢氯噻嗪100mg/d已达最大效应(剂量-效应曲线已达平台期)
-
肾功能受损:在eGFR<30 ml/(min·1.73m²)患者中作用减弱,不建议使用
-
联合应用:在顽固性水肿患者中(呋塞米每日用量超过80mg)可与袢利尿剂联用,能在不同部位协同作用,增强利尿效果
3. 保钾利尿剂
包括氨苯蝶啶、阿米洛利和醛固酮受体拮抗剂(如螺内酯、依普利酮)。
-
氨苯蝶啶和阿米洛利:利尿作用弱,一般与其他利尿剂联合使用
-
醛固酮受体拮抗剂:临床上主要应用非利尿作用的低剂量(如螺内酯20mg或依普利酮25~50mg)改善心肌重构;达到利尿作用需使用高剂量(如50~100mg螺内酯)
-
依普利酮特点:选择性醛固酮受体拮抗剂,对性激素受体作用小,男性乳房发育和阴道出血等不良反应较少
RALES研究证实,添加螺内酯治疗可使重度心衰患者的全因死亡率降低30%,并显著改善症状。
4. 血管加压素V2受体拮抗剂
代表药物为托伐普坦,作用于集合管V₂受体,抑制水重吸收,产生水利尿(不伴电解质丢失)。
-
药理特点:不需被分泌至肾小管腔内发挥作用,作用效率提高,不依赖血钠和白蛋白水平
-
适用人群:对伴顽固性水肿或低钠血症者疗效显著,对老年、低血压、低蛋白血症、肾功能损伤等高危人群仍有效
-
推荐用途:用于常规利尿剂治疗效果不佳、有低钠血症或有肾功能损害倾向患者(Ⅱa,B)
-
药代动力学:主要通过CYP3A4代谢,呈线性药代动力学效应
EVEREST研究显示,托伐普坦可改善住院心衰患者的症状和体征,纠正低钠血症,但对长期生存率无明显影响。
临床提示: 在临床实践中,需根据患者症状、体征、肾功能和电解质状态合理选择利尿剂。值得注意的是,ARNI、MRA和SGLT2i都具有利尿作用,在血容量正常或低血容量患者中合用这些药物时,应考虑减少或停用常规利尿剂,避免不良反应。
利尿剂的应用方法

根据指南,利尿剂使用需遵循以下原则:
-
个体化起始剂量选择:根据患者淤血症状和体征、血压及肾功能选择起始剂量
-
动态剂量调整:根据患者对利尿剂的反应调整剂量,体重每日减轻0.5~1.0 kg为宜
-
长期维持策略:一旦症状缓解、病情控制,即以最小有效剂量长期维持,防止淤血症状复发
-
联合应用:可联合使用不同种类的利尿剂以达到更好的利尿效果
-
监测指标:每日体重变化是常用的监测指标,可指导患者根据病情需要(症状、水肿、体重变化)调整剂量
-
随访检查:开始应用利尿剂或增加剂量1~2周后,应复查血钾和肾功能
有明显液体潴留的患者,首选袢利尿剂,最常用为呋塞米。托拉塞米、布美他尼的口服生物利用度更高,部分患者的反应性可能更好。托伐普坦对顽固性水肿或低钠血症者疗效更优,推荐用于常规利尿剂治疗效果不佳、有低钠血症或有肾功能损害倾向患者。
利尿剂不良反应及处理

1. 电解质丢失
利尿剂导致的低钾、低镁血症是心衰患者发生严重心律失常的常见原因。
-
低钾血症处理:血钾3.0~4.0 mmol/L可给予口服补钾治疗,<3.0 mmol/L应采取口服和静脉联合补钾,必要时经深静脉补钾
-
低钠血症处理:应区别缺钠性低钠血症和稀释性低钠血症,后者按利尿剂抵抗处理;低钠血症合并容量不足时,可考虑停用利尿剂;合并容量过多时应限制入量,考虑托伐普坦及超滤治疗
2. 低血压
首先应区分容量不足和心衰恶化,纠正低钠及低血容量。
-
无淤血症状时:应先减少利尿剂剂量
-
仍有低血压症状:还应调整其他扩血管药物(如硝酸酯)的剂量
-
体液丢失情况:在体液丢失较多的情况下(腹泻、呕吐、出汗较多),利尿剂应减量
3. 肾功能恶化
利尿剂治疗中可出现肾功能损伤(血肌酐升高),应分析可能的原因并相应处理:
-
利尿剂不良反应:联合使用襻利尿剂和噻嗪类利尿剂者应停用噻嗪类利尿剂
-
心衰恶化:肾脏低灌注和肾静脉淤血都会导致肾功能损害
-
容量不足:需调整利尿剂使用
-
肾毒性药物:如非甾体抗炎药,会影响利尿剂的药效并导致肾功能损害和肾灌注下降,增加ACEI/ARB或MRA引起肾功能恶化的风险
4. 高尿酸血症
可考虑生活方式干预和加用降尿酸药,参考《中国高尿酸血症相关疾病诊疗多学科专家共识》。痛风发作时可用秋水仙碱,避免用非甾体抗炎药。
5. 托伐普坦的不良反应
主要是口渴和高钠血症。慢性低钠血症的纠正不宜过快,避免血浆渗透压迅速升高造成脑组织脱水而继发渗透性脱髓鞘综合征。
利尿剂抵抗
利尿剂抵抗是指在没有完全控制体液潴留之前,利尿剂的利尿作用减弱或消失。处理策略包括:
-
评估患者依从性和钠摄入:注意患者的依从性、液体及钠的摄入量,钠摄入过多导致利尿剂疗效差
-
调整利尿剂用量及用法:
-
增加利尿剂用量和次数
-
空腹服用
-
将呋塞米改为布美他尼或托拉塞米
-
改为静脉用药
-
静脉注射联合持续静脉滴注
-
联合用药:
-
加用醛固酮受体拮抗剂或增加其用量
-
联合使用不同种类的利尿剂(如襻利尿剂和噻嗪类利尿剂)
-
加用托伐普坦
-
纠正不利因素:纠正低氧、酸中毒、低钠、低钾、低血容量
-
增加肾血流:应用增加肾血流的药物,如静脉使用小剂量多巴胺或重组人利钠肽
-
超滤治疗:在药物治疗无效时考虑
临床提示: 利尿剂抵抗是一个复杂的临床问题,需要综合分析病因、评估患者整体状况,采取个体化的干预措施。对于反复发作的利尿剂抵抗,除了调整药物策略外,还需考虑是否存在进行性肾功能恶化或基础心脏疾病进展等因素。
利尿剂禁忌证
指南明确列出了利尿剂的禁忌证:
-
无液体潴留的症状及体征
-
已知对某种利尿剂过敏或存在不良反应
-
痛风是噻嗪类利尿剂的禁忌证
-
低容量性低钠血症,对口渴不敏感或对口渴不能正常反应,已使用细胞色素P4503A4强效抑制剂(伊曲康唑、克拉霉素等)是托伐普坦的禁忌证
-
无尿
总结
在其他心衰药物(如ARNI、MRA和SGLT2i)具有利尿作用的背景下,需注意合理使用利尿剂,避免过度利尿导致的不良后果。最后,利尿剂作为慢性心衰治疗的基础用药,虽然不能直接改善预后,但为其他改善预后的药物(如β受体阻滞剂、ACEI/ARB等)提供了有效发挥作用的条件,在心衰综合治疗中扮演着至关重要的角色。