CAR-T细胞疗法是一种突破性的癌症治疗方法,特别是在治疗血液恶性肿瘤方面取得了显著成功,但其单药治疗在某些情况下也面临挑战,包括治疗耐受性和部分患者面临的肿瘤复发和耐药等挑战。B-ALL的复发率在10%到30%之间,DLBCL的复发率可达50%。
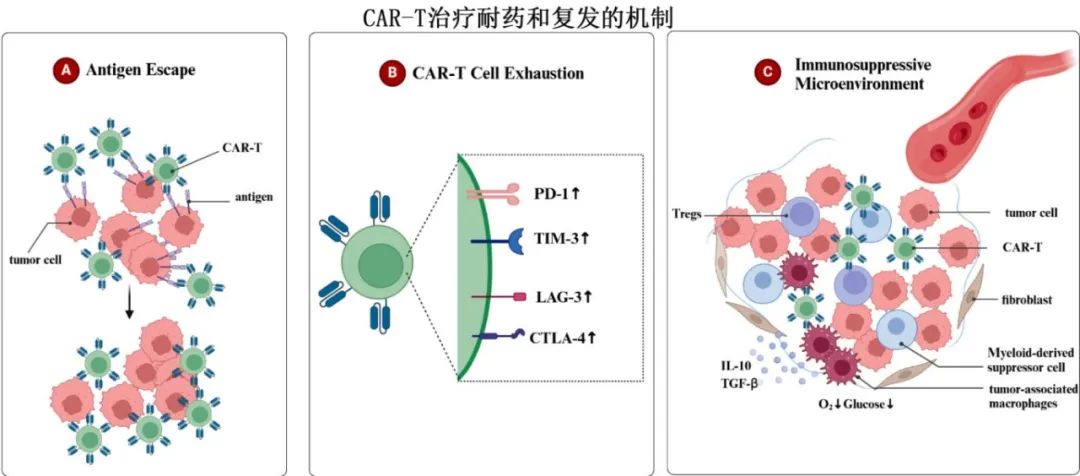
CAR-T治疗耐药和复发的机制包括抗原逃逸、CAR-T细胞耗竭和免疫抑制性微环境:抗原逃逸指肿瘤细胞表面抗原逃逸,阻止有效识别和破坏;CAR-T细胞耗竭指抑制性受体(PD-1、TIM-3、LAG-3、CTLA-4)在CAR-T细胞上的表达增加,导致细胞耗竭,抗肿瘤功能降低;免疫抑制性微环境指肿瘤微环境包含免疫抑制细胞(TAMS、Tregs、髓源性抑制细胞)、细胞因子(TGF-β、IL-10)和细胞外基质,它们抑制免疫细胞、削弱CAR-T细胞功能、阻碍浸润,肿瘤细胞本身也消耗氧气和葡萄糖,造成营养剥夺和缺氧,进一步降低CAR-T细胞的活性。
为了克服这些挑战,策略之一是将CAR-T细胞与其他治疗方法联合起来,以提高治疗效果。这些联合方案可协同增强CAR-T细胞的抗肿瘤作用,并通过不同的机制全面靶向肿瘤,提高患者的缓解率和生存率。联合方案具体包括:
①CAR-T细胞联合BTK抑制剂,抑制B细胞信号通路中的BTK,减少恶性B细胞增殖。
②CAR-T细胞联合PI3K抑制剂,通过抑制PI3K信号通路干扰肿瘤细胞的生长和存活。
③CAR-T细胞联合BCL-2抑制剂,通过抑制BCL-2蛋白促进肿瘤细胞凋亡。
④CAR-T细胞联合γ-分泌酶抑制剂,通过抑制γ-分泌酶,抑制肿瘤细胞表面BCMA的脱落。
⑤CAR-T细胞联合来那度胺,募集E3泛素连接酶CRL4CRBN,诱导IKZF1和IKZF3降解。
⑥CAR-T细胞联合PD-1/PD-L1抑制剂,阻断PD-1/PD-L1信号通路,对抗肿瘤细胞的免疫逃避机制。
⑦CAR-T细胞联合放疗,直接杀伤肿瘤细胞,增强CAR-T治疗的有效性。
⑧CAR-T细胞联合造血干细胞移植,重建患者的免疫系统,支持CAR-T细胞的持续抗肿瘤活性。
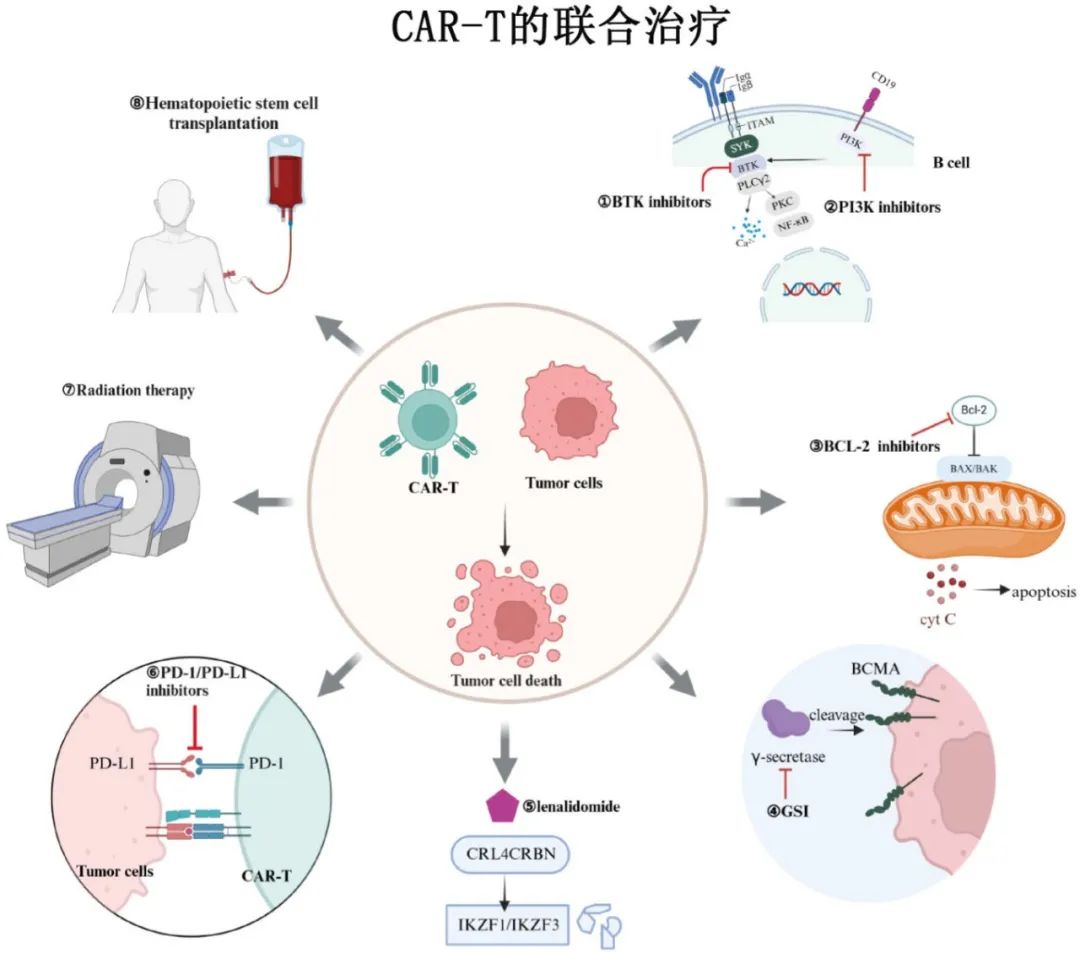
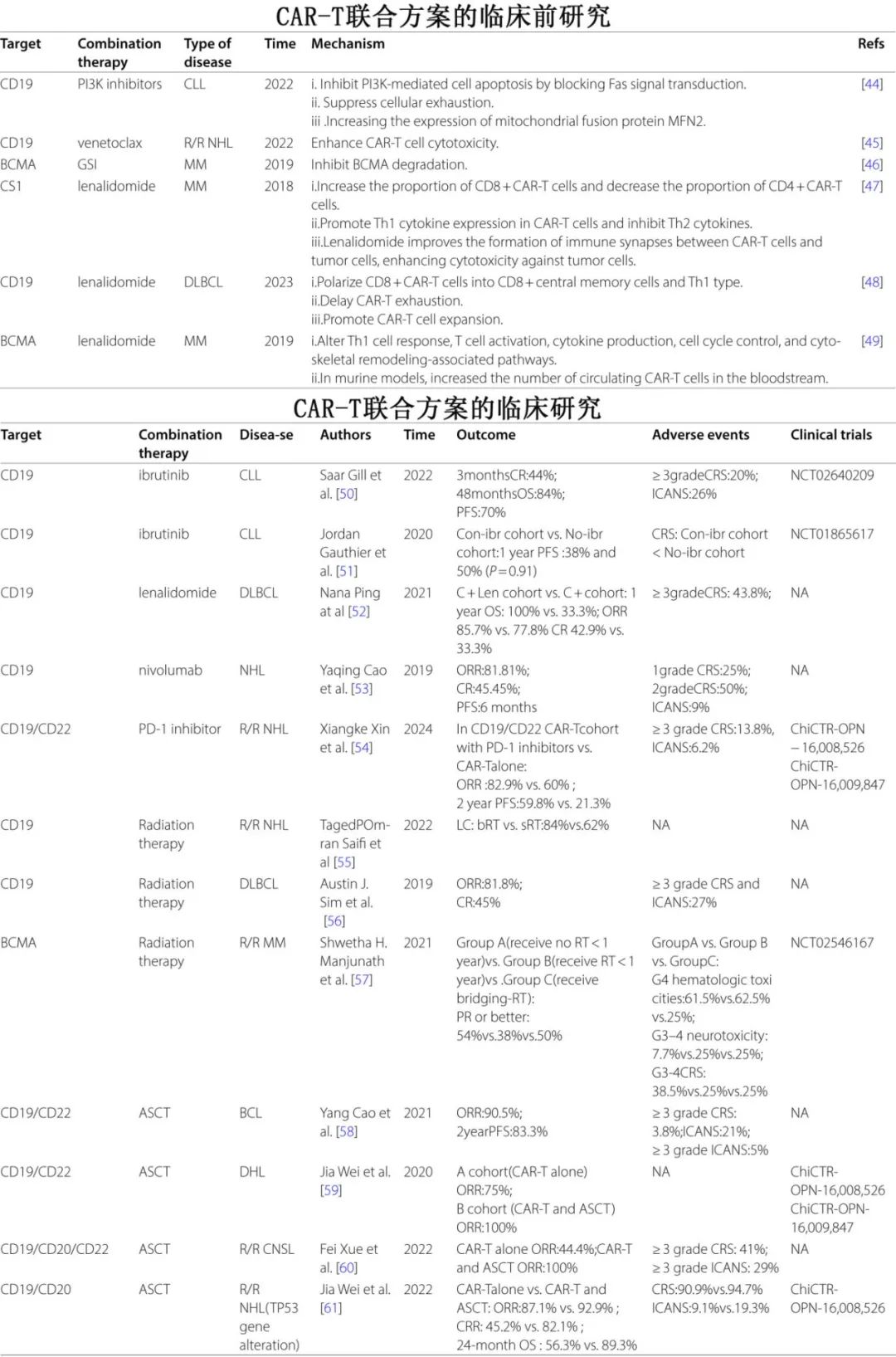
CAR-T细胞与化疗、免疫检查点抑制剂、靶向药物、放疗、HSCT和其他治疗联合使用可增强CAR-T细胞的抗肿瘤作用,通过多种机制全面靶向肿瘤,提高患者的缓解率和生存率,为加强CAR-T细胞疗法的临床应用提供新的策略。但尚缺乏不同联合治疗的安全性和耐受性的对比,这也是未来研究确定最合适的联合治疗的起点。此外也有必要优化CAR-T联合治疗方案,以适应患者的不同需求,包括时间、剂量和治疗后管理。随着科学技术和临床经验的不断进步,CAR-T细胞联合治疗有望在未来发挥越来越重要的作用,进一步改善血液系统恶性肿瘤患者的治疗效果和生存前景。
参考文献
Zhou D, et al. CAR-T cell combination therapies in hematologic malignancies.Exp Hematol Oncol . 2024 Jul 18;13(1):69. doi: 10.1186/s40164-024-00536-0.