摘要:近年来关于血液系统恶性肿瘤相关颅内出血的研究较为活跃,而对血液系统恶性肿瘤相关蛛网膜下腔出血的认识尚不足。本研究检索了来自PubMed和中国知网数据库关于血液系统恶性肿瘤相关蛛网膜下腔出血的文献,总结了血液系统恶性肿瘤相关蛛网膜下腔出血的临床特点及可能的发病机制。目前对于血液系统恶性肿瘤相关蛛网膜下腔出血仍缺乏有效的防治措施,治疗原则主要在积极治疗原发病的同时为并发症的治疗争取时间,其病死率较高。
脑底部或脑脊髓表面血管破裂后,血液流入蛛网膜下腔称为蛛网膜下腔出血,是第三大常见的卒中类型,占全部卒中的5% ~ 10%,常与动脉瘤破裂有关(约占85%),其他病因包括外伤、动静脉畸形、颅内静脉系统血栓形成、血管炎、烟雾病、肿瘤、血液病等,部分患者原因不明。近年来关于血液系统恶性肿瘤相关颅内出血的研究活跃,而对其中的蛛网膜下腔出血认识还不足。既往研究报道,在血液系统恶性肿瘤患者中,2. 8%发生颅内出血,其中蛛网膜下腔出血占21%。我们前期的一项回顾性多中心研究分析结果表明,在恶性肿瘤相关蛛网膜下腔出血中,血液系统恶性肿瘤占48. 8%,最常见的肿瘤病理类型为白血病,占47. 5%。血小板减少、凝血酶原时间延长为肿瘤相关性蛛网膜下腔出血的独立危险因素,具体发病机制仍不明确。本研究拟对血液系统恶性肿瘤相关蛛网膜下腔出血的临床特点、发病机制和防治措施的研究进展进行综述,为临床实践和试验研究提供参考依据。
1 血液系统恶性肿瘤相关蛛网膜下腔出血的临床特点
血液系统恶性肿瘤起源于造血系统,常见类型主要有白血病、淋巴瘤、骨髓增殖性肿瘤、多发性骨髓瘤、真红细胞增多症等。Groch等研究报道,在235例进行尸检的白血病患者中,93例进行了脑检,其中46例(占比约49%,其中23例临床上未诊断)发生颅内出血,32. 6%(15 / 46)合并蛛网膜下腔出血,单纯蛛网膜下腔出血者占6. 5%(3 / 46)。但Gore等在对儿童血液病颅内并发症的分析中未观察到白血病合并蛛网膜下腔出血的病例,仅发现1 例血友病患儿合并蛛网膜下腔出血。随后Chen等在成人血液系统恶性肿瘤患者颅内出血的研究中发现,成人血液系统恶性肿瘤患者中,有0.58%(15 / 2 574)发生蛛网膜下腔出血,占全部血液系统恶性肿瘤患者颅内出血的20.8%(15 / 72),并且蛛网膜下腔出血组的病死率高达90%。而在急性髓系白血病患者中发生蛛网膜下腔出血概率较高(1. 9%,16 / 841),占全部急性髓系白血病患者发生致命性颅内出血的31. 4%(16 / 51),急性髓系白血病患者并发颅内出血后30 d 内病死率高达93. 7%,凝血酶原时间延长(Exp B = 0. 426,95% CI:0. 112 ~ 0. 538)、脑干出血(Exp B = 0. 139,95% CI:0. 041 ~ 0. 139)、蛛网膜下腔出血(Exp B = 0. 251,95% CI:0. 162 ~ 0. 837)、硬膜外出血(Exp B =0.019,95% CI:0. 007 ~ 0. 570)是急性髓系白血病发生颅内出血患者预后不良的独立危险因素。可见血液系统恶性肿瘤中发生蛛网膜下腔出血以白血病多见,其他病理类型的血液系统恶性肿瘤相关蛛网膜下腔出血相对少见,常以个案报道呈现。1980 年Rahko等报道了1例病情急速恶化最后死亡的淋巴瘤患者,尸检发现其蛛网膜下腔出血量较大。该患者起病时表现为眩晕、偏瘫、感觉障碍、共济失调等,尸验证实大脑中动脉远端动脉瘤破裂引起蛛网膜下腔出血。Anda等报道1 例大B细胞淋巴瘤患者发生脑梗死后进行抗凝治疗,后出现昏迷、偏瘫,CT检查发现蛛网膜下腔出血,在缺血发作后第71 天,患者颅内出血复发导致死亡。2005 年Opherk等报道了1 例真红细胞增多症合并蛛网膜下腔出血患者,临床表现为复视、剧烈头痛、头晕、恶心、呕吐。也有以完全双侧动眼神经麻痹为唯一临床症状的白血病相关性蛛网膜下腔出血病例,然而该患者在发病1 d之内双侧动眼神经麻痹自行缓解。在急性早幼粒细胞白血病合并蛛网膜下腔出血的个案报道中,患者临床表现为头痛、全身瘀青及弥漫性血管内凝血,亦有以剧烈头痛为首发症状者。另有原发性血小板增多症伴蛛网膜下腔出血的病例报道,患者表现为突发意识障碍、头痛短暂性构音障碍或遗忘症,实验室检查示白细胞计数和血小板计数明显升高,血管性血友病因子降低。我们以“蛛网膜下腔出血”“血液肿瘤”“白血病”“淋巴瘤”“多发性骨髓瘤”作为检索词检索中国知网数据库,以“hematologic malignancies” “leukemia”“subarachnoid hemorrhage / SAH”为检索词检索PubMed数据库,检索过程中采用了主题词和自由词相结合的方法,时间跨度从建库至2024 年1月,总结出了既往报道的血液系统恶性肿瘤相关蛛网膜下腔出血的病例研究资料,见表1。
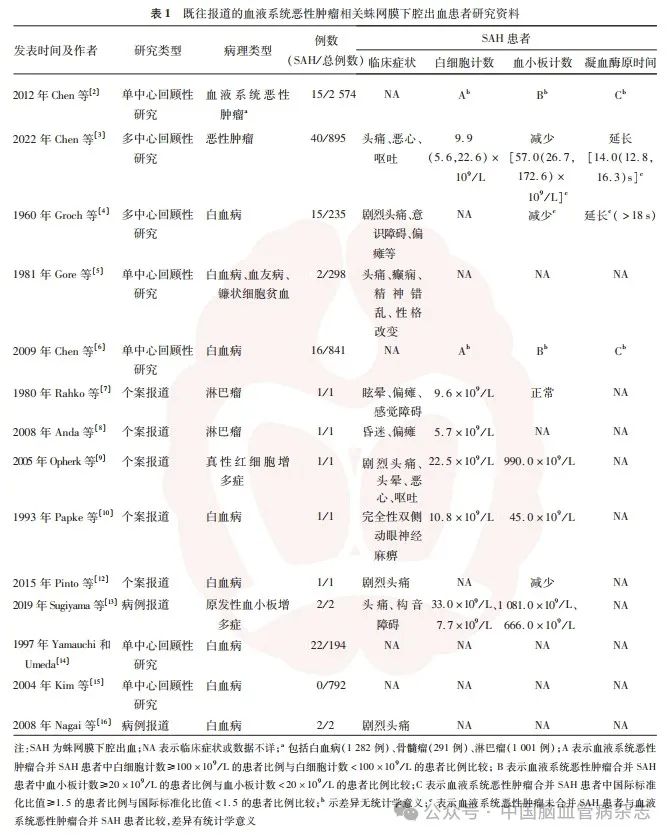
综上,血液系统恶性肿瘤相关蛛网膜下腔出血的临床特点可以大致归纳为:(1)发病率低,容易漏诊,成人相对多见,儿童罕见,病死率极高;(2)病理类型以急性白血病多见,其他病理类型相对少见;(3)症状具有非特异性,主要表现有头痛、头晕、恶心、呕吐、复视、癫痫等,常合并身体其他部位的出血;(4)血液学指标异常可表现为凝血酶原时间延长、国际标准化比值> 1. 5、血小板减少、血管性血友病因子降低等。临床上出现神经系统症状体征、上述血液学指标异常的时候,需警惕蛛网膜下腔出血,且常提示患者预后不良。但目前尚缺乏对血液系统恶性肿瘤相关蛛网膜下腔出血患者临床体征描述的数据,如脑膜刺激征在该类患者中的阳性率以及意识障碍的发生率。临床上主要通过CT或MRI对血液系统恶性肿瘤合并蛛网膜下腔出血进行诊断,少数患者通过腰椎穿刺或尸检病理发现,对此类患者神经影像学检查的特征表现和阳性率以及能提高检出率的诊断方式的推荐,均有待进一步研究。
2 血液系统恶性肿瘤相关蛛网膜下腔出血的发病机制
血液系统恶性肿瘤造成蛛网膜下腔出血的机制较复杂,目前尚不明确。不同病理类型的血液系统恶性肿瘤患者蛛网膜下腔出血的发病机制可能不同,但已有一些研究表明,主要与以下机制有关。
2. 1 癌性动脉瘤破裂
有研究证实,在淋巴瘤相关性蛛网膜下腔出血患者尸检中发现扩张的脑动脉瘤管腔内存在淋巴瘤细胞增殖,并且只有该处的动脉瘤血管壁被淋巴瘤细胞弥漫浸润,其他脑血管组织切片正常,考虑淋巴瘤细胞侵犯血管壁,使血管壁发生变形,形成癌性动脉瘤,该动脉瘤容易破裂从而导致蛛网膜下腔出血。但是以上发生机制目前只被报道于淋巴瘤患者中,在其他病理类型的血液系统恶性肿瘤中未见相关报道。
2. 2 高黏滞综合征
Groch等通过对白血病患者脑出血后脑组切片的研究发现,实际血管壁的坏死并不常见,最常见病变为单纯的“白细胞瘀滞”,表现为管腔扩张并充满白血病细胞。而在白细胞减少性白血病中,扩张的血管中占优势的细胞为红细胞,白细胞并不丰富。同样,在真性红细胞增多症相关性蛛网膜下腔出血患者中,出现的红细胞、白细胞和血小板在循环中积聚,导致局部血管壁营养受损,血管损伤,血管壁渗透性增加,从而增加了出血风险。
2. 3 凝血功能异常
血液系统恶性肿瘤患者由于疾病本身或化学治疗(简称“化疗”)、放射治疗(简称“放疗”)等治疗手段的影响,导致血液成分改变,血小板数量减少,形态、功能异常,导致凝血功能缺陷,从而增加了蛛网膜下腔出血风险。鞘内化疗有可能引起急性早幼粒细胞性白血病患者的幼稚粒细胞释放凝血激活物和炎性细胞因子,并在脑脊液中触发凝血功能异常,如在接受鞘内和全身化疗后,尽管血液分子学完全缓解,但蛛网膜下腔出血仍可再次发生,推测化疗药物有可能攻击内皮细胞和急性白血病细胞并诱导凝血功能障碍。在我们的多中心回顾性研究中也发现,血小板减少(OR = 0. 87,95% CI:0. 69 ~0. 98)、凝血酶原时间延长(OR = 1. 559,95% CI:1. 229 ~ 1. 976)是肿瘤相关性蛛网膜下腔出血的独立危险因素,但具体机制有待进一步深入研究。血小板增多与出血存在关系的一个可能机制是血小板增多症患者的血管性血友病因子消耗异常,导致凝血功能障碍。
2. 4 其他
原发性血小板增多症患者的酪氨酸蛋白激酶2V617F基因突变可能引起脑动脉高凝状态和血管内微循环障碍,损伤脑动脉内皮细胞,从而增加动脉壁的易损性。血液系统恶性肿瘤患者由于免疫功能低下,容易感染病原体,从而导致脑膜炎、凝血异常等并发症,进一步增加了出血风险,也有可能是多种机制共同发挥作用,导致蛛网膜下腔出血的发生。
目前关于血液系统恶性肿瘤相关蛛网膜下腔出血的研究有限,其出血机制因病而异,但血液系统恶性肿瘤作为蛛网膜下腔出血的一种病因值得警惕,其具体病理生理过程还有待进一步研究。
3 血液系统恶性肿瘤相关蛛网膜下腔出血的防治
目前血液系统恶性肿瘤相关蛛网膜下腔出血的发病机制尚不完全清楚,因此缺乏有效的防治措施。不同病理类型发病机制不同,需根据具体血液病类型来防治,主要治疗方案为在积极治疗原发病的同时为后期的治疗争取时间。目前血液系统恶性肿瘤相关蛛网膜下腔出血的文献中,关于治疗方案的报道十分有限。对于以蛛网膜下腔出血为首发症状的急性早幼粒细胞白血病,建议对怀疑中枢神经系统受累者或有神经系统症状或体征者行腰椎穿刺,以早期发现和治疗隐蔽性中枢神经系统疾病,尤其是高白细胞急性早幼粒细胞白血病患者,建议在诱导缓解后常规行腰椎穿刺检查。有研究提出,在预防和治疗成人急性淋巴细胞白血病的中枢神经系统并发症中,嵌合抗原受体修饰T细胞疗法可能在治疗中枢神经系统复发患者中发挥作用,从而降低中枢神经系统浸润所带来的蛛网膜下腔出血风险。血液系统恶性肿瘤相关蛛网膜下腔出血患者的预后往往不良,病死率极高,在放化疗期间,密切关注患者白细胞计数、血小板计数、凝血功能、炎性反应指标等情况,及时改善病理状态,有可能降低蛛网膜下腔出血的发生率及病死率。对血液系统恶性肿瘤相关蛛网膜下腔出血的预测因素及模型进行研究有助于对其早期识别及诊治,但国内外目前尚缺乏相关研究。
4 结语
血液系统恶性肿瘤相关蛛网膜下腔出血的发生率不高,临床特征缺乏特异性,需要警惕头痛、头晕、意识障碍等神经系统症状。血液系统恶性肿瘤作为蛛网膜下腔出血的病因,其机制因病而异,病理过程尚未阐明。在患者放化疗期间,需要特别关注患者的白细胞计数、血小板计数、凝血功能、炎性反应指标等情况,对于患者的诊断和治疗需要进行个体化评估,并根据具体情况选择合适的治疗方法。对血液系统恶性肿瘤相关蛛网膜下腔出血的临床体征、影像学特征、治疗方案、预测因素及风险模型构建可成为下一步研究方向。