基因编辑是通过人工手段在基因水平对DNA序列进行改造的遗传操作。CRISPR基因编辑疗法已开始逐渐在不同疾病领域崭露头角,如Casgevy(exa-cel)相继获得英国药品和健康产品管理局(MHRA)、美国FDA批准,用于治疗镰刀型细胞贫血病(SCD)与输血依赖性β地中海贫血(TDT)等疾病,给广大患者带来新的治疗希望。
近日,《新英格兰医学杂志》(NEJM)连发两篇exa-cel相关研究结果,著名干细胞专家、哈佛医学院院长George Daley发表的同期相关观点性文章指出:“医学领域的基因编辑时代正在到来”。
91%的输血依赖型β地中海贫血患者可“告别”输血
β地中海贫血是由于β珠蛋白基因缺陷导致的遗传性溶血性疾病,属于单基因常染色体隐性遗传病。20世纪80年代之前输血依赖型β地中海贫血(TDT)被认为是致死性疾病,因为患者需要定期输血才能存活,如果没有足够的输血支持,将会出现一系列并发症,且生存期非常短。目前,造血干细胞移植(HSCT)是潜在治愈TDT方法,但由于供体不足和移植相关并发症(如移植物抗宿主病)的风险等原因,其临床应用受到一定限制。由于TDT是单基因遗传病,因此是基因治疗的理想对象,基因编辑疗法有望成为TDT的潜在治疗替代方案。 来自意大利耶稣圣婴儿科医院的Locatelli教授团队开展了exa-cel治疗TDT的研究,他们假设通过exa-cel治疗,可重新激活胎儿合成血红蛋白,从而免于输血。从本次发布的最终研究结果来看,在清除骨髓细胞之前使用exa-cel治疗,可使91%的TDT患者免于输血。 截图来源:NEJM
截图来源:NEJM
97%的镰刀型细胞贫血病(SCD)患者消除血管闭塞性危象
SCD是一种常染色体显性遗传血红蛋白病,患者β-肽链第6位的谷氨酸被缬氨酸替代,导致血红蛋白S异常,引起红细胞呈现镰刀状。SCD属于罕见病,每10万人中仅有8人发病,患者预后差,仅有14%的患者能活到成年,若无良好的医疗条件,多数患者活不过30岁。目前,SCD病尚缺乏有效的治疗方法,对症治疗可以减轻患者症状与痛苦。可能的治愈选择是异基因造血干细胞移植(HSCT),人类白细胞抗原(HLA)全相合同胞供者是理想的供体,但仅有不到20%的患者有移植机会。 来自TriStarCentennial医院的Frangoul教授团队开展的CLIMB SCD-121研究最终数据显示,exa-cel治疗消除了97%的SCD患者血管闭塞性危象(因缺氧导致红细胞镰变,阻碍毛细血管引起疼痛危象)。
截图来源:NEJM
这是一项开放标签、单臂、3期临床研究。研究纳入44例年龄12~35岁SCD患者,所有患者在入组前2年至少有两次血管闭塞性危象发作经历。在exa-cel治疗前,患者接受了清髓性预处理。
主要研究终点为连续12个月无血管闭塞性危象发作。结果显示,30例患者有足够的随访数据可进行评估,其中97%的患者达到主要研究终点。所有患者至少连续12个月没有因为血管闭塞性危象住院治疗(关键次要终点)。安全性方面,输注exa-cel与清髓性预处理和自体造血干细胞和祖细胞(HSPC)移植的安全性特征类似,无患者治疗后罹患癌症。
此前,基因编辑疗法也在其他疾病治疗方面扮演着重要“角色”。
遗传性血管性水肿患者每月水肿发作比例下降95%
遗传性血管性水肿(HAE)是一种常染色体显性遗传病,大约每5万~10万人中有1人发病,中国尚缺少相关数据。患者多在30岁前起病,青春期加重,反复出现难以预测的皮肤和黏膜下水肿,最致命的是呼吸道黏膜水肿,疾病进展迅速可能导致呼吸困难或窒息,抢救不及时可窒息死亡,致死率高达的11%~40%。由于病情相对罕见,患者经常多次辗转就医仍无法确诊。
发表于NEJM的一项研究探索了CRISPR基因编辑治疗HAE,希望单次用药后能终生控制血管水肿发作。
10例患者参加了这项研究,分别输注了不同剂量的NTLA-2002,结果发现所有患者基线至最后一次评估期间,总血浆激肽释放酶蛋白水平呈现剂量依赖性下降,其中NTLA-2002 25 mg、50 mg和75 mg的患者水平变化百分比分别为-67%、-84%和-95%。所有患者基线到最近一次评估,每月血管性水肿发作次数下降95%,且未观察到严重不良事件。
转甲状腺素蛋白淀粉样变性患者指标浓度下降87%!
转甲状腺素蛋白淀粉样变性是一种危及生命的疾病,主要累积神经和心脏。发表于NEJM的一项1期临床试验尝试探索使用NTLA-2001,能否降低血清中甲状腺素运载蛋白(TTR)的浓度,从而达到疾病治疗目的。

截图来源:NEJM
该研究纳入了6例患有遗传性转甲状腺素蛋白淀粉样变性患者,这些患者随机接受0.1 mg/kg和0.3 mg/kg剂量药物治疗,结果显示第28天时,两组患者血清TTR浓度较基线分别下降了52%和87%,几乎很少出现不良事件。
小结
事实上,临床对于基因编辑在不同疾病领域的应用远不止于前面所介绍的这些。据公开资料,目前基因编辑疗法(不限类型)处于2期/3期正在进行中的临床试验(不包含启动中或已暂停试验)共有7项。
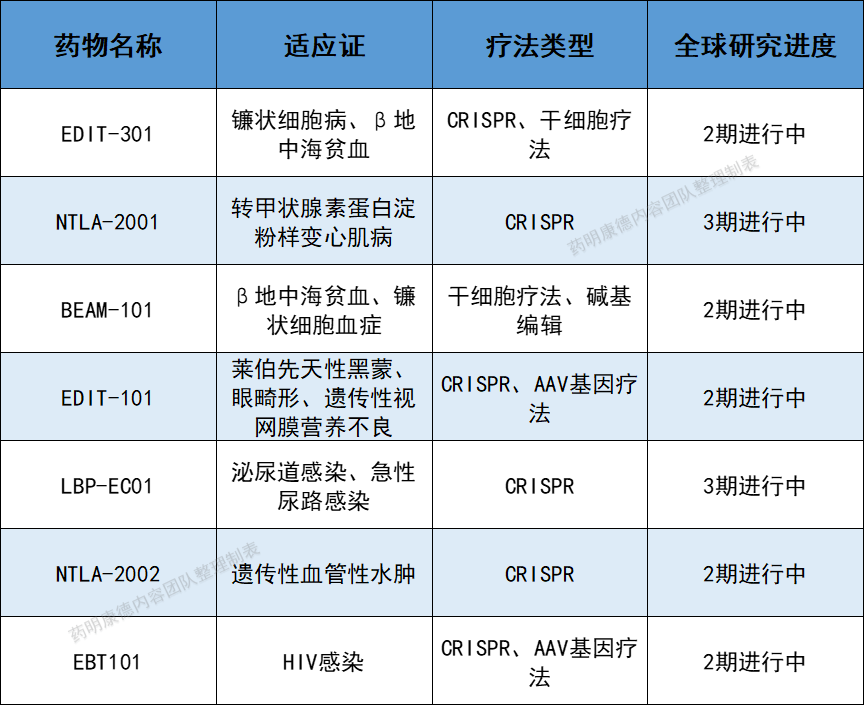
总体而言,基因疗法在临床上具有广泛的应用前景,其在多种“无药可治”的疾病中都展现出了优异的治疗效果,有望改变未来疾病领域治疗格局,给患者带去“治愈”新希望。