背景:巨大儿(定义为出生体重≥4000 g)和大于胎龄儿(定义为出生体重大于同胎龄平均体重的第90百分位,LGA)是两种最常见的产科问题,因为它们与孕产妇和围产期发病率/死亡率增加有关,如肩部难产、产后出血和出生创伤。巨大儿的发生率约为足月妊娠的4-10%,目前在世界范围内正以10-25%的速度增长,特别是在发达国家。妊娠期糖尿病(GDM)是LGA胎儿最常见的危险因素之一。早期诊断和治疗GDM有助于预防巨大儿及相关并发症。
GDM是一种与妊娠期胰岛素抵抗相关的代谢紊乱,发生率为7%。GDM的危险因素包括高龄产妇、妊娠期糖尿病史、巨大儿或既往妊娠中未知原因的先天性异常。GDM基本分为两类:A1类,即饮食控制型GDM,占86%;A2类,需要药物治疗。患有GDM或肥胖的女性在LGA新生儿中患病率较高。
一项大型研究发现,无GDM的母亲LGA新生儿的患病率在正常体重妇女中为7.7%,在肥胖妇女中为12.7%,在有GDM母亲中的发生率为13.6%,在肥胖妇女中为22.3%。GDM除了增加LGA的风险外,还会增加妊娠高血压、先兆子痫和剖腹产的风险。
目前,虽然已经知道GDM与LGA之间的关联,但控制GDM,特别是饮食控制在预防LGA/巨大儿中的有效性的研究发表的数量非常有限,尽管饮食控制GDM是公认的GDM标准治疗方法。事实上,在良好的饮食控制下,GDM的不良产科结局是否可以有效预防,尚有待阐明。重要的是,以往的研究大多是在理想的研究环境下进行的,而在实际实践中对饮食控制对GDM的有效性的研究尚未得到充分的评估。
目的:主要目的是比较饮食控制型GDM和非GDM的新生儿LGA发生率,并评估饮食控制型GDM是否是LGA胎儿的独立因素。次要目的是比较饮食控制的GDM和非GDM妊娠之间其他常见不良妊娠结局的发生率,如先兆子痫、剖宫产率、早产和低Apgar评分。
方法:采用两步筛选法,对妊娠24 ~ 28周诊断为GDM和非GDM的单胎妊娠患者进行回顾性队列研究。访问产科前瞻性数据库以检索符合纳入标准的记录,并对完整的医疗记录进行全面审查。患者分为两组,GDM(研究组)和非GDM(对照组)。主要结局指标为LGA新生儿发生率,次要结局指标为妊高征、早产、剖宫产率、低Apgar评分等。
结果:1364名纳入的女性中,1342例符合纳入标准,其中非GDM组1177例,GDM组165例(12.3%)。GDM组产妇年龄和孕前BMI均显著增高。GDM组LGA新生儿、PIH和剖宫产率显著高于GDM组(15.1% vs. 7.1%, p值< 0.001;7.8% vs. 2.6%, p值= 0.004;54.5% vs. 41.5%, p值= 0.002)。经logistic回归分析,GDM与LGA无显著相关(优势比1.64,95% CI: 0.97-2.77),而BMI和性别与LGA仍有显著相关。同样,GDM与PIH发生率无显著相关性(优势比:1.7,95% CI: 0.825-3.504),而在控制混杂因素后,BMI和母亲年龄与PIH发生率显著相关。
表1 与LGA相关的危险因素

表2 LGA与妊娠期高血压的Logistic回归分析。
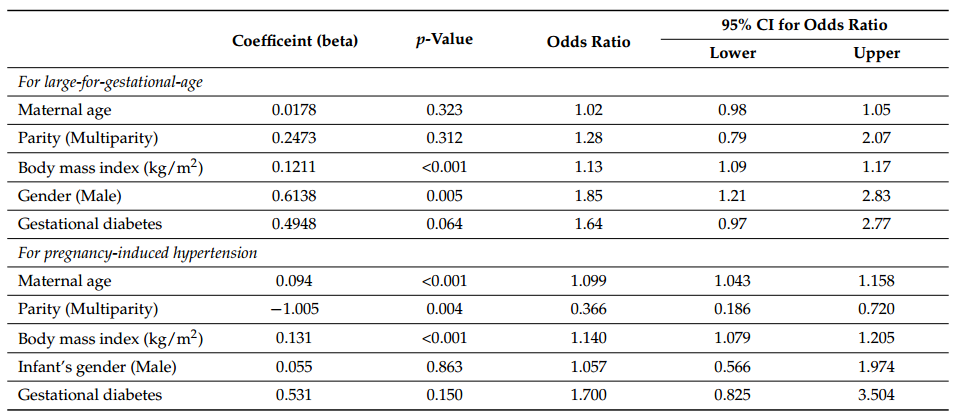
结论:饮食控制的GDM患者新生儿LGA、PIH、剖宫产率明显高于非GDM患者。然而,LGA新生儿和PIH的发生率并不是由GDM直接引起的,主要是由孕前BMI高和产妇年龄大引起的,这在GDM女性中更为常见。
原文出处:
Sirida, Pittyanont, Narongwat, Suriya, Sirinart, Sirilert, Comparisons of the Rates of Large-for-Gestational-Age Newborns between Women with Diet-Controlled Gestational Diabetes Mellitus and Those with Non-Gestational Diabetes Mellitus.Clin Pract 2024/04/26;14