摘要:目的 对比分析应用移动卒中单元(MSU)行院前静脉溶栓与常规静脉溶栓对急性缺血性卒中(AIS)的治疗效果。 方法 回顾性连续纳入曲靖市第一人民医院神经内科2022 年2 月至2022年12月行静脉溶栓的AIS患者。收集患者的一般资料及临床资料,包括年龄、性别、吸烟史、高血压病、糖尿病、高脂血症、既往卒中史、心房颤动史、发病时间、静脉溶栓时间、基线美国国立卫生研究院卒中量表(NIHSS)评分、静脉溶栓后48 h症状性颅内出血、静脉溶栓后7 d NIHSS评分、静脉溶栓后90 d改良Rankin量表(mRS)评分、静脉溶栓后90 d死亡及静脉溶栓过程中是否发生任何过敏反应或其他系统出血等。应用MSU进行院前静脉溶栓的AIS患者为MSU溶栓组,院内阿替普酶静脉溶栓(普通急救车入院或自行来院)的AIS患者为常规溶栓组。观察终点指标包括时间指标、疗效指标和安全性指标。时间指标为发病至静脉溶栓时间;疗效指标为静脉溶栓后7 d NIHSS评分、90 d mRS评分;安全性指标包括静脉溶栓后48 h症状性颅内出血、静脉溶栓过程中发生任何过敏反应或其他系统出血及静脉溶栓后90 d患者死亡。 结果 共纳入151例应用阿替普酶行静脉溶栓的AIS患者,其中男94例(62. 3%),女57例(37. 7%),年龄39 ~ 86岁,中位年龄为67(58,77)岁。MSU溶栓组50例,常规溶栓组101例。两组患者一般资料中年龄、性别、高血压病、高脂血症、心房颤动、吸烟史、卒中史及基线NIHSS评分差异均无统计学意义(均P > 0.05),糖尿病史差异有统计学意义(P = 0. 024)。MSU溶栓组发病至静脉溶栓时间较常规溶栓组明显缩短[93. 0(64. 5,136. 5)min比153. 0(118. 5,193. 5)min,Z = - 5. 058,P < 0. 01]。MSU溶栓组溶栓后7 d NIHSS评分低于常规溶栓组[1. 0(0. 0,3. 0)分比2. 0(1. 0,4. 0)分,Z = -2. 464,P = 0. 013],且静脉溶栓后90 d mRS评分较常规溶栓组低[0. 0(0. 0,0. 5)分比0. 0(0. 0,1. 0)分,Z = - 2. 037,P = 0.042]。两组静脉溶栓后48 h症状性颅内出血发生率及90 d内病死率差异均无统计学意义(均P > 0. 05)。两组患者静脉溶栓过程中均未出现过敏及其他系统出血。 结论 基于MSU的AIS院前静脉溶栓可以显著缩短发病至静脉溶栓时间,对改善患者神经功能和提高临床疗效具有一定的作用。
急性缺血性卒中具有高病死率、高复发率、高致残率和高经济负担、高社会负担的特点。2019 年中国居民有219 万人死于卒中,其中缺血性卒中103 万人;卒中粗死亡率为153. 9 / 10 万,占我国居民总死亡率的22%;70%以上的缺血性卒中幸存者留有不同程度的致残。急性缺血性卒中的救治具有极强的时间依赖性(前循环梗死静脉溶栓时间窗为< 4. 5 h,后循环梗死为< 6 h)。脑动脉急性完全闭塞每延长1 min,将造成约190 万个神经元和140 亿神经突触功能丧失或损害,急性缺血性卒中的救治时间需要分秒必争。目前,国内外指南对急性缺血性卒中的超早期治疗均建议时间窗内尽快静脉输注重组组织型纤溶酶原激活剂(rt-PA)溶栓。早期发现、早期治疗对降低急性缺血性卒中患者病死率及提高患病后生存质量非常重要。但在我国,发病3 h 内到达急诊科的卒中患者仅占21.5%,符合静脉溶栓条件患者为12. 6%,最终接受静脉溶栓治疗的患者仅为2. 4% ,患者到达急诊科完善头部CT 后已超过静脉溶栓时间窗是错过最佳溶栓治疗机会的原因之一。时间延误为静脉溶栓率低的主要原因,其中CT 检查延误最为关键。2021 年曲靖市第一人民医院组建移动卒中单元(mobile stroke unit, MSU),并引进第五代移动通信技术(简称5G)移动卒中救护车,其以救护车为载体,配备有小型移动CT检查设备、血液检测仪器、心电监测设备及5G 视频通信系统,可在院前完成头部CT检查、血液检测等,必要时可通过5G 网络获得院内卒中治疗团队的支持和指导,使患者及时进行院前静脉溶栓治疗,从而缩短发病至静脉溶栓时间,提高静脉溶栓率。本研究对应用MSU 行院前静脉溶栓与常规静脉溶栓对急性缺血性卒中的治疗效果进行了比较。
1 对象与方法
1. 1 对象
回顾性连续纳入曲靖市第一人民医院神经内科2022年2月至2022年12月收治的急性缺血性卒中患者。急性缺血性卒中的诊断符合《中国急性缺血性脑卒中诊治指南2018》。
纳入标准:(1)年龄≥ 18 岁;(2)症状出现至静脉溶栓时间< 4. 5 h;(3)临床资料完整。
排除标准:(1)颅内出血(包括脑实质出血、脑室内出血、蛛网膜下腔出血、硬膜外或硬膜下血肿等);(2)头部CT提示大面积脑梗死(梗死面积> 1 / 3大脑中动脉供血区);(3)口服抗凝剂且国际标准化比值> 1. 7 或凝血酶原时间> 15 s;(4)既往颅内出血病史;(5)近3个月有严重头部外伤史或卒中史;(6)颅内肿瘤或颅内巨大动脉瘤;(7)胸背部存在剧烈疼痛,可疑主动脉弓夹层;(8)活动性内脏出血;(9)近1 周内在不易压迫止血部位行动脉穿刺;(10)近期(3个月内)颅内或椎管内出血;(11)急性出血倾向,包括血小板计数< 100 × 109 / L或其他情况;(12)患者存在无法控制的严重高血压病(经药物治疗后,收缩压> 180 mmHg或舒张压> 110 mmHg);(13)发病24 h内接受过低分子肝素治疗;(14)发病48 h内使用过凝血酶抑制剂或Ⅹ a 因子抑制剂;(15)随机血糖< 2. 8 mmol / L 或> 22. 22 mmol / L;(16)静脉溶栓后48 h未复查头部CT;(17)静脉溶栓后90 d失访;(18)桥接取栓患者。
本研究方案经曲靖市第一人民医院伦理委员会审批通过[伦理审批号:2023-038(科)-01],患者或其家属签署了诊疗知情同意书。
1. 2 研究方法
1. 2. 1 资料收集:收集患者的一般资料及临床资料,包括年龄、性别、吸烟史、高血压病1524、糖尿病1028、高脂血症1092、既往卒中史、心房颤动史1411、发病时间、静脉溶栓时间、基线美国国立卫生研究院卒中量表(NIHSS)评分以及静脉溶栓后48 h症状性颅内出血、静脉溶栓后7 d NIHSS 评分、静脉溶栓后90 d 改良Rankin 量表(mRS)评分、静脉溶栓后90 d死亡及静脉溶栓过程中是否发生过敏反应或其他系统出血等。
1. 2. 2 分组:应用MSU进行院前静脉溶栓的急性缺血性卒中患者为MSU溶栓组,院内阿替普酶静脉溶栓(普通急救车入院或自行来院)的急性缺血性卒中患者为常规溶栓组。
1. 2. 3 诊疗模式:MSU 溶栓组,MSU 成员由驾驶员、神经专科(神经内科或脑血管病科或神经外科)住院医师或主治医师、护士、影像学技师、检验科医师各1名组成。医疗急救调度员通过患者家属电话描述的症状进行初筛,考虑急性卒中者,通知MSU出诊,MSU 到达现场立即对患者进行神经功能评估、移动CT扫描,诊断急性缺血性卒中的同时在移动卒中救护车上完成血常规及凝血功能检测,评估是否存在静脉溶栓禁忌证,对无禁忌证患者在取得患者或家属知情同意后行MSU 阿替普酶静脉溶栓,阿替普酶(勃林格殷格翰制药公司,德国)用量为0. 9 mg / kg,最大剂量90 mg,1 min内静脉推注总药量的10%,剩余量使用微量泵1 h内缓慢静脉泵入。在溶栓过程中予心电监护,密切关注患者病情变化,若出现过敏、严重头痛、意识进行性下降等不良反应则立即终止用药,并复查头部CT,必要时通过5G通信联系卒中指挥中心,在指导下行后续治疗。静脉溶栓后常规给予他汀类药物调血脂,并给予控制血糖、血压等治疗;24 h后复查头部CT或MRI,若无颅内出血加用抗血小板聚集药物。
常规溶栓组:患者经普通急救车来院或自行来院,到达急诊科后完成病史采集、神经功能评估、CT检查等,神经内科医师会诊后明确诊断急性缺血性卒中,排除静脉溶栓禁忌证后经家属或患者知情同意,给予阿替普酶静脉溶栓治疗,阿替普酶用量和用法与MSU溶栓组一致,后续治疗与MSU组一致。
1. 2. 4 观察终点及随访:观察终点指标包括时间指标、疗效指标和安全性指标。时间指标为发病至静脉溶栓时间。疗效指标包括患者静脉溶栓后7 dNIHSS评分及90 d mRS评分。治疗后90 d 电话随访或门诊复诊。安全性指标包括静脉溶栓后48 h症状性颅内出血、静脉溶栓过程中任何过敏反应或其他系统出血及溶栓后90 d死亡。症状性颅内出血定义采用海德堡出血分类方法,静脉溶栓后48 h内发生的神经影像学显示的任何类型的颅内出血,同时伴有任何神经功能下降(NIHSS 评分较前增加≥ 4 分)。
1. 3 统计学分析
应用SPSS 24. 0 软件进行统计学分析,采用Shapiro-Wilk检验对计量资料进行正态性分析,符合正态分布的计量资料以x- ± s表示,组间比较采用t检验,不符合正态分布的计量资料以中位数和四分位数[M(P25,P75)]表示,组间比较采用Mann-WhitneyU检验;计数资料以例(%)表示,组间比较采用χ2检验或Fisher确切概率法。以P < 0. 05为差异有统计学意义。
2 结果
2. 1 一般资料比较
共纳入151例应用阿替普酶行静脉溶栓的急性缺血性卒中患者,其中男94 例(62. 3%),女57 例(37. 7%);年龄39 ~ 86岁,中位年龄67(58,77)岁;合并高血压病103 例(68. 2%),糖尿病46 例(30. 5%),高脂血症46例(30. 5%),心房颤动20例(13. 2%),既往卒中史21例(13. 9%),吸烟史77例(51. 0%)。MSU溶栓组50例,常规溶栓组101 例。两组患者一般资料中年龄、性别、高血压病、高脂血症、心房颤动、吸烟史、卒中史及基线NIHSS评分差异均无统计学意义(均P > 0. 05),糖尿病史差异有统计学意义(P = 0. 024)。两组患者一般资料比较见表1。
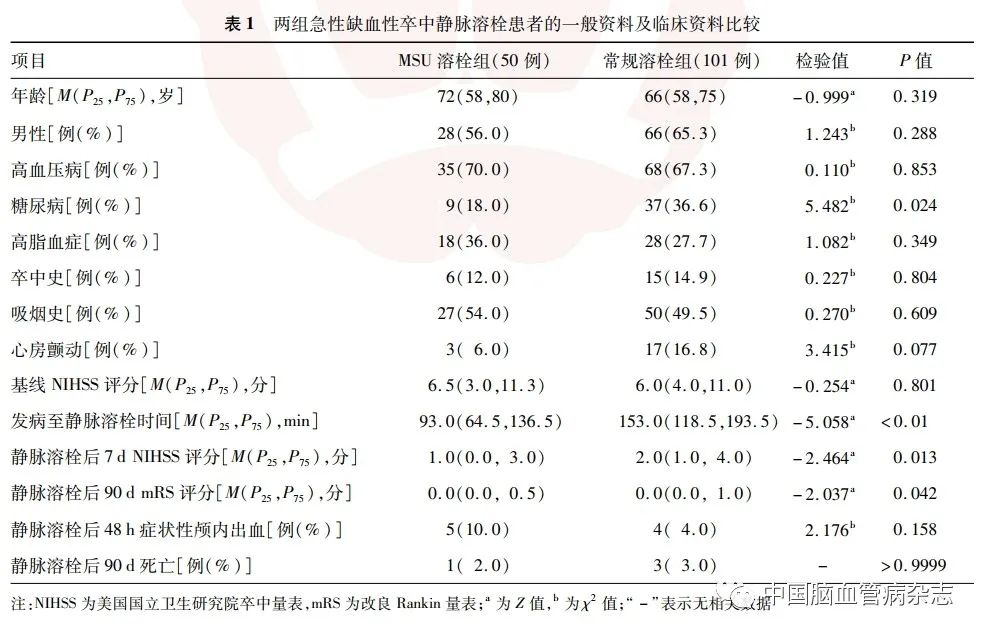
2. 2 发病至静脉溶栓时间及疗效比较
MSU溶栓组发病至静脉溶栓时间显著短于常规溶栓组(P < 0. 01)。MSU溶栓组静脉溶栓后7 d NIHSS评分、90 d mRS评分均低于常规溶栓组,差异均有统计学意义(均P < 0. 05)。见表1。
2. 3 安全性指标比较
静脉溶栓后48 h复查头部CT,症状性颅内出血MSU溶栓组5例,常规溶栓组4例,两组症状性颅内出血发生率差异无统计学意义(P > 0. 05);两组静脉溶栓后90 d病死率分别为2. 0%和3. 0%,组间差异无统计学意义(P > 0. 05)。见表1。两组患者均静脉溶栓过程中均未出现任何过敏反应及其他系统出血。
典型病例
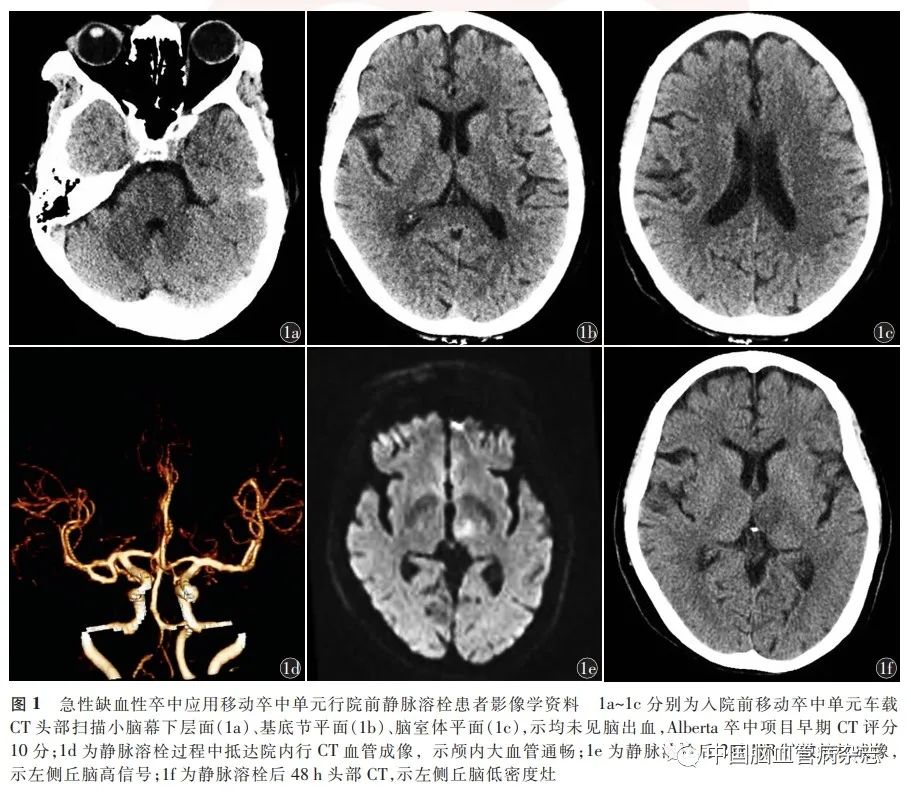
女,78 岁,因“突发言语不清、右侧肢体活动不灵54 min”于2022年3月12日19:00入住曲靖市第一人民医院神经内科。入院当日17:55,患者因左侧肢体无力15 min呼叫曲靖市紧急救援中心,17:57 我院MSU救护人员接到曲靖市紧急救援指挥中心调度电话,18:07 到达患者所在地,MSU神经专科医师即刻行神经系统体格检查:意识清楚,重度构音障碍,右侧鼻唇沟变浅,伸舌右偏,右侧上肢肌力Ⅱ级,右侧下肢肌力Ⅲ级,右侧病理征阳性,未见其他阳性体征。NIHSS 评分8 分。18:15车载CT行头部平扫,排除脑出血,Alberta卒中项目早期CT评分10分(图1a ~ 1c)。18:18应用车载检验设备行血常规、凝血功能检测。18:25 实验室检查结果:红细胞计数5. 02 × 1012 / L[参考值:(3.8 ~ 5. 1)× 1012 / L],白细胞计数4. 9 × 10 9 / L[参考值:(3. 5 ~ 9. 5)× 109 / L],血红蛋白124 g / L(参考值:115 ~ 150 g / L),血小板计数110 × 109 / L[参考值:(100 ~ 300)× 109 / L],凝血酶原时间10 s(参考值:9. 4 ~12. 5 s),随机血糖6. 5 mmol / L(参考值:3. 9 ~11. 1 mmol / L)。患者既往高血压病10余年,长期口服非洛地平缓释片(5 mg / d),血压控制良好。告知患者及家属疾病情况、静脉溶栓的必要性及存在的风险,家属签署急性缺血性卒中静脉溶栓治疗知情同意书。排除静脉溶栓禁忌证,于18:28 在MSU救护车上行静脉溶栓治疗。根据患者体质量首先给予阿替普酶3. 6 mg,1 min 内静脉推注,余32. 4 mg在1 h内持续匀速泵入,并同步安全抵达曲靖市第一人民医院急诊科。18:56院内行急诊头部CT血管成像+ CT灌注成像,灌注未见异常,颅内大血管通畅(图1d)。入院诊断为急性缺血性卒中,收入神经内科继续治疗。静脉溶栓后24 h神经系统体格检查:轻度构音障碍,右侧鼻唇沟仍浅,右侧上肢肌力Ⅳ -级,下肢肌力Ⅳ级,NIHSS评分3 分。静脉溶栓后24 h行头部MR检查,示左侧丘脑急性期脑梗死(图1e)。静脉溶栓后48 h复查头部CT,可见左侧丘脑低密度灶(图1f),考虑脑梗死。予阿司匹林抗血小板聚集、他汀调脂稳定斑块、控制血压、改善脑侧支循环、康复训练等治疗,静脉溶栓后7 d 患者NIHSS评分1 分,静脉溶栓后90 d随访mRS 评分0分。
3 讨论
本研究结果显示,运用MSU行院前静脉溶栓较常规静脉溶栓缩短了急性缺血性卒中患者发病至静脉溶栓的时间[93. 0(64. 5,136. 5)min比153. 0(118. 5,193. 5)min,P < 0. 01],且MSU 溶栓组溶栓后7 dNIHSS评分较常规溶栓组低[1. 0(0. 0,3. 0)分比2. 0(1. 0,4. 0)分,P = 0. 013],MSU溶栓组静脉溶栓后90 d mRS评分较常规溶栓组更低[0. 0(0. 0,0. 5)分比0. 0(0. 0,1. 0)分,P = 0.042],两组安全性指标差异均无统计学意义。
2003年,德国研究者首次提出MSU的概念,即在常规救护车上配备小型CT检查设备、化验设备、射线防护装置、移动通信技术及专业的卒中团队等,但受限于当时CT检查设备无法小型化,且缺乏快速的通信技术,导致该方案搁浅。世界第一辆移动卒中救护车在德国问世,除了常规急救设备外,还配备了由蓄电池驱动的移动CT检查设备、远程医疗设备系统、血液标本检测设备等,该救治体系可以大大缩短急性缺血性卒中患者接受静脉溶栓的时间,提高静脉溶栓率及救治效率。2014年美国首个MSU在休斯敦诞生并获得广泛的推广。既往报道运用MSU对急性缺血性卒中患者进行阿替普酶静脉溶栓治疗,可以显著缩短发病至头部CT扫描时间和rt-PA 静脉溶栓时间,可能改善患者神经功用MSU进行静脉溶栓的病例,提示MSU具有较好的时间优势。本研究中,MSU溶栓组发病至静脉溶栓时间显著短于常规溶栓组。通过MSU进行院前静脉溶栓并未明显增加脑出血、溶栓药物过敏、其他系统出血等不良事件发生率,具有较好的安全性。本研究中,静脉溶栓后48 h症状性颅内出血发生率及两组全因死亡率差异无统计学意义,两组患者均未出现过敏及其他系统出血。国外的研究也显示,MSU 能极大缩短急性缺血性卒中再灌注时间,能最大程度地降低患者的致残程度。与现有的急救体系相比,MSU 可以更早地提供再灌注治疗,从而降低致残率、病死率,提高患者的生存质量,从长远来看可以减轻家庭及社会负担。但也有研究表明,与现有的急救模式相比,MSU 静脉溶栓治疗急性缺血性卒中的安全性和有效性并无差别。本研究显示,两组患者静脉溶栓前基线NIHSS评分相近,但MSU 组溶栓后7 d NIHSS 评分及90 d mRS评分更低,提示MSU或可更好地改善患者预后,这与既往国内周腾飞等报道一致。但国内也有一些研究表明,MSU虽然可以显著缩短发病至静脉溶栓时间,但其救治疗效并不明确,未来仍需要大样本研究明确。
本研究存在一定的局限性:(1)本研究为单中心回顾性研究,纳入的患者数较少;(2)未收集和比较两组患者卒中部位和分型的相关资料;(3)常规溶栓组患者中存在糖尿病的比率更高,这可能是由于样本量差异导致的基线不完全一致,常规溶栓组静脉溶栓后90 d mRS评分可能受到该因素的一定影响。未来尚需多中心、前瞻性研究进一步明确MSU在急性缺血性卒中早期溶栓中的价值。