近年来,基因工程改造的嵌合抗原受体(CAR)T细胞疗法已成为治疗B细胞恶性肿瘤的重要手段。CAR-T细胞技术通过病毒转导等手段,将患者自身T细胞改造为能识别肿瘤表面特异抗原(如CD19、BCMA等)的效应细胞,实现肿瘤细胞的免疫清除。尽管该疗法在某些晚期恶性肿瘤中大幅提升患者生存率,治疗过程却普遍伴随着严重的免疫相关毒性,尤其是神经系统不良反应。
免疫细胞的大规模激活导致细胞因子风暴(CRS),同时引发多样的神经毒性表现。以往临床试验多排除中枢神经系统肿瘤患者,主要关注系统性B细胞肿瘤,但随着治疗经验积累,针对有神经系统受累的患者的CAR-T疗法应用增多,相关神经毒性种类和机制也逐渐被认识。
当前的核心问题包括怎样及时识别和分类神经毒性;深入理解它们的机制及诱因;并设计个性化的管理和预防策略,以最大限度保障疗效同时降低危害。近期,发表在Nature Reviews Neurology期刊最新综述全面总结了CAR-T治疗相关神经系统不良反应的临床表现、发病机制及管理策略。文章重点剖析了经典急性神经毒性综合征(ICANS)、中枢神经系统肿瘤局灶炎症性毒性(TIAN)、与BCMA靶向疗法相关的延迟神经毒性,并对未来改进治疗安全性的创新方向进行了展望,为临床医生和研究者提供了系统的理论依据与实践指导。
作为综述性文章,本文基于大量临床试验数据、病例报告及生物标志物研究,进行了文献汇聚和理论分析。重点总结了ICANS的诊断标准、临床分级体系以及与CRS的关系,梳理了TIAN在中枢神经系统肿瘤中独有的表现,评述了BCMA靶向CAR-T疗法相关的延迟运动和神经系统症状。文章还讨论了各类神经毒性的潜在分子机制、目前应用的治疗方案和预防措施,并着眼未来CAR设计改良方向。
1. 免疫效应细胞相关神经毒性综合征(ICANS)
临床表现
ICANS多于CAR-T输注后10天内发生,覆盖轻度意识与认知障碍(如注意力减退、定向力障碍、行为改变、构音障碍),至重度脑水肿及昏迷等生命危险状态。重症患者常伴有癫痫发作与神经功能缺损。使用美国造血和细胞治疗学会(ASTCT)提出的ICANS分级标准,依据注意力(ICE评分)、意识、运动功能和癫痫表现对病情进行4个等级评估。
发病机制
ICANS被认为是系统性细胞因子释放导致血脑屏障(BBB)功能失调,并引发中枢神经系统内细胞因子局部积聚。IL-1、IL-6、IL-15等细胞因子释放后参与血管内皮活化,加剧BBB通透性,促进神经炎症反应。进一步证据显示,CAR-T细胞本身可进入脑内,可能介导靶抗原表达于脑血管壁的非肿瘤靶向“旁靶”效应。临床监测发现ICANS患者血清神经丝轻链(NfL)升高,反映神经轴突损伤,脑电图哨显示广泛背景减慢与局灶性异常。影像学多表现为胼胝体后部T2-FLAIR信号改变,但多无结构破坏。
2. 肿瘤炎症相关神经毒性(TIAN)
TIAN主要出现在接受CAR-T治疗的中枢神经肿瘤患者,表现为局灶性神经症状,区别于ICANS的弥漫性脑功能障碍。TIAN分为两型:
类型1:进展性局部肿瘤相关炎症水肿导致颅内高压、脑疝及脑积水;
类型2:局部神经电生理功能紊乱,表现为神经症状加重,但无明显影像水肿。
临床严重度被分为5级,从轻微症状到危及生命甚至死亡。现阶段的TIAN治疗尚以支持治疗和免疫抑制为主,反映该领域亟需深入研究。
与ICANS不同,TIAN被认为是“肿瘤局灶”内的“靶向靶点”过度炎症反应,CAR-T细胞直接杀伤肿瘤细胞释放细胞因子,引起局部肿瘤微环境复杂神经-免疫交互,导致局灶性脑水肿和神经功能障碍。PET-MRI影像显示CAR-T细胞浸润及肿瘤活性减退同时伴随炎症表现。
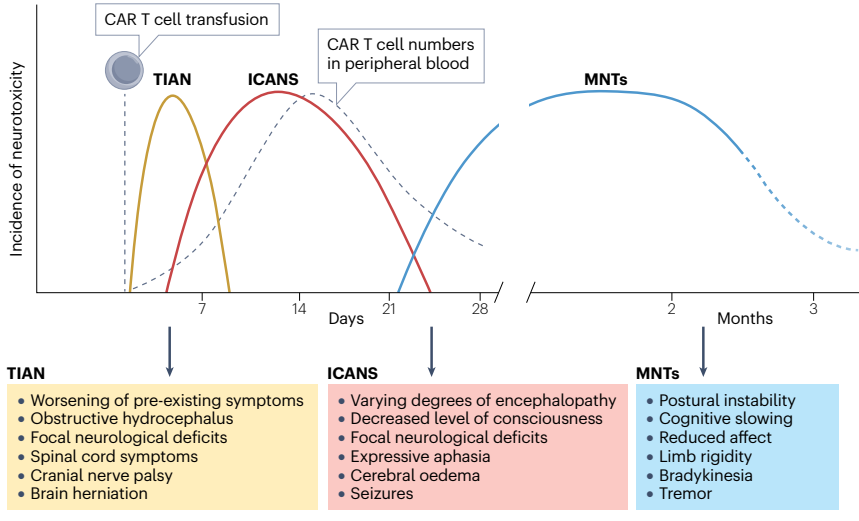
图:CAR-T细胞介导的神经毒性发作的相对时间
3. BCMA靶向CAR-T相关延迟神经毒性
BCMA导向的CAR-T疗法是多发性骨髓瘤患者的新兴治疗。约5%患者出现晚发性帕金森综合征样运动障碍(缓慢运动,肢体僵硬、震颤、姿势不稳)及认知情感改变。此外,颅神经麻痹尤以面神经最为常见,起病于治疗数周后,通常为自限或激素治疗可缓解。
BCMA在成人脑纹状体表达,CAR-T细胞可能出现对正常神经元的“误靶”攻击。影像学显示棕质、尾状核、苍白球等基底节区T2信号异常及代谢减低。延迟发病提示存在神经退行性过程,且目前大多难以逆转。颅神经麻痹的机制尚未明确,可能与CAR-T持续扩增相关,也可能涉及自身免疫样病理过程。
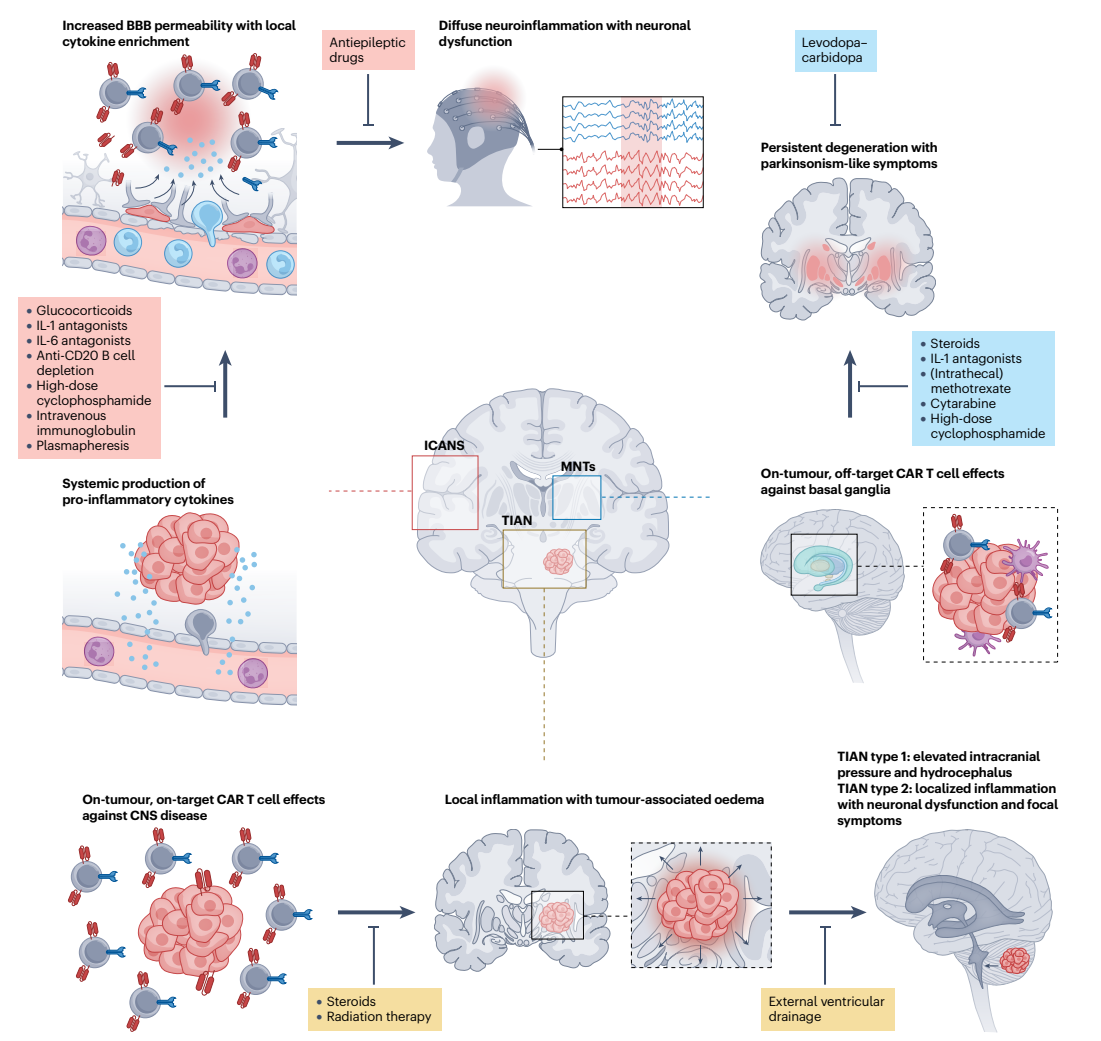
图:CAR-T细胞介导的神经毒性的潜在病理机制及治疗策略
4. 其他罕见神经毒性
包括脊髓病变、脑白质病变、周围及颅神经病变、震颤及其他运动障碍。多数见于CD19 CAR-T治疗,但由于目前治疗经验有限,仍需进一步监测和研究。
5. 风险因素和病程
ICANS风险与多种因素相关,包含基线全身炎症水平(发热、CRP、IL-6)、CRS存在、年龄、肿瘤负荷及内皮功能障碍指标(EASIX评分系列)。值得注意的是,存在CNS受累本身并非ICANS独立风险因素,但却是TIAN发生的前提。ICANS多数在数天至数周内可逆,晚发的神经毒性如帕金森症状则预后欠佳。
6. 诊断策略
神经毒性的诊断主要依赖临床综合判断,结合时间线、CAR-T产品特异性及神经系统表现。神经学检查、ICE评分、实验室炎症指标动态监测均是重要手段。MRI可能示非特异性信号改变,EEG多见弥漫背景减慢。腰穿有助排除感染或肿瘤复发,但须评估颅内压风险。鉴别诊断充分,包括代谢异常、感染、药物副作用、神经变性和肿瘤进展。
7. 治疗现状与前沿探索
- ICANS急性期治疗:以糖皮质激素为主,IL-6抑制剂托珠单抗有效于CRS但对纯ICANS作用有限。IL-1抑制剂阿那白滞越来越多应用于类固醇难治病例,临床效果令人期待。抗癫痫药物用于有发作患者。
- TIAN治疗:主要对症支持,针对脑水肿的外脑室引流等措施。阿那白滞的应用显示安全性和一定疗效。
- BCMA相关神经毒性:目前尚无明确有效药物,帕金森综合征用左旋多巴效果有限。有报道使用高剂量环磷酰胺降低CAR-T细胞数目后症状有所缓解。
- 预防:无公认有效的神经毒性预防方案。阿那白滞在初步试验中显示安全,效果需进一步验证。
- 新型CAR设计:安全开关(自杀基因)或可靶向表位用于控制CAR-T细胞数目,调节其活性以防严重毒性。结构调整降低细胞因子释放也是未来重点。
总之,本综述系统整合了目前CAR-T细胞治疗神经系统毒性研究的前沿进展,从临床表现、分级诊断、分子机制、治疗策略和未来发展方向多维度予以阐述。对促进临床医生提升早期识别和个体化管理能力具有重要价值,着力帮助患者在最大化抗肿瘤效果的同时,降低因神经毒性带来的潜在致残或致死风险。尤其是在CAR-T适用范围逐步向中枢神经系统肿瘤和更复杂患者拓展的背景下,对TIAN以及BCMA靶向疗法相关晚发神经毒性的深入理解与管理显得尤为紧迫。此外,综述强调了机制研究和临床试验结合的重要性,呼吁开发新型CAR构建、安全开关及细胞因子精准调控药物,为实现安全、有效的精准细胞免疫治疗奠定基础。
原始出处:
Karschnia P、Dietrich J. Neurological complications of CAR T cell therapy for cancers. Nature Reviews Neurology (2025). https://doi.org/10.1038/s41582-025-01112-8
