为什么麻醉前要做心脏检查?
麻醉和手术对患者的心脏功能有较高要求。心脏需要足够强地跳动以维持血液循环,同时也要耐受手术中的血压波动、药物影响等。因此,麻醉医生会在术前通过心电图(ECG)和心脏超声(心超)评估心脏的健康状况,判断患者是否能安全接受麻醉和手术。
心电图(ECG)是什么?
1. 检查原理
心电图是通过贴在皮肤上的电极片,记录心脏电活动的一种无创检查。心脏每次跳动时,心肌细胞会产生微弱的电流,心电图机将这些电流放大并绘制成波形图(如下图)
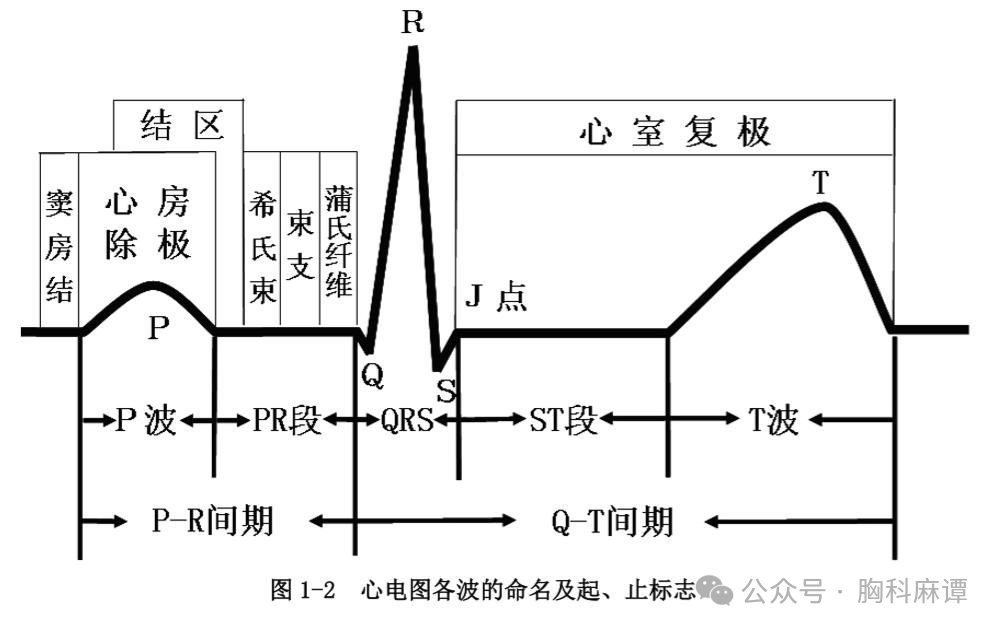
图中标注了P波(心房收缩)、QRS波(心室收缩)、T波(心室复极)等典型波形。
2. 主要作用
发现心律失常:如房颤、早搏、心动过速/过缓等。
判断心肌缺血:如心绞痛、冠心病导致的ST段异常。
评估心脏负荷:通过波形变化推测心脏是否肥大或受损。
3. 优点
快速便捷:检查仅需几分钟,无痛苦。
成本低:价格相对低廉,适合初步筛查。
4. 局限性
只能反映电活动:无法直接观察心脏结构(如瓣膜、肌肉厚度)或功能(如泵血能力)。
易受干扰:肌肉震颤、电极接触不良可能导致结果偏差。
心脏超声(心超)是什么?
1. 检查原理
心脏超声利用超声波探头发射声波,通过回声成像技术生成心脏结构和运动的动态画面(如下图)。医生可以实时观察心脏的跳动、瓣膜开合、血流速度等。
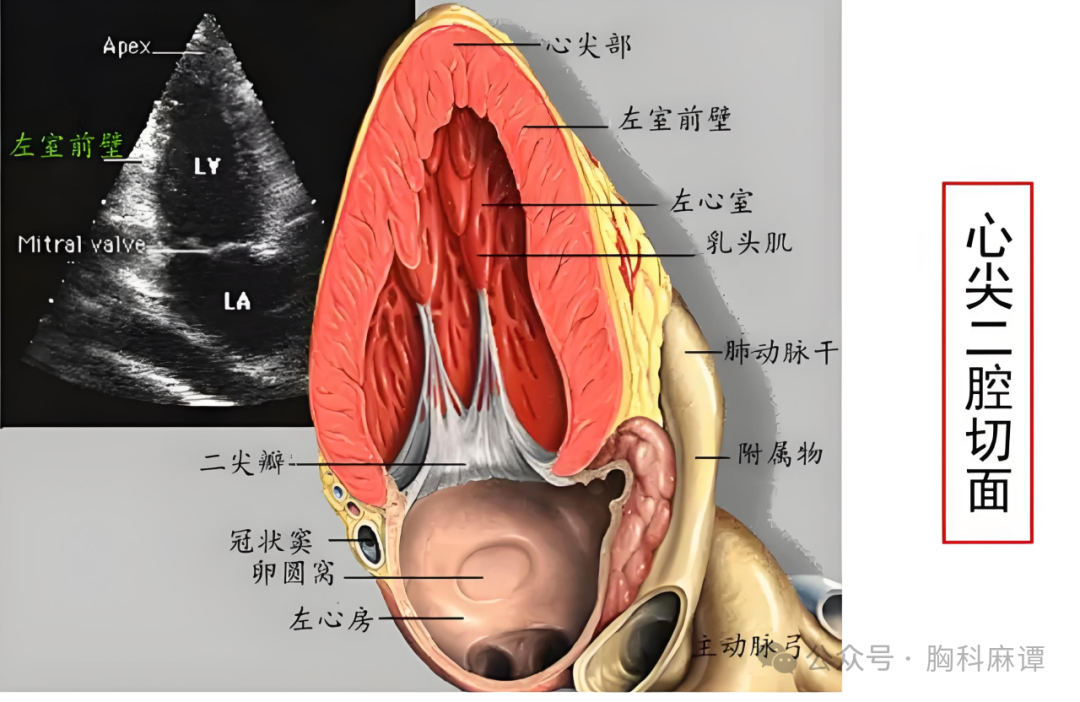
2. 主要作用
评估心脏结构:检查心脏大小、室壁厚度、瓣膜形态等。
检测功能障碍:如心肌收缩力(射血分数)、瓣膜反流、先天性畸形。
发现隐匿性疾病:如心肌肥厚、心包积液、血栓等。
3. 优点
直观动态:能直接看到心脏的“工作状态”。
无辐射:安全适用于孕妇、儿童和反复检查。
4. 局限性
依赖操作者经验:医生的技术会影响结果准确性。
无法替代心电图:对心律失常的诊断敏感性较低。
心超与心电图的核心区别
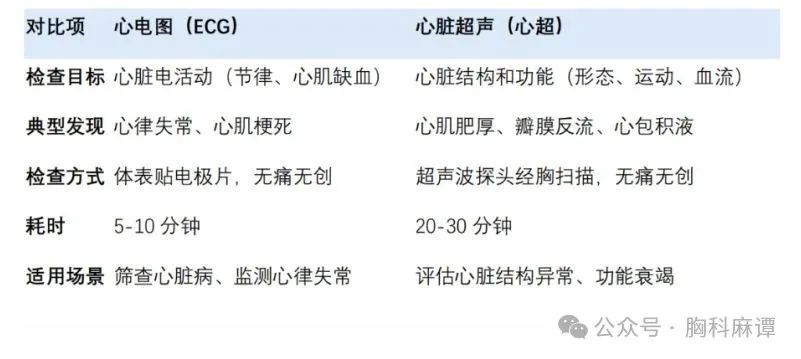
为何不能相互替代?
1. 心电图的不可替代性
案例:一位患者心超显示心脏结构正常,但心电图发现频繁室性早搏。麻醉可能诱发更严重的心律失常,需提前处理。
结论:心电图能捕捉到心超无法发现的电活动异常,如心律失常、心肌缺血。
2. 心超的不可替代性
案例:另一位患者心电图正常,但心超发现左心室射血分数(LVEF)仅30%(严重心衰)。麻醉可能导致心脏停跳,需调整手术方案。
结论:心超能发现心电图无法显示的结构和功能异常,如心衰、瓣膜病。
3. 两者的协同作用
示例:高血压患者心电图显示左心室高电压(提示心肌肥厚),心超进一步确认左心室肥厚程度并评估瓣膜功能。
意义:两者结合可全面评估心脏健康,降低麻醉风险。
哪些情况需要同时做心超和心电图?
1. 年龄≥60岁或合并慢性病:如高血压、糖尿病、肥胖等。
2. 既往心脏病史:如冠心病、风湿性心脏病、心衰等。
3. 手术类型高风险:如心脏手术、骨科大手术、长时间手术。
4. 体征异常:如心脏杂音、呼吸困难、下肢水肿等。
患者和家属如何配合?
1. 检查前:
心电图需暴露胸部,女性避开生理期(减少干扰)。
心超检查无需空腹,但需穿着宽松衣物。
2. 检查中:
保持平静呼吸,避免说话或移动。
心超检查时需左侧卧位,配合医生指令。
3. 结果解读:
拿到报告后,务必由麻醉医生综合分析,勿自行判断。
总结
心电图和心超如同心脏的“侦察兵”和“狙击手”:
心电图:快速筛查心脏的“电路系统”(电活动)。
心超:深入分析心脏的“机械系统”(结构和功能)。
两者相辅相成,缺一不可。麻醉医生会根据检查结果制定个性化麻醉方案,最大限度保障手术安全。若医生建议同时做两项检查,请积极配合,这是对您生命负责的重要步骤!