子宫内膜癌(EC)是常见的女性生殖道恶性肿瘤,我国EC的发病率呈上升趋势。2022 年估计我国新增病例 84520 例,死亡病例 17543 例。1983 年,Bokhman根据EC的临床病理特征将其分为I型(雌激素依赖型)和II型(非雌激素依赖型)。随着肿瘤相关研究的迅速发展,EC的诊断和治疗已经不仅局限于传统的组织病理学领域,探索更精确的分子表达以实现精准治疗已经成为当前研究的热点。癌症基因组图谱(TCGA)EC分子分型已提出 10 余年,国内专家学者也越来越重视EC的分子分型,但其临床应用仍处于探索阶段。
针对基因检测在子宫内膜癌患者中的价值,小编整理了几个问题:1.子宫内膜癌分子分型需检测哪些指标?如何判读?2.子宫内膜癌患者进行分子分型有哪些临床意义?3.子宫内膜癌患者为何需关注MMR基因检测?4.为何推荐子宫癌肉瘤患者进行基因检测?5.无特异性分子改变型子宫内膜癌患者为何需关注PIK3CA?
本期的【绘真有约·大咖答疑】非常荣幸邀请到了吉林大学中日联谊医院——秦瑞教授,针对上述问题做了简要解答。
绘真:
1.子宫内膜癌分子分型需检测哪些指标?如何判读?
秦瑞教授:
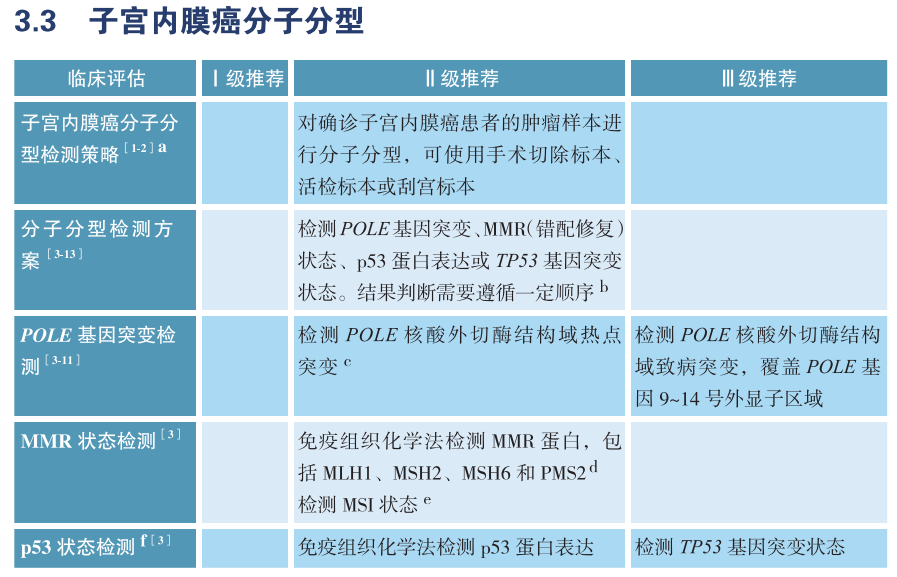
目前国内外指南均建议,对所有确诊的子宫内膜癌患者进行分子分型。CSCO指南推荐的分子分型检测指标包括POLE基因突变、MMR蛋白或MSI状态、p53蛋白表达或TP53基因突变状态。
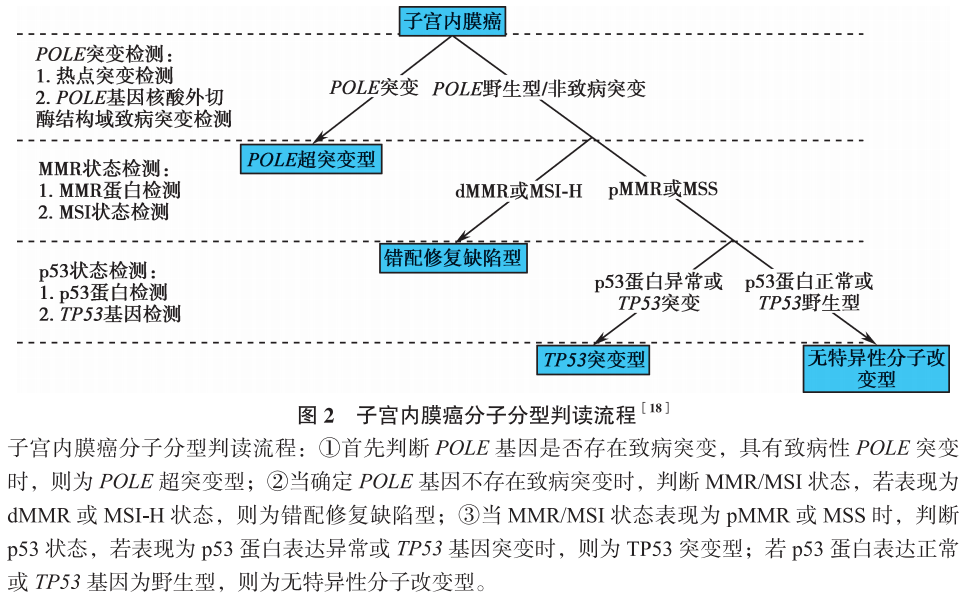
子宫内膜癌分子分型的判读流程是指,首先判断POLE基因是否存在致病突变,若存在,则判为POLE超突变型;若不存在,再进一步判断MMR/MSI状态,若为dMMR或MSI-H,则判为错配修复缺陷型;若为pMMR或MSS时,则进一步判断p53状态,若为p53蛋白表达异常或TP53基因突变时,则判为TP53突变型;若p53状态正常,则判为无特异性分子改变型(NSMP型)。
值得注意的是,3%-6% 的子宫内膜癌存在多种分子分型特征,称为多重分子亚型。一些文献表明同时有POLE致病突变及dMMR的子宫内膜癌应归为POLE超突变型,同时有dMMR以及p53状态异常的肿瘤应归为错配修复缺陷型。因此,分子分型的判读需要遵循一定判读顺序。
绘真:
2.子宫内膜癌患者进行分子分型有哪些临床意义?
秦瑞教授:
首先,分子分型可用于子宫内膜癌患者的预后和复发风险评估。POLE超突变型患者的预后良好,MMRd型和NSMP型预后中等,而TP53突变型预后较差。
其次,分子分型可为保留生育功能治疗提供重要参考价值,且分子特征有助于预测内分泌治疗疗效。专家共识指出,POLE超突变型患者预后较好,建议在严格评估、可充分去除病灶的情况下,进行保留生育功能治疗;MMRd型患者孕激素治疗反应较差,治疗后复发风险升高,不宜首选保留生育功能治疗;对NSMP型患者推荐行保留生育功能治疗,可联合病理学及分子特征进一步分层评估个体风险,并指导个体化治疗;TP53突变型患者预后较差,孕激素疗效不佳,不建议进行保留生育功能治疗。
此外,分子分型对于子宫内膜癌患者的手术路径选择以及辅助治疗决策也具有重要的临床价值。有部分MSI-H型子宫内膜癌与林奇综合征(Lynch综合征)有关,可用于指导患者遗传咨询及进一步的MMR胚系突变检测。



绘真:
3.子宫内膜癌患者为何需关注MMR基因检测?
秦瑞教授:
子宫内膜癌是女性林奇综合征最常见的肠外肿瘤,也是林奇综合征的前哨癌。林奇综合征相关性子宫内膜癌占子宫内膜癌的 2%-6%。专家共识指出DNA测序检测MMR基因(MLH1、MSH2、MSH6和PMS2)的胚系突变是诊断林奇综合征的金标准。此外,有研究表明EPCAM基因缺失可导致MSH2启动子高度甲基化,从而引起MSH2基因沉默,也可导致林奇综合征的发生。因此指南推荐,对所有子宫内膜癌患者通过免疫组化(IHC)检测错配修复蛋白表达情况和/或MSI检测,进行林奇综合征初筛。对于初筛发现dMMR和/或MSI-H的患者,建议进行MMR基因和EPCAM基因的胚系突变检测。
另外,部分林奇综合征相关肿瘤患者既不出现MLH1启动子高度甲基化,也没有MMR基因胚系突变,但却出现了MMR缺陷,其临床特征与林奇综合征相似,这种类似林奇综合征称为林奇样综合征(LLS)。MMR基因体系变异是导致林奇样综合征的原因之一。因此,子宫内膜癌患者需关注MMR基因胚系和体系突变,辅助林奇综合征和林奇样综合征筛查。

绘真:
4.为何推荐子宫癌肉瘤患者进行基因检测?
秦瑞教授:
子宫癌肉瘤(UCS)是妇科肿瘤中恶性程度极高的组织学类型,在子宫内膜癌中占比约为 5%。病理形态上兼具上皮性肿瘤和肉瘤两种病理类型的恶性形态。子宫癌肉瘤患者大多对化疗耐药,预后差,平均生存时间不到 2 年,目前仍然以手术联合化疗和辅助放疗为主。
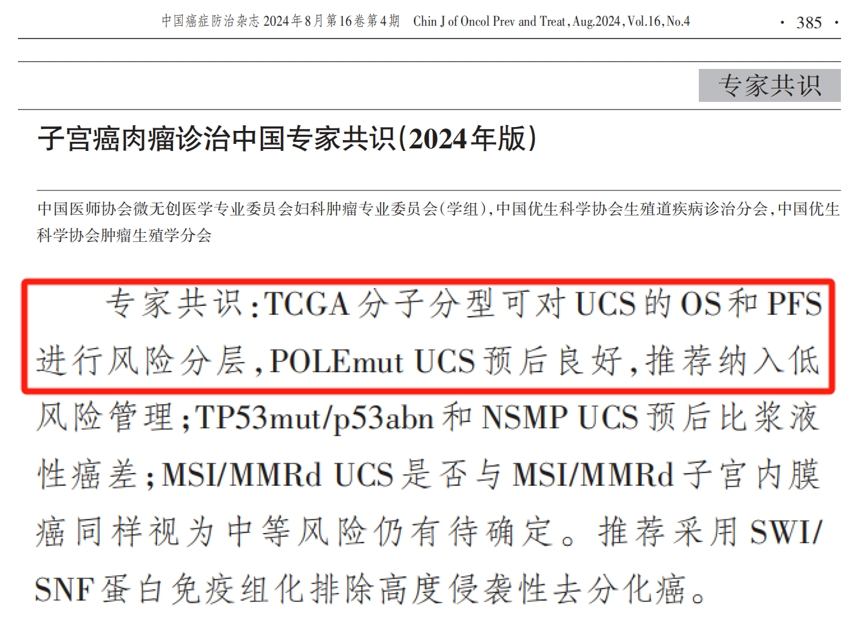
专家共识指出,TCGA分子分型可对子宫癌肉瘤的总生存期(OS)和无进展生存期(PFS)进行风险分层,对于全身治疗反应差、晚期及复发患者,推荐分子分型检测以指导后续治疗。NCCN指南指出,复发或转移性子宫癌肉瘤检出HER2阳性,一线治疗可选择卡铂+紫杉醇+曲妥珠单抗,二线及后线治疗可选择用于HER2阳性(IHC 3+或2+)实体瘤的德曲妥珠单抗。推荐的其他泛癌种靶点还包括MMR/MSI、TMB以及NTRK,指导免疫治疗、拉罗替尼或恩曲替尼治疗。
此外,上皮间质转化(EMT)在癌肉瘤发生发展中发挥关键作用,常见的突变基因有TP53、PIK3CA、FBXW7、PTEN和ARID1A等。靶向这些通路的药物正在临床试验中,希望能够有更多的阳性结果,拓展患者靶向治疗的机会。




绘真:
5.无特异性分子改变型子宫内膜癌患者为何需关注PIK3CA?
秦瑞教授:
无特异性分子改变型(NSMP)子宫内膜癌是一组缺乏POLE超突变、MMR缺陷和TP53突变的肿瘤,是最大的子宫内膜癌分子类别,占比超 50%。但这类肿瘤频繁发生PTEN、PIK3CA、CTNNB1、ARID1A和KRAS突变等。
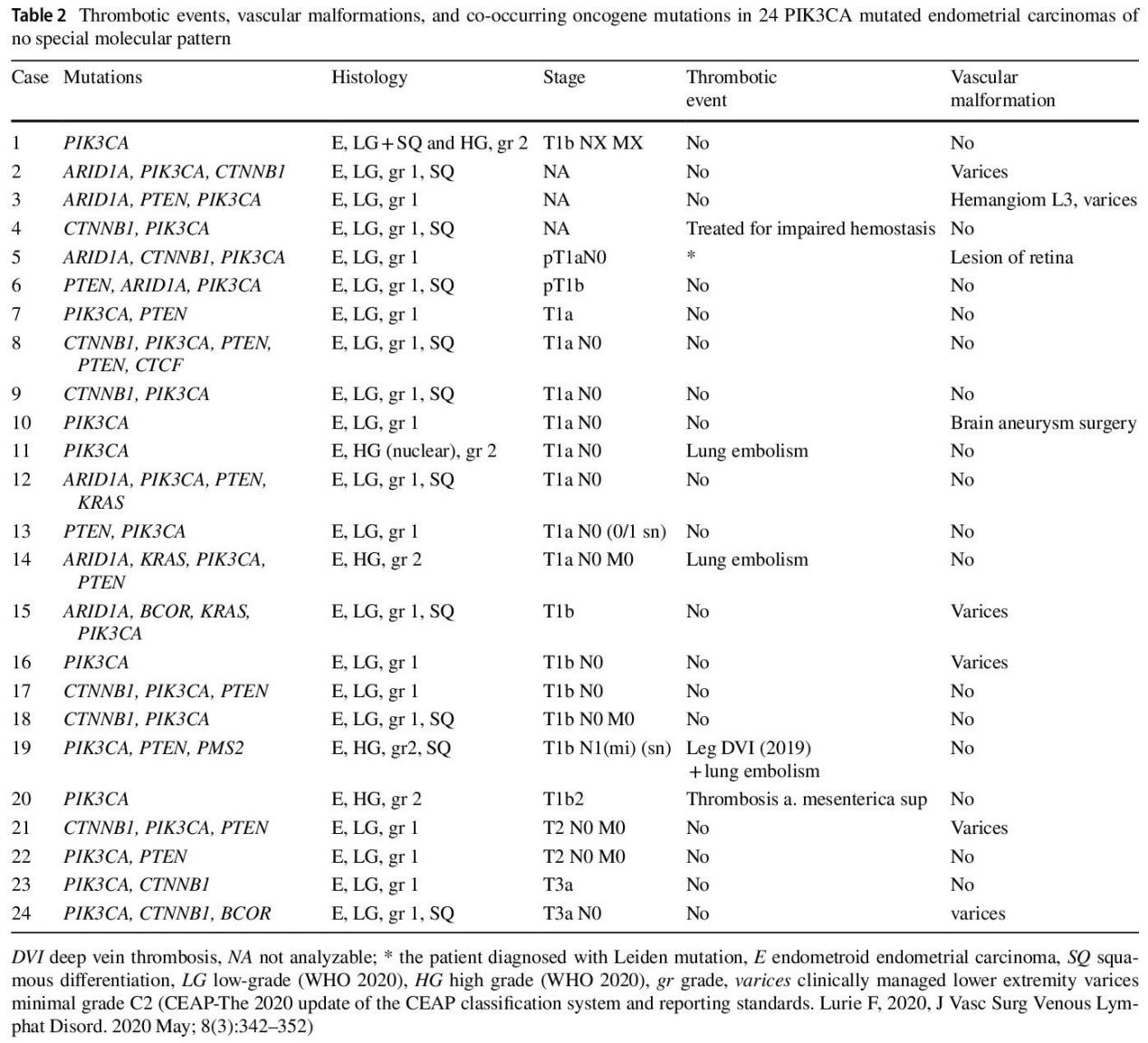
有研究使用NGS panel在 80 例NSMP子宫内膜癌中识别了 24 例PIK3CA突变病例,其中,5 例病例携带PIK3CA突变作为唯一的子宫内膜癌相关致癌基因突变,19 例病例还存在至少一个其他致癌驱动基因(CTNNB1、PTEN、ARID1A、KRAS、BCOR、PMS2)共突变。
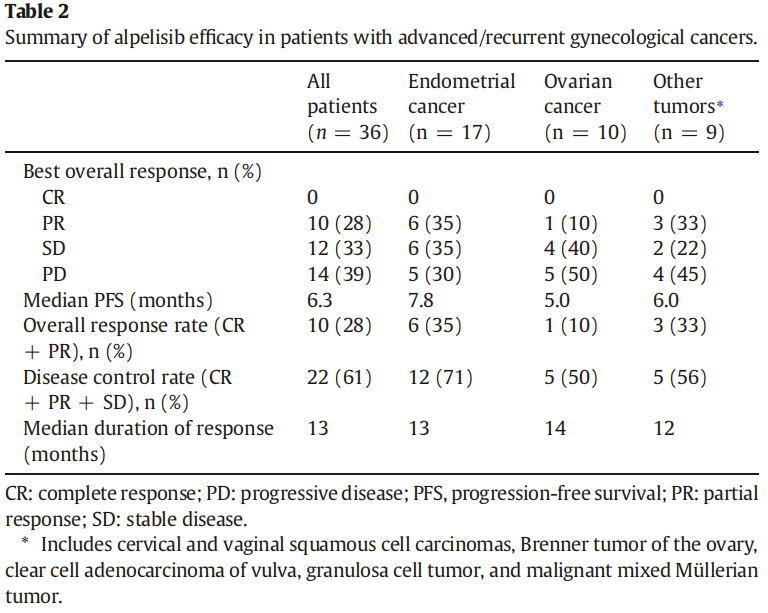
阿培利司已被批准与氟维司群联合用于治疗PIK3CA突变的晚期乳腺癌。有研究评估了 36 例PIK3CA突变晚期妇科癌症患者接受阿培利司的疗效,客观缓解率(ORR)和疾病控制率(DCR)分别为 28% 和 61%,其中在子宫内膜癌患者(n = 17)中观察到的获益最大,ORR和DCR分别为 35% 和 71%。
因此,子宫内膜癌患者不应仅局限于分子分型检测,应进行更全面的分子检测,以最大限度地识别可干预的靶点。