腺瘤样瘤(Adenomatoid Tumor,AT)是一种罕见的间皮来源良性肿瘤,主要发生于男女生殖道。女性最常见的发病部位是子宫,因此输卵管部位的AT极为罕见,发生率约为 0.5%。文献报道的生殖器外部位包括浆膜表面、肾上腺和内脏器官,其发生率更为罕见。大体上,AT表现为灰白色或淡黄色不规则但边界清楚的质硬结节,常含有囊性成分。由于组织形态学生长模式多种多样,腺瘤样瘤常与恶性肿瘤相似,从而引发过度切除。多项针对卵巢、子宫和输卵管的研究均描述了此类临床情况,强调了鉴别诊断对避免过度治疗的重要性。本文报告一例 67 岁BRCA1基因突变患者在预防性双侧输卵管-卵巢切除术中偶然发现的输卵管腔内AT病例。免疫组织化学染色显示钙视网膜蛋白(calretinin)、WT1和细胞角蛋白7(cytokeratin 7)阳性表达,PAX8和CD34均为阴性,从而确诊为AT并排除输卵管恶性肿瘤。本报告通过对输卵管腺瘤样瘤的全球文献进行简要综述,强调了该肿瘤的孤立性和无症状性。在明确诊断后,无需进行根治性手术。
背 景
腺瘤样瘤(Adenomatoid Tumor,AT)是一种罕见的间皮来源良性肿瘤。1916年该肿瘤首次被命名为“腺肌瘤(adenomyoma)”,后于 1945 年由Golden和Ash更名为“腺瘤样瘤(adenomatoid tumor)”,这一名称沿用至今。此类肿瘤通常发生于男性生殖系统,但也可出现在女性生殖道,其中最常见的部位是子宫,其次为输卵管和卵巢。输卵管AT尤为罕见,女性AT中其发生率约为 0.5%。文献报道的生殖器外部位(包括浆膜表面、肾上腺及内脏器官)则更为少见。数十年来,关于AT的起源(间皮来源或内皮来源)一直存在争议,并成为多项研究的主题。目前普遍认为AT属于良性间皮瘤。有趣的是,针对输卵管AT,曾有观点认为其起源于苗勒氏管残余。在细胞水平,AT由扁平或立方状的间皮样细胞排列形成小腺样腔隙;在组织水平,则可呈现多种不同的细胞排列方式。正因如此复杂的组织形态学特征,AT可能被误诊为恶性肿瘤。此类误诊情况在子宫、卵巢及输卵管AT中均有报道。此外,文献还描述了体积较大的AT(如直径 10、11.5、12、13 cm,甚至最大径超过 20 cm)、核分裂象活跃的AT、多灶性及弥漫浸润性生长的AT,以及同时累及多个器官的AT病例。Miller和Lieberman曾报道 3 例局部浸润但未进一步扩展的AT。另有一例子宫AT合并区域淋巴结受累的病例,以及一例 66 岁女性子宫AT伴多囊性结节性病变,影像学表现拟似腹膜癌变的病例。中国一项分子生物学研究通过发现一致的非随机X染色体失活模式(符合单克隆性),证实AT属于单克隆性疾病,支持其肿瘤本质。这些案例均提示临床需保持警惕,强调通过仔细的鉴别诊断避免过度切除受累器官。卵巢及输卵管AT多在手术切除时偶然发现,确诊需依赖肿瘤特异的免疫组织化学(IHC)检测。
本文通过文献综述探讨女性生殖道AT(尤其输卵管AT)的病理特征,并重点分析其组织学与免疫组化鉴别诊断。研究以一位BRCA1基因突变携带者在预防性双侧输卵管-卵巢切除术中偶然发现的AT病例为佐证,系统阐述该肿瘤的诊疗要点。
病 例
患者女,67 岁,白人,患有家族性卵巢癌聚集综合征(familial ovarian cancer aggregation syndrome),基因检测发现波兰人群常见BRCA1创始人突变(founder mutation)后就诊于妇科门诊。患者 52 岁绝经,选择接受预防性微创手术,故采用腹腔镜入路。患者体型中等,一般状况良好,术前实验室检查、双合诊及经阴道超声均未见异常。具体而言,除与年龄相符的子宫体萎缩及绝经后子宫内膜薄外,经阴道超声未发现卵巢及输卵管可疑病灶。全身麻醉下手术中,确认患者子宫存在与年龄相符的萎缩性改变,双侧卵巢及输卵管未见明显异常。顺利切除双侧附件后,标本经固定液(10% 中性缓冲福尔马林)处理并送解剖病理学检查。大体解剖发现右侧输卵管远端存在一直径 0.5 cm的奶油色、边界欠清实性肿瘤。显微镜下观察(苏木精-伊红染色,H&E)显示肿瘤主要由假腺样结构组成(图1B)。
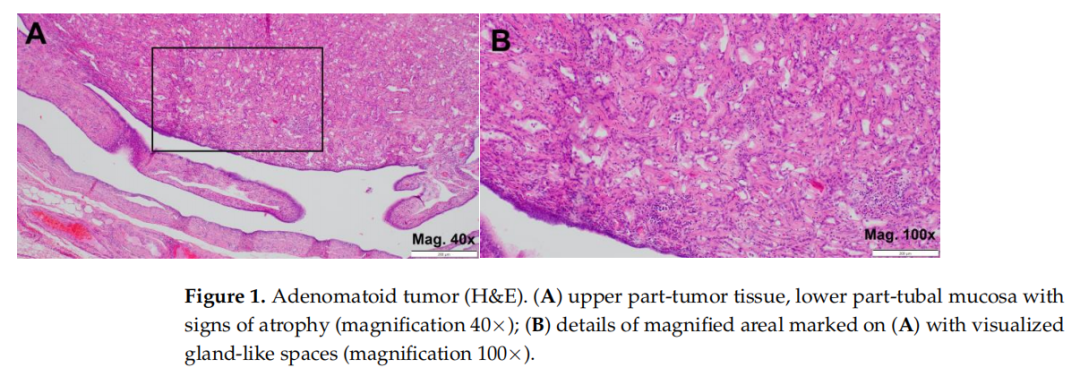
▲图1腺瘤样瘤
随后,对组织切片进行免疫组织化学(IHC)染色,以明确病变的免疫表型特征。免疫组化通过识别组织中表达的特异性蛋白标记物,是区分形态相似病变的关键工具。本研究选择钙视网膜蛋白(calretinin)、WT-1、细胞角蛋白7(cytokeratin 7)、PAX8和CD34进行检测,这些标志物在腺瘤样瘤(AT)与其他潜在相似病变的鉴别诊断中具有明确价值。钙视网膜蛋白(calretinin)和WT-1是间皮源性标志物,对间皮来源病变高度敏感且特异,对确认AT的间皮起源至关重要。细胞角蛋白7(cytokeratin 7)是广谱上皮标志物,常表达于间皮及上皮性肿瘤,有助于区分AT与非上皮性病变。PAX8是苗勒氏管或肾源性上皮肿瘤的常见标志物,在AT等间皮病变中通常不表达,可作为阴性对照。CD34为内皮标志物,可帮助排除形态学拟似AT的血管源性肿瘤。免疫组化结果显示:钙视网膜蛋白(图2A,B)、WT-1(图3A)和细胞角蛋白7(图3B)呈阳性表达,PAX8和CD34均为阴性(未展示)。该免疫表型符合AT特征,从而确诊为腺瘤样瘤。
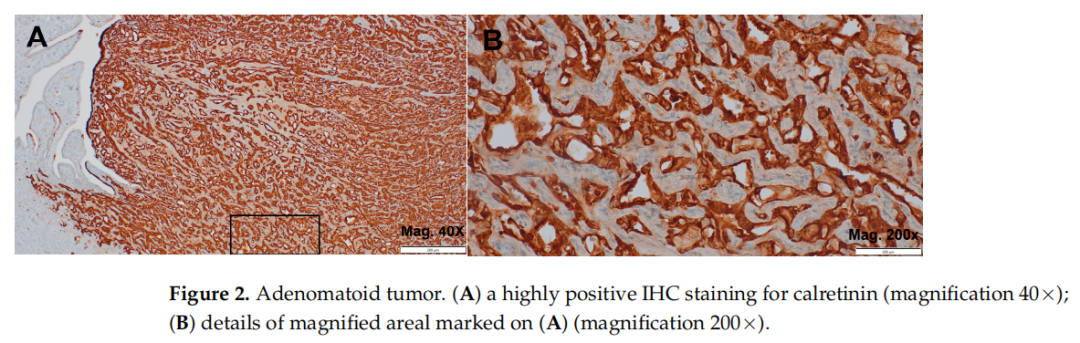
▲图2 腺瘤样瘤
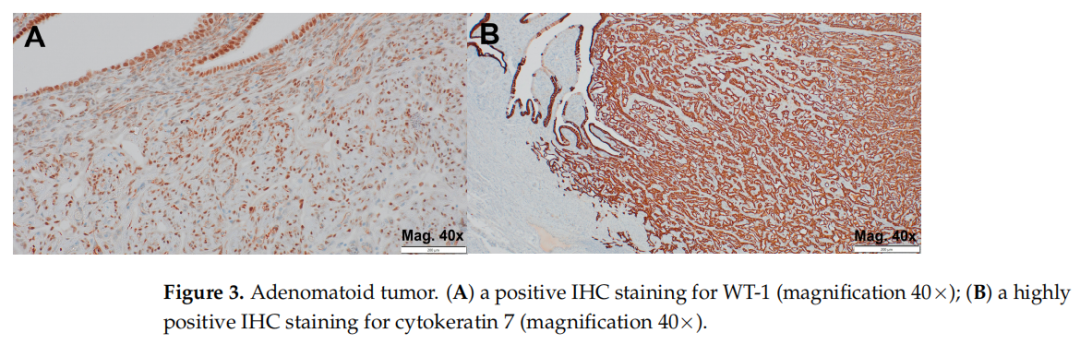
▲图3 腺瘤样瘤
讨 论
从临床角度看,尽管罕见,腺瘤样瘤(AT)仍是输卵管(包括管壁和输卵管系膜)最常见的良性肿瘤。目前尚无女性生殖道AT实际发病率的确切数据,但普遍认为输卵管AT较子宫AT更为罕见。多项研究报道了子宫AT的相对发病率:一项早期前瞻性研究显示,连续100例子宫切除标本中发现 1 例AT,发生率为 1.0%;Tiltman研究中,1000例子宫标本经组织学检查发现 12 例子宫中存在 14 个AT,发生率为 1.2%;2016 年Mizutani等报道,在 1094 例全子宫切除术中,8 年研究期间共发现 17 例(1.55%)子宫AT;而更早的日本研究显示,199 例妇科手术标本中(其中 134 例子宫切除、65 例保留子宫的肿瘤切除),分别在 4.5%(6/134)的子宫切除标本和 4.6%(3/65)的保留子宫标本中检出AT。由于这些数据均基于有选择的病例群体,研究人员保守估计子宫切除标本中输卵管AT的相对发病率低于 1.55%。去年一项研究汇总了 49 例已发表的输卵管AT病例并新增 1 例,结合本文病例,全球报道病例数达 51 例。值得注意的是,Jablokow等研究中的 4 例女性生殖道AT均位于输卵管,提示实际发病率可能被低估。
2001 年,Nogales等根据大体形态将子宫AT分为两型:1型为直径 ≤3.5 cm的实性肿瘤;2型为囊性肿瘤。该分型可能适用于其它妇科部位AT。目前尚未发现输卵管AT的特定好发部位,多为单侧病变。Youngs和Taylor曾报道双侧输卵管AT病例。由于肿瘤常无症状,尚未明确其特征性临床表现,尤其输卵管AT通常体积较子宫AT更小。但特定部位的AT可能引起相关症状,例如子宫AT可表现为月经过多。Srigley和Colgan研究显示,输卵管壁结节生长可导致管腔扭曲变形,类似病例在早期文献中也有报道。两项研究指出输卵管AT可能因阻塞管腔导致异位妊娠。值得注意的是,子宫AT较其它部位更易出现印戒细胞(可能与器官特异性相关),例如在不孕症诊刮标本或异常子宫出血病例中偶可检出。Ersan Erdem研究中,4 例输卵管-卵巢AT均未发现印戒细胞,而 10 例子宫AT中 6 例存在此类细胞。
腺瘤样瘤(AT)可呈现多种组织学模式,包括血管瘤样、腺样、实性、囊性、腺管状、嗜酸细胞样及小管状等。许多病例中同一肿瘤内可见多种模式混合存在。血管瘤样模式由扁平肿瘤细胞组成,类似内皮细胞排列,假血管样腔隙被束状平滑肌分隔,伴淋巴细胞聚集时易误诊为淋巴管瘤。腺样模式以纤维组织中形成吻合的腺样结构为特征,由立方状间皮样细胞围成,肿瘤细胞多呈空泡化。实性模式中,肿瘤细胞呈纵向排列,胞质嗜酸性,空泡较少。囊性模式由薄层肿瘤细胞索分隔的囊腔构成,常边界清晰。镜下还可出现假脂肪母细胞和印戒细胞。纤维结缔组织可能是肿瘤的主要成分,尤其在实性和腺样模式中需与转移性癌鉴别。AT中弹性纤维含量存在差异。电镜研究显示肿瘤细胞表面存在丰富微绒毛,支持其间皮起源。尽管形态多样,所有AT均具有特征性的桥接性线状结构。上述组织学特征对术后病理诊断及术中快速冰冻评估均具重要价值。
免疫组化方面,男女生殖道AT均强表达广谱细胞角蛋白(pan-keratin,膜/质)、钙视网膜蛋白(calretinin,核/质)、D2-40(核/质)及WT-1(核),其中pan-keratin的膜质阳性最具诊断意义。本病例中calretinin与WT-1均呈强阳性。Calretinin为钙结合蛋白,WT-1为Wilms肿瘤抑制基因产物。本实验采用细胞角蛋白7(cytokeratin 7)替代广谱角蛋白抗体,结果呈阳性,与文献一致。波形蛋白(vimentin)、PAX8及CD34均为阴性。D2-40在本例诊断中非必需,故未检测。所有AT均不表达CK-20、CD10、CD31及CD68。Terada曾系统检测AT的广泛抗体谱,Karpathiou等对此进行了深入探讨。
值得注意的是,AT中常检测到TRAF7基因体系错义突变,以p.H521R、p.S561R及p.Y538S位点最常见。TRAF7编码E3泛素蛋白连接酶,通过抑制核因子κB(NF-κB)转录活性发挥作用,其突变可激活NF-κB信号通路,可能与AT合并自身免疫疾病或免疫失调相关。临床报道包括慢性肾衰竭、肾移植后免疫抑制及慢性丙型肝炎患者。Tamura等对 611 例子宫切除标本的研究显示,AT总体发生率为 2.3%,但免疫抑制患者发病率(25.0%)显著高于非免疫抑制患者(1.52%),相对风险达 16.45。生殖器外AT的病例研究进一步支持该关联。本文患者虽未检测到TRAF7突变,但确认为BRCA1突变携带者,提示遗传因素在AT发生中的潜在作用。
腺瘤样瘤(AT)的显微镜及免疫组化(IHC)诊断可能简单直接,也可能因复杂性而颇具挑战,其鉴别诊断并非易事。单纯依赖临床、大体及镜下特征不足以确诊,需结合组织化学、荧光原位杂交(FISH)等技术。诊断的核心目标是明确AT并排除恶性肿瘤。若标本中广泛坏死(可能因梗死导致),则诊断难度显著增加。鉴别诊断需涵盖恶性间皮瘤。同为间皮起源,其IHC表型与AT相似(如广谱细胞角蛋白、CK7、CK5/6、钙视网膜蛋白、WT-1、D2-40阳性,CK20、CD10、CD31及波形蛋白阴性)。恶性间皮瘤多表现为浸润性肿块,伴轻度至中度细胞异型性及核分裂活性,可呈管状、乳头状或实性结构。对于具有显著腺瘤样特征的亚型,Weissferdt等建议联合检测CEA、CD15、MOC31、B72.3、广谱角蛋白AE1/AE3、CK5/6、calretinin及TTF1。其病例中肿瘤细胞对广谱角蛋白、CK5/6及calretinin强阳性,其余标志物阴性。腺癌可通过梁状或梁状/微囊结构模拟AT,但镜下显示细胞异型性及浸润性生长,且缺乏间皮标志物表达。淋巴管瘤的囊性扩张淋巴管腔可能类似AT囊性结构,但内含淋巴细胞且calretinin阴性,而D2-40可与AT同为阳性。高分化乳头状间皮瘤为腹膜息肉样病变,形态多样(乳头状、管状乳头状、腺瘤样或分支状),IHC表型与AT相似(CK、calretinin、CK5/6、WT-1、D2-40、L1CAM阳性)。Weiss和Tavassoli提出上皮样间皮瘤、囊性间皮瘤与AT之间存在谱系关联。De Rosa等认为子宫巨大囊性AT兼具典型AT与囊性间皮瘤特征,可能是两者的过渡形态。基因层面,AT以高频TRAF7突变为特征。近期研究显示,84%(37/44)的子宫AT存在TRAF7突变,而胸膜或腹膜恶性间皮瘤(0/21)无一携带该突变,提示TRAF7异常是两者的重要鉴别点。综合分析大量文献,AT的核心特征可归纳为孤立性与无症状性。
本文患者并非首例携带BRCA1突变并发生输卵管AT的病例。2018 年,Lee等报道一例 61 岁BRCA1突变女性接受预防性妇科手术(双侧输卵管-卵巢切除术),术中发现右侧输卵管伞端白色结节并将右侧输卵管-卵巢标本送术中会诊的类似病例。Lee研究与本文病例共同支持以下观点:AT在免疫力低下患者中易发,而BRCA突变可能是其诱发因素。值得注意的是,近期研究显示BRCA1启动子高甲基化的卵巢癌以淋巴细胞成分减少为特征;在葡萄膜黑色素瘤微环境中,BRCA1相关蛋白1(即BAP1)突变通过抑制NF-κB信号通路,可抑制巨噬细胞分泌细胞因子及抗原呈递功能。
结 论
简而言之,腺瘤样瘤(AT)多为女性生殖道中罕见的偶发性孤立病变。此类肿瘤通常具有特定的组织学模式,但许多病例可呈现多种形态学排列。鉴于其可能与恶性肿瘤相似,鉴别诊断须明确。确诊AT的关键免疫组化指标包括广谱细胞角蛋白/细胞角蛋白7、钙视网膜蛋白(calretinin)、WT-1及D2-40阳性表达,而PAX8、CD34及波形蛋白(vimentin)阴性表达。同时需实现的目标是排除恶性肿瘤(包括恶性间皮瘤及输卵管腺癌)。明确诊断后无需行根治性手术。
参考文献:
Jozwik, M.; Bednarczuk, K.; Osierda, Z.; Wojtkiewicz, J.; Kocik, J.; Jozwik, M. A Case Report of an Adenomatoid Tumor of the Fallopian Tube: The Histopathologic Challenges and a Review of the Literature. J. Clin. Med. 2025, 14, 813. https://doi.org/10.3390/jcm14030813
