免疫低下人群感染诊治需注重早期诊断、明确病原体、针对性用药,同时加强支持治疗与免疫调节,实施严格的感染控制措施,并个体化调整治疗方案。综合施策,以改善预后,减少并发症。近日,北京协和医院感染内科曹玮教授分享“免疫低下人群的感染诊治策略”,感染前沿特将精华部分整理成文,以飨读者。
1 CASE 1
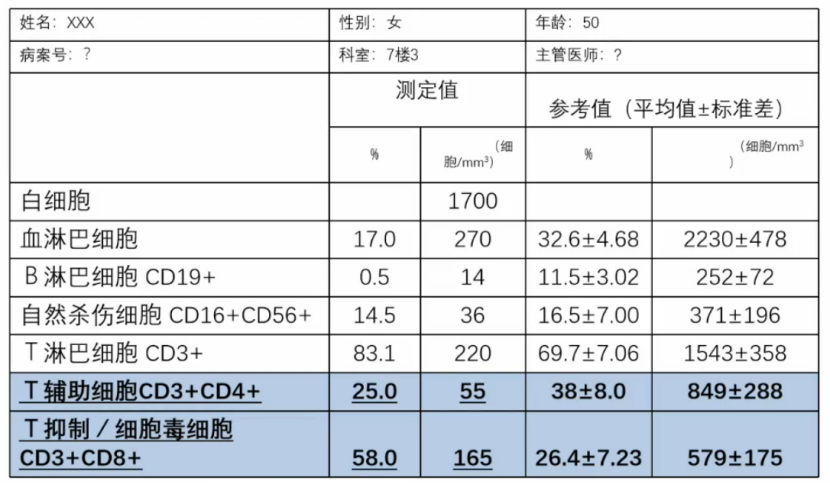
女,50岁,发热、发现血细胞减少2月余入院。血常规:WBC 1.47×109/L,LY 0.27×109/L,HGB 59g/L,PLT 28×109/L。CMV-DNA和EBV-DNA阳性,提示巨细胞病毒和EB病毒感染。颅内受累,食道念珠菌感染,支气管肺泡灌洗液PCP(+),表明存在肺孢子菌肺炎。免疫球蛋白+补体正常,HIV抗体阴性。
2 CASE 2
女,51岁发热、咳痰、左眼视力下降2周。当地肺部CT提示双肺多发斑片影伴空洞形成,抗感染治疗效果不佳。
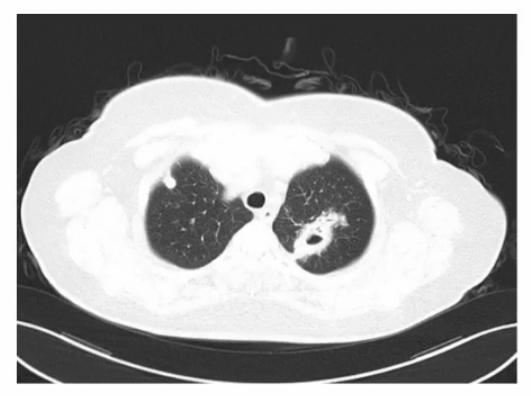
继而发现肝右叶低密度灶,考虑脓肿,穿刺引流培养:多药敏感肺炎克雷伯菌。起病后即出现左眼视力下降伴疼痛,入院时仅余光感。糖尿病未控制。抗感染+局部治疗2月余。
3 CASE 3
男,20岁,发热伴右肩部红肿、疼痛10日。血常规:WBC 12.13×109/L,NEUT 9.45×109/L,LY 2.31×109/L;既往:生长发育基本正常,每年1-2次发热,反复发作鼻窦炎及皮肤感染。血免疫球蛋白:lgG 0.71g/L(7-17),IgM、IgA大致正常。
免疫功能与感染转归之间的关系是复杂而动态的,它深刻影响着病原体在人体内的表现、疾病的进程以及最终的转归。
免疫功能对疾病转归的影响
病原体与免疫功能的相互作用:病原体的致病性与其在宿主体内的增殖能力、逃避宿主免疫系统的能力密切相关。同时,宿主的免疫功能状态,包括免疫细胞的活性、抗体的产生、细胞因子的调节等,也直接决定了病原体是否能被有效清除或控制。
免疫功能正常与低下:在免疫功能正常的人群中,许多病原体可能仅引起轻微或无症状感染,甚至被完全清除而不发病。然而,在免疫功能低下或缺陷的人群中,这些原本不致病的病原体可能引发严重甚至致命的感染。
免疫功能紊乱:可能导致感染持续存在,形成慢性感染状态,难以治愈。
具体感染案例分析
HBV感染:乙肝病毒(HBV)感染后,不同个体的免疫反应差异显著。免疫功能正常者可能通过有效的免疫反应控制病毒复制,成为病毒携带者或实现病毒清除。而免疫功能低下或免疫反应异常者,则可能发展为活动性慢性乙肝,甚至肝硬化和肝癌。
HPV感染:人乳头瘤病毒(HPV)感染在多数人中表现为无症状的潜伏感染,免疫系统能够有效控制病毒复制。然而,在少数免疫功能异常或基因易感性较高的人群中,HPV感染可能持续存在并导致复发性感染或发展为宫颈癌等恶性肿瘤。
CMV感染:巨细胞病毒(CMV)在人群中广泛存在,约90%的感染者呈隐性感染状态,病毒终生潜伏在宿主体内。但在免疫功能低下(如艾滋病患者、器官移植受者等)的人群中,CMV可能重新激活并引发严重疾病甚至死亡。
EBV感染:EB病毒(EBV)感染在多数人中表现为隐性感染或急性自限性感染,症状轻微且能自行恢复。但少数免疫功能异常者可能发展为慢性活动性EBV感染(CAEBV)甚至淋巴瘤等恶性肿瘤。
免疫抑制的常见类型和易感病原体
1. 免疫系统的构成
免疫系统由固有免疫(皮肤粘膜、补体、吞噬细胞等)与获得性免疫(T细胞、B细胞/免疫球蛋白)构成。其效能受正常菌群、器官功能、年龄、应激、营养及代谢平衡等内外因素影响,共同维护免疫稳态。
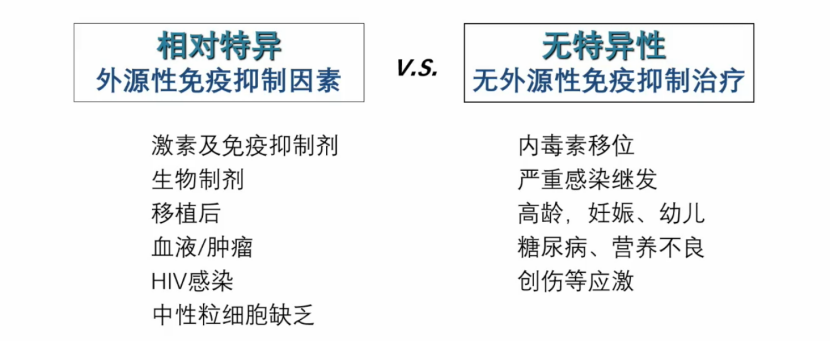
2. 引起免疫抑制的常见原因
3. 原发性免疫缺陷病分类
原发性免疫缺陷病(PID)根据IUIS-PID分类委员会的最新更新,被分为九大类:T细胞B细胞联合缺陷、其他明确免疫缺陷综合征、抗体缺陷为主、免疫失调性疾病、先天性吞噬细胞缺陷、固有免疫缺陷、自身炎症性疾病、补体缺陷,以及PID的拟表型。这些分类涵盖了广泛的免疫缺陷类型,对于理解、诊断和治疗PID具有重要意义。
4. 免疫低下类型及可能感染病原
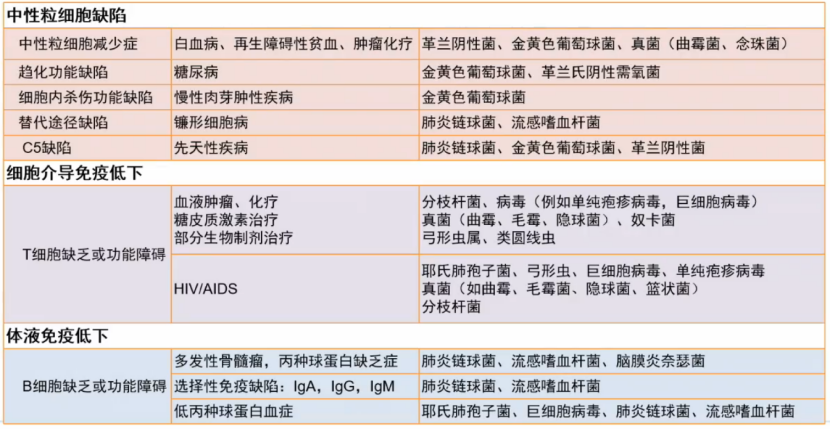
5. 粒缺患者感染的病原体特点
粒缺患者感染的病原体特点为:以革兰氏阴性菌为主,包括肺炎克雷伯杆菌、铜绿假单胞菌、大肠杆菌等,占比约68%-57%。革兰氏阳性菌有上升趋势,如金葡菌、表葡菌等,占比28%-40%。耐药菌增多,如产ESBL菌、MRSA等。同时,真菌感染也呈上升趋势,占比11%-20%。
6. SLE合并机会性感染
SLE合并机会性感染时,感染风险显著增加。造血干细胞移植过程中,不同阶段对感染有重要提示:预处理期免疫力低,易感染;移植后恢复期也需警惕感染,尤其是机会性感染。密切监测感染指标,及时干预,对移植成功至关重要。
临床评估:免疫诊断和病原诊断
1. 免疫抑制人群感染特点
识别难:由于患者免疫功能低下,感染时临床症状往往不典型,且容易与原发疾病的症状相互重叠,导致感染初期难以被准确识别。
诊断难:免疫监测技术的局限性和病原诊断技术的复杂性增加了诊断的难度。免疫抑制状态可能影响实验室检测结果,而病原体的多样性和变异性也使得快速准确的病原诊断变得困难。
治疗难:感染与免疫抑制状态之间存在复杂的相互作用,感染可能进一步削弱患者的免疫功能,而免疫抑制又可能促进感染的扩散和恶化,形成恶性循环。因此,治疗时需要考虑感染与免疫的双重因素,制定个体化的治疗方案。
预后差:免疫抑制人群感染后的病死率较高,可达到30%-90%,这与患者的基础疾病、感染病原体的种类和毒力、治疗是否及时有效等多种因素有关。
关键在于诊断:及时、准确的诊断对于免疫抑制人群感染的治疗和预后至关重要。诊断的延误可能导致病情恶化,甚至危及生命。因此,需要提高诊断技术的敏感性和特异性,加强临床医生的培训和意识,以便更好地识别、诊断和治疗这类患者。
2. 免疫功能评价
免疫功能评价综合体内与体外检测手段,全面评估机体防御能力。非特异性免疫涉及屏障保护、吞噬细胞活性及补体系统,是抵御病原体第一道防线。特异性免疫则细分为体液免疫与细胞免疫:体液免疫关注B细胞及其产生的抗体(Ig),而细胞免疫则通过流式细胞术、ELISpot等技术,精准分析T细胞及其亚群功能,以揭示机体对特定病原体的适应性反应。综合评估两者,为免疫调节与治疗提供科学依据。
3. 临床淋巴细胞免疫表型检测指标
临床淋巴细胞免疫表型检测是评估机体免疫功能的重要手段,其关键指标包括:
B淋巴细胞CD19+:这一指标直接反映了机体的体液免疫功能状态,是评估抗体产生和体液免疫应答的关键。
自然杀伤细胞CD3-CD16/56+:这些细胞是机体天然免疫的重要组成部分,其数量和功能状态反映了机体的非特异性免疫防御能力。
辅助性及杀伤性T淋巴细胞CD3+CD4+/CD8+:该比值是评估机体细胞免疫功能状态的关键,CD4+T细胞主要辅助其他免疫细胞,而CD8+T细胞则具有直接杀伤功能,二者平衡对维持免疫稳态至关重要。
T淋巴细胞纯真和记忆亚群CD4+CD45RA+/CD45RO+:这些亚群的检测有助于深入理解T细胞的分化状态,特别是当CD3+CD4+细胞数量降低时,这些指标可成为重要的诊断参考。
T淋巴细胞的激活亚群CD4+/CD8+CD38+/HLA-DR+:该指标用于评价T细胞的激活状态,对于监测免疫应答的强度和方向具有重要意义。
T淋巴细胞的功能亚群CD4+/CD8+CD28+:CD28是T细胞功能的重要标志物,其表达水平直接关联到T细胞的增殖、分化和细胞因子产生能力,因此是衡量T淋巴细胞功能的关键指标。
4. 临床评价--病原诊断
临床病原诊断广泛收集标本,涵盖呼吸道、血液、骨髓、皮肤、组织及体液等多部位样本,确保全面覆盖潜在病原体。检查手段多样,包括传统培养与涂片法,以直接观察微生物形态;分子学PCR、NGS技术,实现病原体快速精准鉴定;血清学检测如PCT、GM等,评估感染状态;以及骨髓、血、组织涂片,辅助诊断。
免疫抑制人群感染的诊疗思路
1. ICH人群感染的诊疗思路
-
病史要点
-
免疫缺陷的类型和持续时间
-
是否存在导致特定感染风险增高的脏器功能障碍
-
是否具有特殊的流行病学或环境暴露
-
既往感染和定植病原
-
当前/最近使用的抗微生物药物
-
是否有提示特定感染的症状和体征
2. 临床评价指导的感染识别/诊断
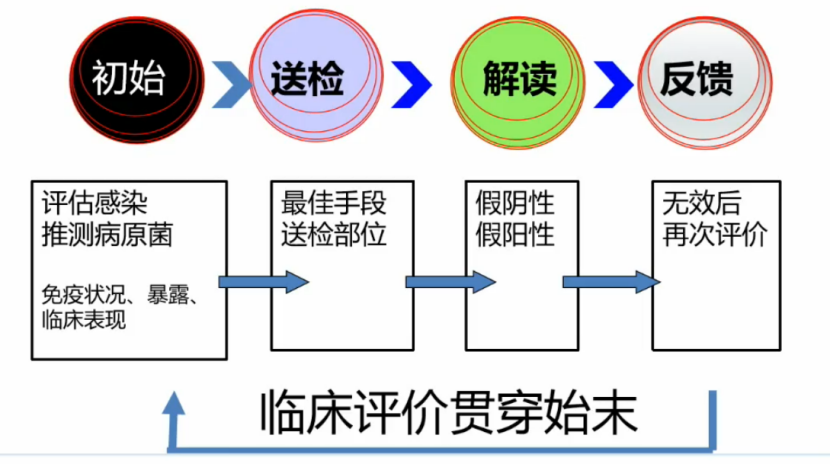
3. 免疫低下纠正:影响预后的重要因素
免疫低下纠正对预后至关重要,需采用广覆盖的针对性策略,包括降阶梯疗法对抗细菌,及时抢先治疗真菌、PCP、病毒及结核等感染,同时纠正免疫缺陷因素,并结合维持治疗与预防疗法,以全面改善免疫状态,优化患者预后。
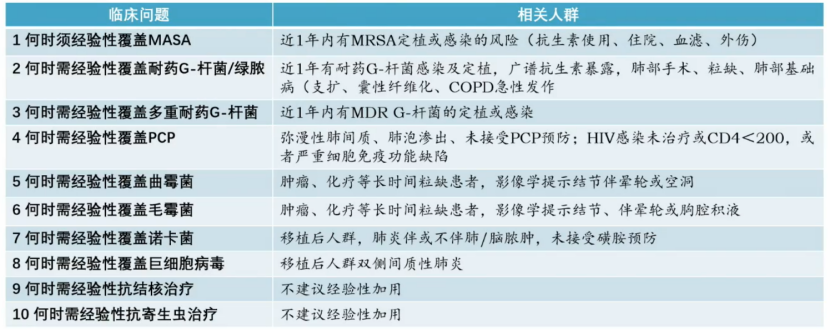
4. 经验性治