妊娠期高血压疾病(HDP)是常见的妊娠期并发症之一,也是导致全球孕产妇死亡的主要原因之一。2023年澳大利亚和新西兰产科医学协会发布了《2023年澳大利亚和新西兰产科医学协会妊娠期高血压疾病指南摘要》,本文围绕其重点内容进行解读,对中国HDP的非药物干预措施、精细化管理流程提出建议,以期为中国HDP的管理提供新的依据。
1.HDP的定义
HDP定义:至少4 h内通过重复测量(连续3次测量,每次测量间隔至少2 min),收缩压≥140 mmHg(1 mmHg=0.133 kPa)和/或舒张压≥90 mmHg。
分类:(1)子痫前期:妊娠20周后新发的高血压,并伴有1种或多种新发器官受累。子痫是子痫前期基础上发生不能用其他原因解释的强直性抽搐。(2)妊娠期高血压:妊娠20周后新发的高血压,且无任何子痫前期的母体或胎儿特征,产后3个月内血压恢复正常。(3)慢性高血压:妊娠前或妊娠20周前存在高血压。(4)合并子痫前期:妊娠20周后,在已有的慢性高血压或肾脏疾病或二者兼有的基础上,叠加子痫前期的特征。(5)白大衣高血压:医护人员在场的情况下血压升高,但在非临床环境下测量血压读数正常。(6)隐匿性高血压:临床环境下血压读数正常,但在非临床环境下血压升高。
2.筛查子痫前期风险的女性
该指南建议在妊娠早期评估女性罹患子痫前期的风险,以便采取预防策略。可通过风险因素结合妊娠早期筛查(母体特征、生物标志物和超声评估的联合算法)来进行风险评估(表1)。不同的是,我国《妊娠期高血压疾病诊治指南(2020)》提出了不规律的产前检查或产前检查不适当(包括产前检查质量的问题)是子痫前期的高度风险因素之一,这可能与国内外医疗资源、患者群体及文化背景等方面存在差异有关。

3.子痫前期预防策略
该指南提出了子痫前期的预防策略(表2),包含14项药物预防干预措施和2项非药物预防干预措施。建议罹患子痫前期高风险的女性,在妊娠16周前开始睡前口服阿司匹林150 mg;在妊娠34周至分娩前停用阿司匹林。建议膳食钙摄入量<1 g/d的女性口服补钙。建议进行2.5~5.0 h/周的中等强度运动,包括有氧运动、伸展运动和/或肌肉阻力运动。然而,我国最新制订的《妊娠期高血压疾病诊治指南(2020)》和《中国高血压防治指南(2024年修订版)》均未给出孕妇运动疗法预防子痫前期的相关循证医学推荐,这可能与目前全球缺乏证据级别较高的HDP运动干预措施研究有关。

4.子痫前期的诊断
该指南建议使用尿液试纸作为初筛工具,但单凭试纸不足以诊断妊娠期蛋白尿,因此,定量检测可使用尿蛋白与肌酐比(UPCR)≥ 30 mg/mmol。当无法评估UPCR时,可使用尿白蛋白与肌酐比(UACR)≥8 mg/mmol。对于临床疑似患有子痫前期的妊娠20周以上女性,可使用可溶性fms样酪氨酸激酶1(sFlt-1)与胎盘生长因子(PlGF)的比值<38来排除1~4周内的子痫前期可能性,不建议使用sFlt-1/PlGF比值>85来诊断子痫前期、确定胎儿结局、疾病严重程度、分娩时间以及对无症状女性进行常规筛查。相同的是,我国《妊娠期高血压疾病诊治指南(2020)》也指出sFlt-1/PlGF比值对短期预测子痫前期具有临床价值,sFlt-1/PlGF比值≤38时阴性预测值(排除1周内的子痫前期)为99.3%,sFlt-1/PlGF比值>38时阳性预测值(预测4周内的子痫前期)为36.7%。
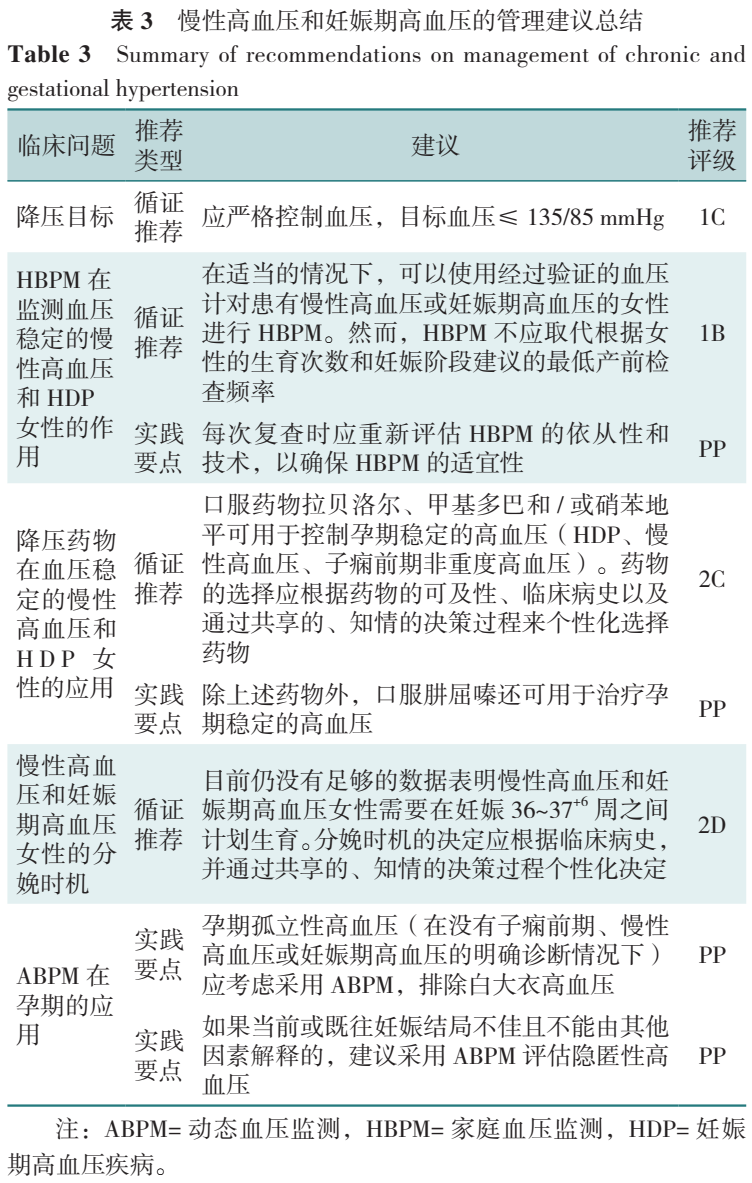
5.慢性高血压和HDP的管理
该指南针对慢性高血压或HDP的5个关键临床问题提出了建议(表3)。建议目标血压≤ 135/85 mmHg。对于稳定的慢性高血压或HDP的女性,可使用经过验证的血压计进行家庭血压监测(home blood pressure monitoring,HBPM)。我国《妊娠期血压管理中国专家共识(2021)》也指出HBPM是妊娠期血压管理的重要组成部分,适用于HDP女性的血压监测与管理,但是使用HBPM不应取代最低产前检查频率。
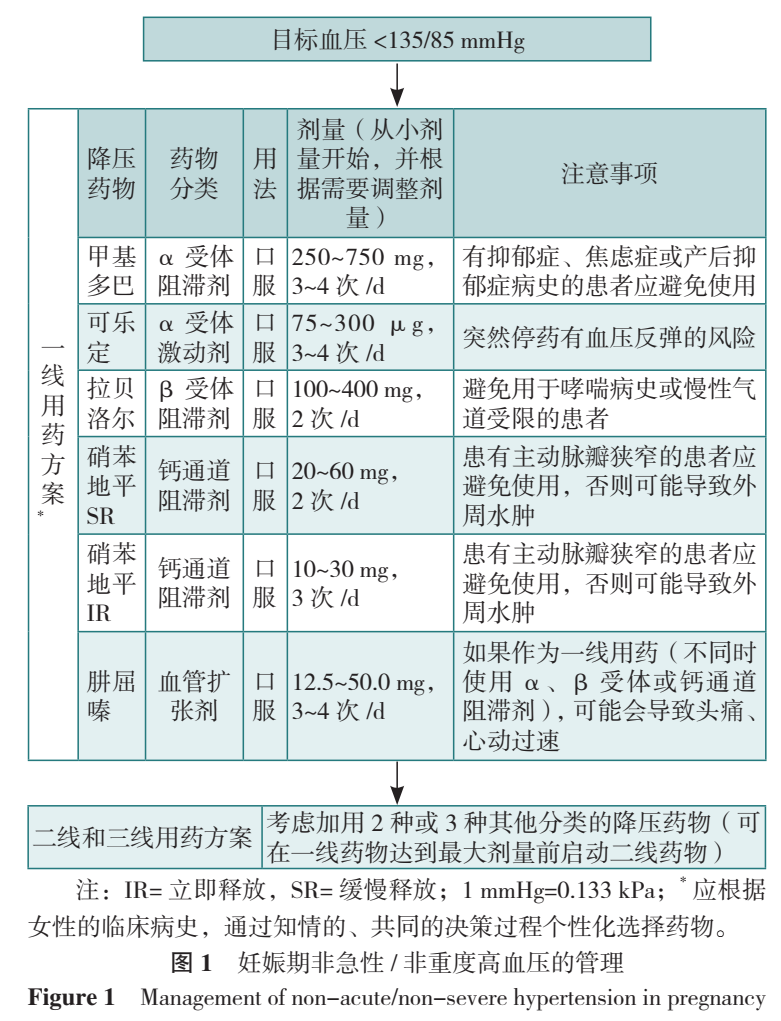
拉贝洛尔、甲基多巴和/或硝苯地平等口服药物可用于治疗稳定的高血压。应根据可及性、临床病史以及通过共享的、知情的决策过程个性化选择药物(表3、图1)。
6.子痫前期的治疗
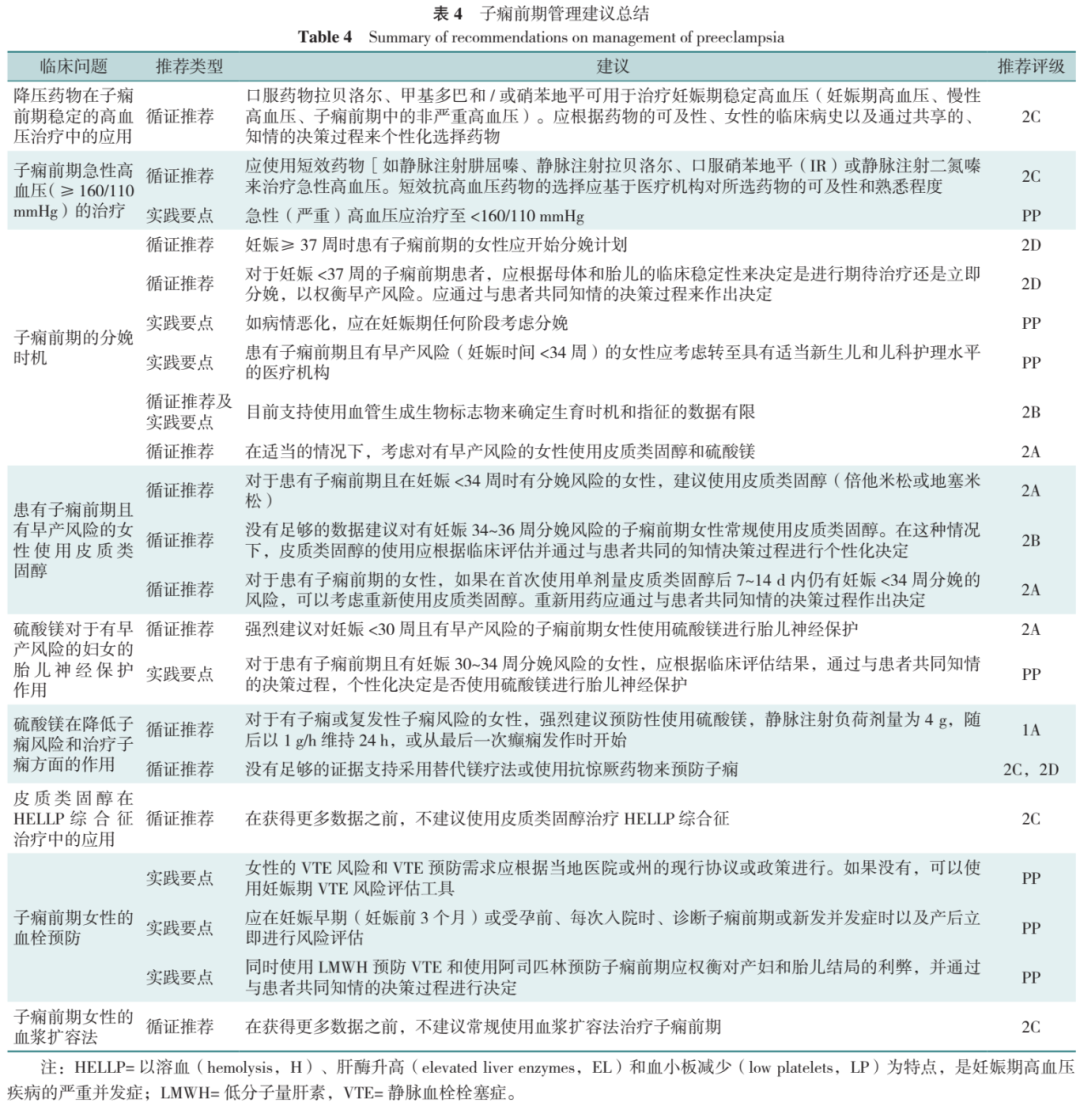
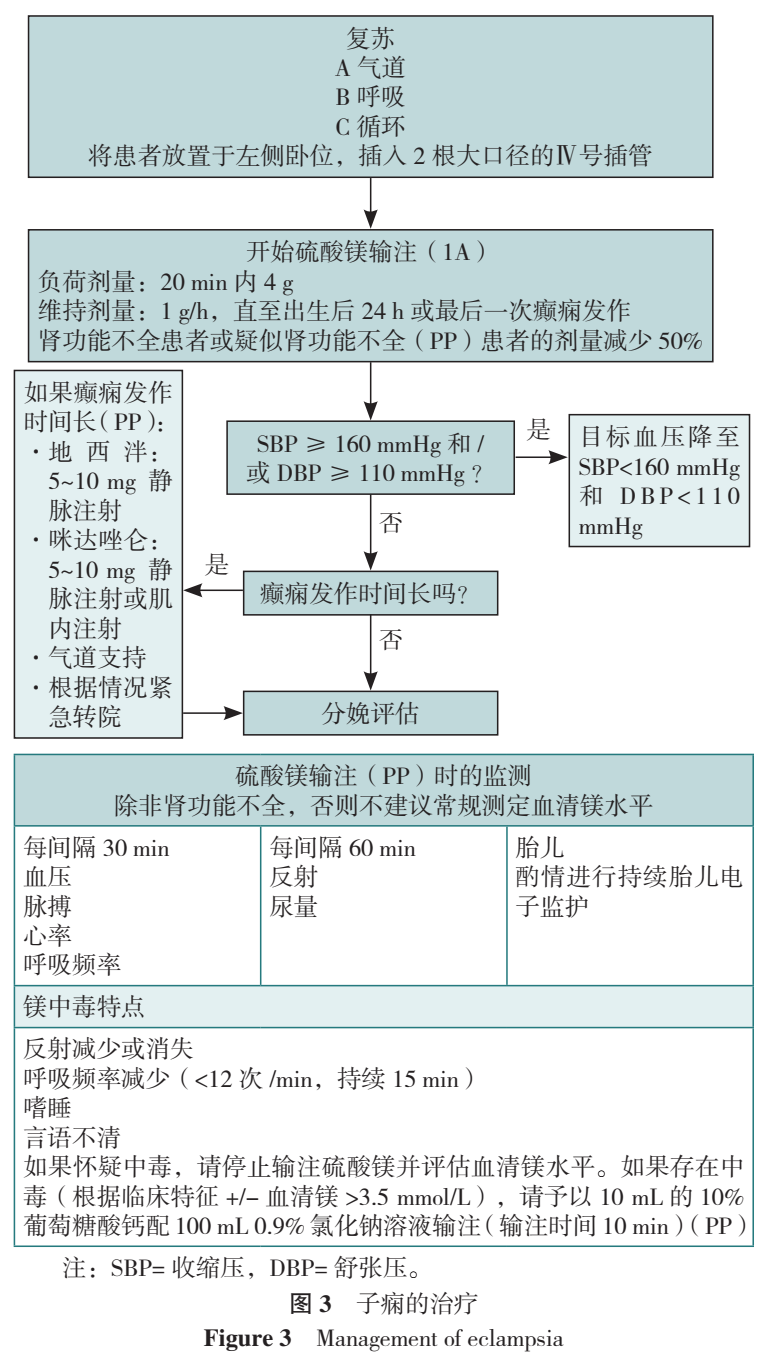
该指南针对子痫前期管理的9个关键临床问题提出了建议(表4)。子痫前期女性的分娩时机应根据母婴情况决定。如果情况严重恶化,应在妊娠的任何阶段考虑分娩:妊娠≥37周时,子痫前期应启动分娩;妊娠<37周时,应根据母婴情况并权衡早产风险来决定是进行期待治疗还是立即分娩(表4);对于有早产风险的女性,建议妊娠<34周分娩有风险的女性使用皮质类固醇;强烈建议在妊娠<30周时分娩有风险的妇女使用硫酸镁进行胎儿神经保护。由于子痫前期是静脉血栓栓塞症(VTE)的危险因素,因此对于患有子痫前期的女性,考虑进行VTE预防非常重要。
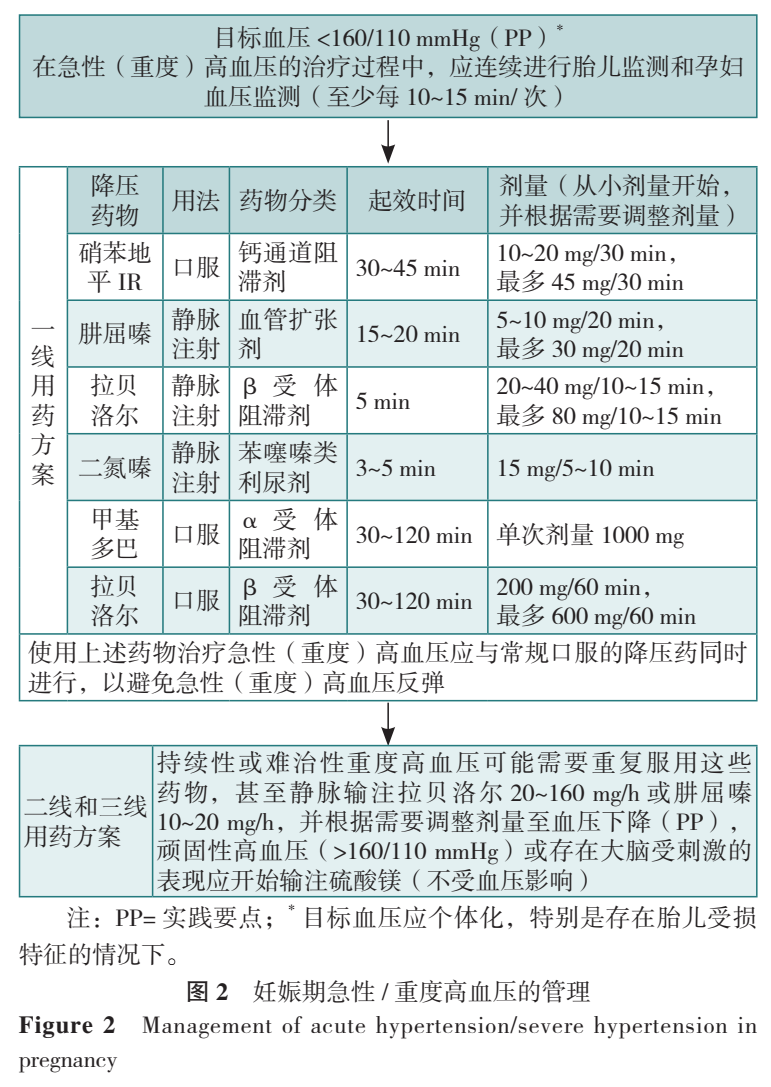
建议使用短效药物,如静脉注射肼屈嗪、静脉注射拉贝洛尔、口服速效硝苯地平或静脉注射二氮嗪治疗急性高血压(≥160/110 mmHg;表4、图2),强烈建议有子痫风险的女性使用硫酸镁(表4、图3)。
7.产后长期护理
越来越多的证据表明,妊娠期患子痫前期和HDP女性远期患缺血性心脏病、脑血管疾病、高血压和肾脏疾病的风险增加,有研究显示,HDP女性产后10年发生高血压的风险是非HDP女性的2.4倍,且远期心脑血管疾病的风险显著增加。然而目前产后干预措施如何降低远期代谢和心血管风险的研究证据有限,该指南基于最新数据归纳了临床实践要点。可用于提供有关女性产后和长期随访的咨询(表5)。

8.指南的优势和局限性
该指南依托于坚实的循证医学证据基础,详尽介绍了子痫前期的预防策略,包括药物和非药物干预措施。其针对HDP不同阶段的管理提出了关键性建议,并进行了推荐评级。与国内现有的HDP管理指南相比,本指南进一步提供了详尽的管理流程图,极大便利了医务人员的学习与临床应用。此外,指南特别强调了治疗方案的个性化制订,这需要医务人员与孕产妇在充分知情的基础上共同参与决策过程,体现了医患合作的精神。尽管如此,指南仍有待完善,尤其是在孕产妇分级管理方面,如不同级别医疗机构应对子痫前期和子痫孕产妇的抢救预案、急救绿色通道的建立以及危重孕产妇救治体系的构建等方面,尚未给出详尽的管理方案。
9.建议和展望
该指南对我国HDP的指南制定和规范管理具有重要的指导意义,其中HDP不同阶段的管理推荐评级和流程图具有重要的借鉴价值。
鉴于国内外在医疗资源、患者群体及文化背景等方面存在差异,未来可结合我国实际情况,基于该指南制订符合本土特色的HDP诊疗实施细则,这将推动指南在本土的传播与实施,为提高我国孕产妇健康水平做出积极贡献。
指南提到了未来需要研究的方向:
● HDP的非药物干预措施证据不足
● 血管生成标志物预测子痫前期的证据有限
● 缺乏子痫前期综合风险评估的随机对照研究
● 如何降低产后未来心血管代谢疾病风险的证据有限
本文来源:
方湘,宋海齐,廖晓阳,等. 中国妊娠期高血压疾病的管理建议:基于《2023年澳大利亚和新西兰产科医学协会妊娠期高血压疾病指南摘要》[J]. 中国全科医学, 2025, 28(6): 649-654.