抑郁症是全球关注的公共健康问题,对患者生活造成诸多困扰,因此治疗至关重要。药物治疗是抑郁症的主要干预手段之一,临床上常用的抗抑郁药物包括选择性5-羟色胺再摄取抑制剂(SSRIs)、5-羟色胺和去甲肾上腺素再摄取抑制剂(SNRIs)、以及多巴胺再摄取抑制剂(NDRIs)等。安非他酮作为NDRI类药物唯一代表,通过抑制去甲肾上腺素和多巴胺的再摄取发挥抗抑郁作用,其机制与其他药物不同。
如今,国内外众多权威指南纷纷聚焦抑郁症治疗,为临床实践提供了明确指引。在这些指南的指导下,安非他酮在抑郁症治疗中扮演着重要角色。接下来,让我们深入探究安非他酮在这些指南共识中的具体应用及其优势。
指南共识:一线推荐安非他酮治疗抑郁症
-
2023年《加拿大CANMAT临床指南:成人抑郁症的管理》
推荐安非他酮为抑郁症治疗的一线药物。同时安非他酮还与较低的性副作用发生率相关。
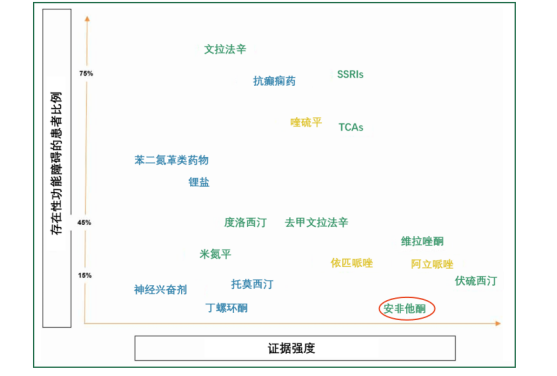
数据显示,使用SSRIs的患者存在性功能障碍的比例为70%;使用SNRIs或TCAs者的这一比例为40%-45%。而安非他酮导致性功能障碍的风险、证据强度高,甚至可以作为增效治疗药物的同时改善SSRI治疗引起的性功能障碍。
-
2022年《抑郁症治疗与管理的专家推荐意见》:安非他酮治疗抑郁症的疗效被证明与 SSRIs、SNRIs 相当。推荐为一线药物(1级证据)。
-
2021年《抑郁症基层诊疗指南》:安非他酮治疗抑郁症无体重增加的问题;可用于性功能障碍。
一项超18万人分析,在与舍曲林等其他常用抗抑郁药物对比中,无论是短期(6 个月)还是长期(12 个月、24 个月)治疗,安非他酮引起的体重增加均显著少于多种其他药物(如艾司西酞普兰、帕罗西汀、度洛西汀、文拉法辛、西酞普兰等),且与舍曲林相比,使用安非他酮治疗 24 个月后患者体重平均减少 0.91kg。可见,安非他酮引起体重增加最少,依从性更高。
-
2020年《精神障碍诊疗规范》:NDRI的代表药物安非他酮对提升正性情感的效应更佳,是一线抗抑郁药。
多巴胺靶点的药物是MDD快感缺失的有效治疗策略,研究证实,安非他酮能有效改善抑郁症患者的快感缺失症状,同时诊疗规范也推荐安非他酮提升正性情感效应更佳。
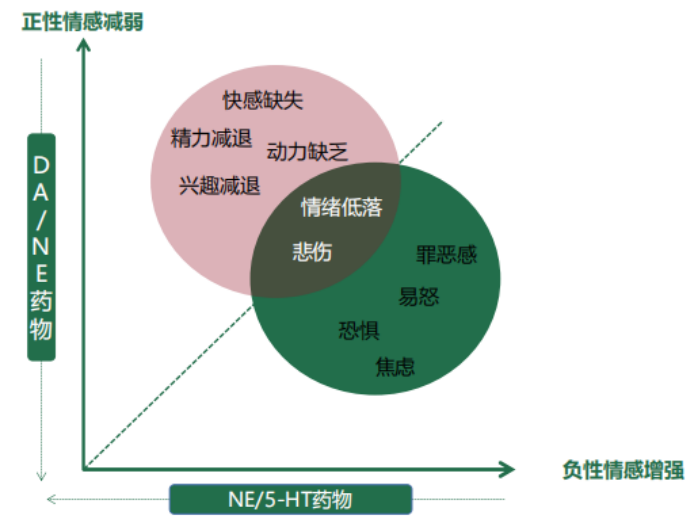
DA/NE药物有助于提升正性情感
-
2019年《美国APA-临床实践指南:跨越3个年龄组的抑郁症治疗》:在成人抑郁症治疗方面,对于初始抗抑郁药物治疗部分或无反应的患者,建议可以将抗抑郁药物单独转换为安非他酮等其他抗抑郁药物。
-
2018版《CANMAT/ISBD双相障碍指南》:在一线治疗无效时,可选择抗抑郁药与心境稳定剂联合使用,其中安非他酮和SSRIs可以作为首选用于双相抑郁的急性发作。
-
2015年《中国抑郁障碍防治指南(第二版)》
安非他酮作为A级推荐用于抑郁症治疗,且转躁率低,适用于双相抑郁;优点是无抗胆碱能不良反应,心血管不良反应小,无镇静作用,不增加体重,不引起性功能改变。
-
2010年《美国APA-重性抑郁障碍的治疗指南(第三版)》
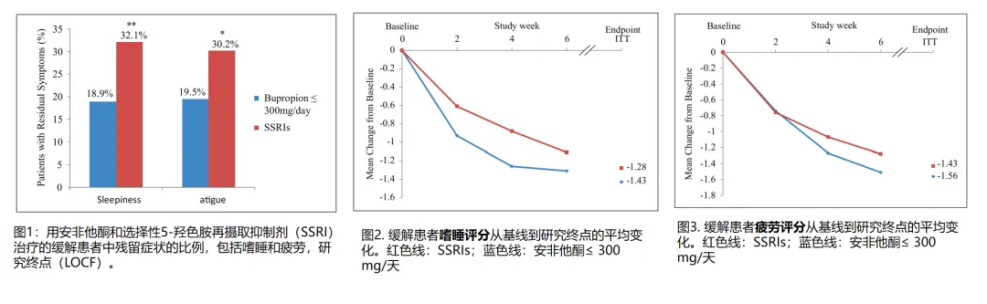
抑郁症急性期治疗的初始选择中安非他酮是最佳选择之一,且不良反应更少,可改善SSRIs治疗引起性功能障碍。安非他酮对改善嗜睡与疲劳相关抑郁症症状优于SSRIs;对体重影响小,更适用于超重或肥胖的抑郁症患者;安非他酮用于心脏病的抑郁症患者更安全。
研究表明,尽管安非他酮和SSRIs在疗效上相似,但使用安非他酮的患者中,疲劳和嗜睡的残留症状显著较少。这种差异可能源于两者不同的作用机制以及对相关神经递质的影响。安非他酮作为NDRI抗抑郁药,在治疗MDD的嗜睡和疲劳症状方面,比五羟色胺能药物具有优势。
抑郁症是精神障碍的常见类型,自杀风险高。目前常见的抗抑郁药物中,安非他酮作用机制独特,在多项国际和国内指南中被推荐为抑郁症的一线治疗药物,具有显著的临床优势。其独特的作用机制使其在改善性功能障碍、控制体重、提升正性情感以及减少嗜睡和疲劳等方面表现突出。此外,安非他酮在双相抑郁症中的应用也显示出较低的转躁风险,进一步增强了其在临床中的适用性和安全性。
参考文献:
1.Lam RW, Kennedy SH, Adams C, et al. Canadian Network for Mood and Anxiety Treatments (CANMAT) 2023 Update on Clinical Guidelines for Management of Major Depressive Disorder in Adults. Can J Psychiatry. 2024.
2. 中华医学会,等.抑郁症基层诊疗指南(2021年)[J].中华全科医师杂志,2021,20(12):1249-1260.
3. 国家卫生健康委.精神障碍诊疗规范(2020年版).
4. 李凌江,等.中国抑郁障碍防治指南(第二版).中华医学电子音像出版社. 2015-06.
5. Treatment of Patients With Major Depressive Disorder, Third Edition.
6. Cooper JA, Tucker VL, Papakostas GI.J Psychopharmacol 2014 Feb;28(2).
7. Petimar J, Young J G, Yu H, et al. Annals of Internal Medicine, 2024.