众所周知,糖尿病对个人的肌肉骨骼健康有广泛的影响,包括骨骼脆弱性增加、骨关节炎和脊柱疾病。糖尿病和椎间盘退变之间有很强的相关性。胰岛素依赖型(1型)和胰岛素非依赖型(2型)糖尿病都是腰椎退行性疾病的危险因素,其严重程度与糖尿病病程相关。椎弓根螺钉脊柱融合术是治疗腰椎退行性疾病的一种广为接受的手术方法。9%-45%的患者进行翻修手术,风险随着初次手术后时间的增加而增加。虽然手术失误、感染或术后并发症需要早期翻修,但假性关节(不愈合)或邻近节段疾病(ASD)通常需要后期翻修手术。糖尿病已被证明与脊柱融合手术的不良结果和较高的并发症发生率相关,包括较高的术后感染和深静脉血栓(DVT)发生。然而,该分析并未明确手术是否导致深静脉血栓的增加,或者是否与手术无关,并反映了糖尿病患者发生深静脉血栓的易感性。

然而,有研究表明,与非糖尿病患者相比,糖尿病患者术前症状的改善明显更差,包括腿部疼痛和麻木,通常与深静脉血栓相关。此外,血糖控制不良与较高的住院死亡率和较高的围手术期并发症发生率相关。现有的回顾性分析就糖尿病患者腰椎融合手术的成功率提供了相互矛盾的结果,这些结果与进行性ASD和受影响的新骨形成稳定椎骨融合有关。在中国、日本和伊朗人群中进行的一些研究显示,糖尿病与后路腰椎融合术后ASD的发展没有关联,而其他中国研究报告糖尿病患者ASD的风险和再手术率显著增加。此外,糖尿病与螺钉松动的较高发生率有关,表明假关节13,27与糖尿病骨的骨形成受影响和骨质量受损特征一致。因此,研究队列之间的地理、人口统计学和种族差异可能是导致这些相互矛盾的结果的重要混杂因素。
目的:目前的研究旨在确定糖尿病与需要手术干预的腰椎融合并发症之间的关系。
方法:研究对象为居住在同一社区并在同一医疗机构接受治疗的患者数据库(n = 552, 45%为男性,年龄54±13.7岁)。结果测量包括糖尿病翻修手术的临床适应症和计算风险比(RR)。
结果:从糖尿病和非糖尿病患者的不愈合部位恢复的椎旁组织进行了新形成骨的微观结构分析。糖尿病增加了因不愈合并发症而进行翻修手术的RR (2.80;95% CI, 1.12-7.02)和相邻脊柱节段的退行性病变(2.26;95% ci, 1.45-3.53)。在糖尿病患者中,翻修手术的风险比初次脊柱融合手术的风险高出44% (2.36 [95% CI, 1.58-3.52] vs 1.64 [95% CI, 1.16-2.31]),这是研究社区中糖尿病患病率的2倍。在翻修手术中采集的椎旁组织中发现的骨碎片的Micro-CT显示结构差异,表明糖尿病患者新形成的骨与非糖尿病患者相比可能质量较差。
表1 糖尿病患者与非糖尿病患者脊柱融合初次手术的适应症,以及计算的风险比(RR)与虚拟对照组(VCG)
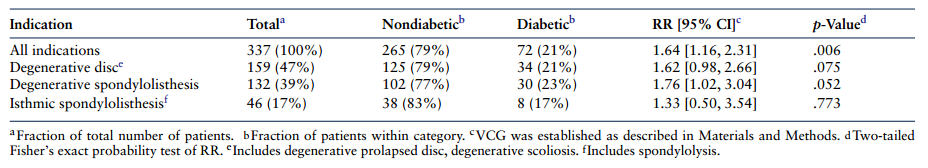
表2 糖尿病患者与非糖尿病患者脊柱融合翻修手术的适应症,以及计算的风险比(RR)与虚拟对照组(VCG)。
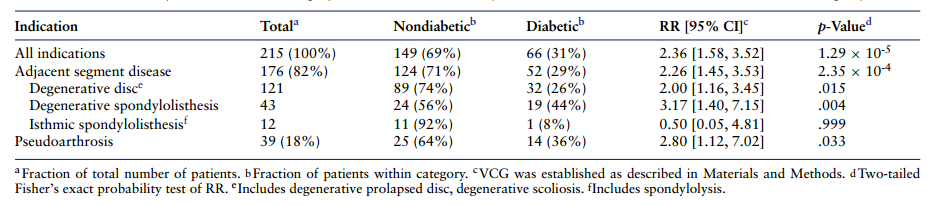
表3 糖尿病患者与非糖尿病患者初次和翻修脊柱融合术的协变量的优势比(OR)和风险比(RR)
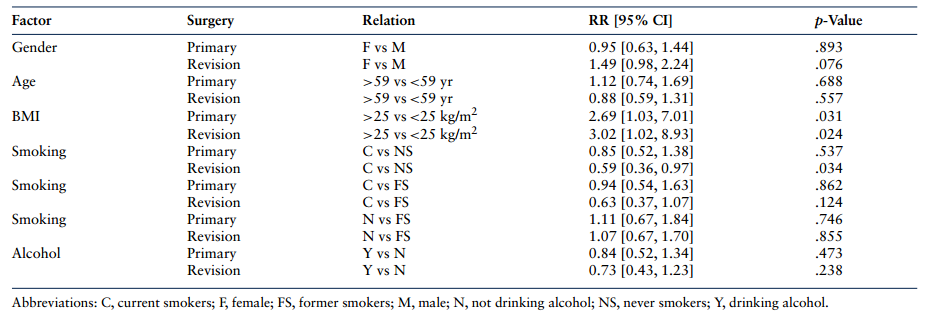
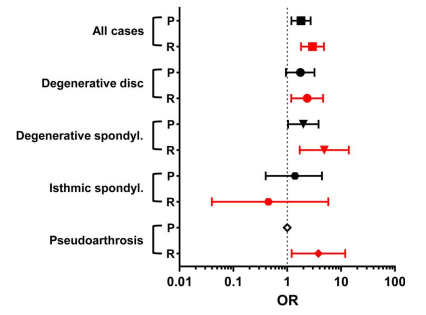
图1 糖尿病患者在初次手术和翻修手术中脊柱融合适应症与对照组的优势比(OR)(VCG)。
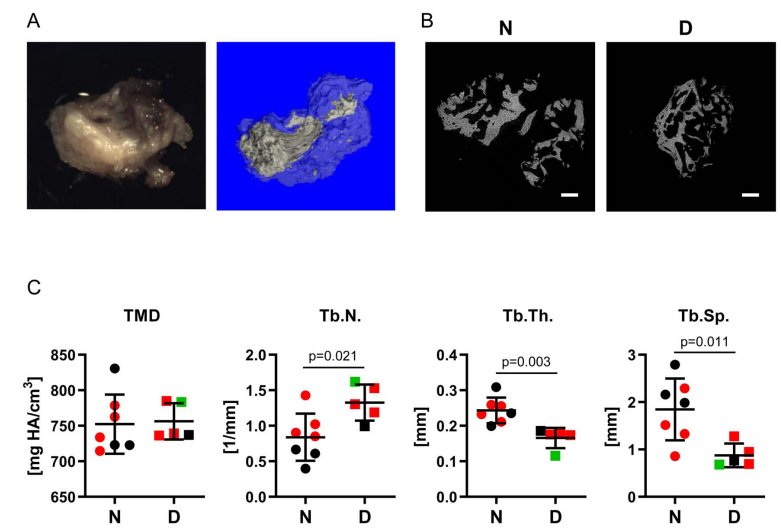
图2.脊柱融合翻修手术中取出的组织标本的分析。
结论:糖尿病显著增加腰椎融合失败需要翻修手术的风险。糖尿病易导致相邻脊柱节段的退变和融合部位的假关节,并影响稳定融合所需的新骨的结构。
原始出处:
Claire, Wilson, Piotr J, Czernik, Diabetes increases risk of lumbar spinal fusion complications: association with altered structure of newly formed bone at the fusion site.JBMR Plus 2024 Jun;8(6):ziae053