骨髓还是外周血移植?
对于非去T细胞单倍型干细胞移植(Haplo-SCT)伴后置环磷酰胺(PT-Cy),尚不清楚外周血(PB)和骨髓(BM)哪个是最好的移植物来源。虽然PB与更高的移植物抗宿主病(GVHD)发病率相关,但与BM相比,它可诱导更强的移植物抗白血病效应,特别是在急性髓性白血病(AML)中。对于老年AML患者,强化预处理方案会受到非复发死亡率(NRM)风险增加的限制,一般使用非清髓性预处理(NMAC)。事实上有研究表明,老年AML患者在单倍型移植伴PT-Cy的背景下并没有从更高的预处理强度中获益。
因此欧洲多国学者假设,对于老年AML患者单倍型移植伴PT-Cy,相对于BM,使用PB可以通过增强GVL效果来克服复发的高风险,从而改善总体结局。鉴于缺乏随机对照试验,学者回顾性分析了EBMT登记组,纳入减低强度或非清髓性预处理后首次接受Haplo-SCT伴PT-Cy的≥60岁AML患者,以比较PB和BM移植的结局。研究结果近日发表于《American Journal of Hematology》。

研究结果
该研究回顾性分析了EBMT数据库,纳入患者标准包括:(1) AML患者接受单倍型移植时年龄≥60岁;(2) 2010年至2021年间首次使用单倍型供者在首次或第二次完全缓解(CR1或CR2)期进行首次异基因移植;(3)非去T细胞BM或PB移植;(4) PT-Cy作为GVHD预防的一部分;(5)不使用体外或体内T细胞去除;(6) NMAC或减低强度预处理(RIC)方案,其中清髓性预处理方案为排除标准。
患者特征
共分析804例患者(595例PB和209例BM,表1)。PB组患年龄显著较大(中位年龄66.6对65.7岁,p<0.01)、治疗时间较晚(移植的中位年份:2019 vs 2018,p<0.01)且更频繁地接受NMAC方案(31% vs 21%,p<0.01)。在BM组,分别有151例(72%)和42例(20%)患者接受塞替派、氟达拉滨、白消安(TBF)和环磷酰胺、氟达拉滨、TBI (CyFluTBI)方案;其余16例给予氟达拉滨、美法仑或氟达拉滨、白消安为基础的预处理方案,无TBI,联合/不联合额外的烷基化剂。在PB组,分别有238例(40%)和171例(29%)患者接受TBF和CyFluTBI;其余患者接受氟达拉滨+白消安、美法仑或treosulfan的不同联合治疗,联合/不联合第二个烷基剂。PB组患者更常携带高危AML特征(高危细胞遗传学:22% vs. 14%,p=0.02;继发性AML:21% vs. 14%,p=0.04)。两组的HCT-CI、KPS评分、性别不匹配或CMV血清状态方面无显著差异。所有患者均接受PT-Cy作为GVHD预防的一部分,其他附加GVHD预防主要包括钙调磷酸酶抑制剂(CNI;环孢素或他克莫司)和霉酚酸酯(MMF) (BM vs PB:89% vs 86%,p=0.31);其余患者接受西罗莫司+MMF(3%)、单药MMF(2%)、单药CNI(4%)或其他联合方案(3%)作为附加的GVHD预防。CD34阳性细胞的移植物含量(受者体重的106/kg)分别为6.0和3.0。
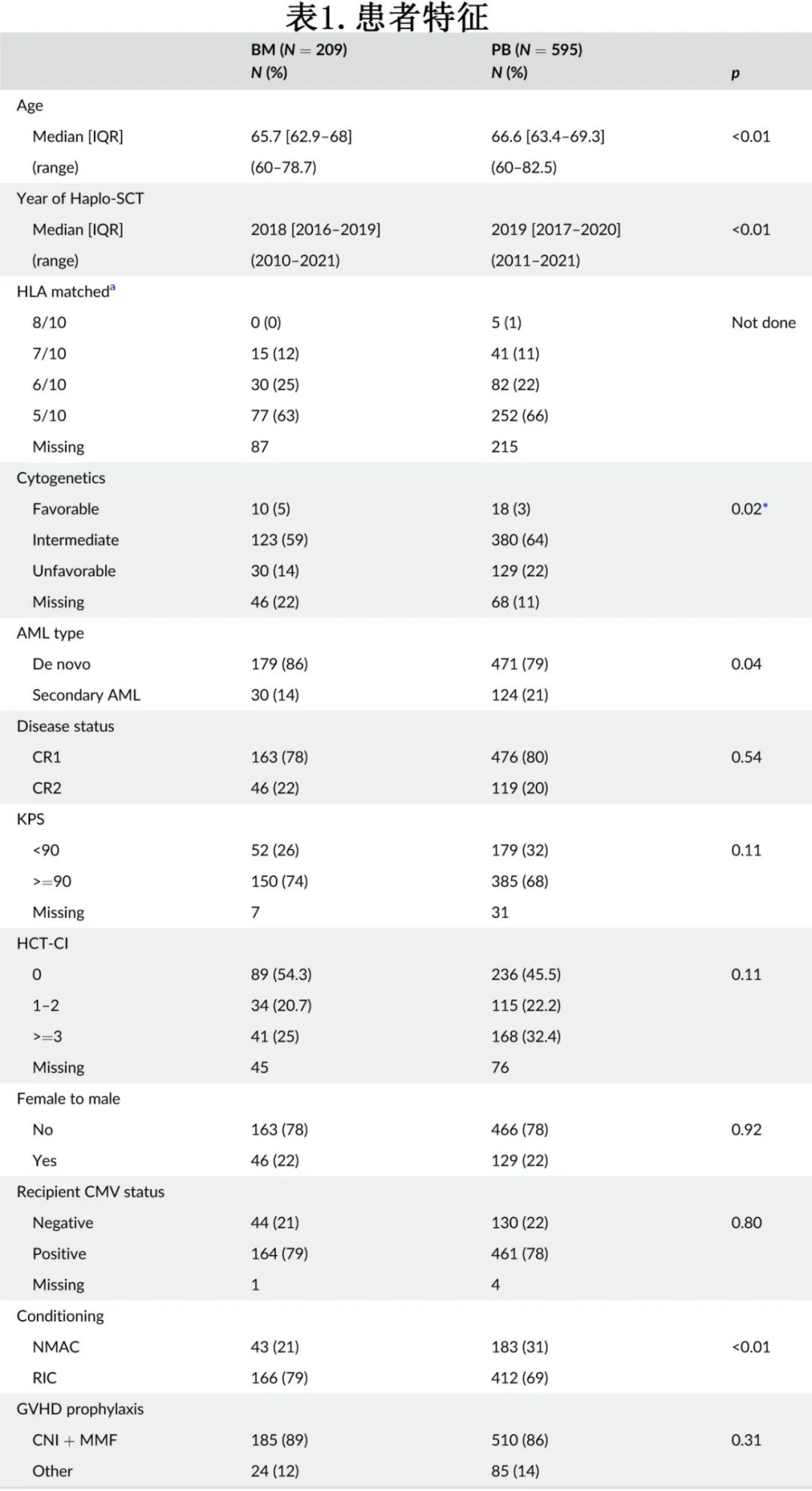
移植物抗宿主病和非复发死亡率
PB组100天累积I、II、III和IV级急性GVHD的发生率分别为18%、20%、8%和2%,BM组分别为14%、15%、4%、2%。PB组发生急性GVHD的风险显著高于对照组(II-IV级:HR=1.67, p=0.01;III-IV级:HR=2.29,p=0.02,表2,图1A)。慢性GVHD无显著差异(表2,图1B)。
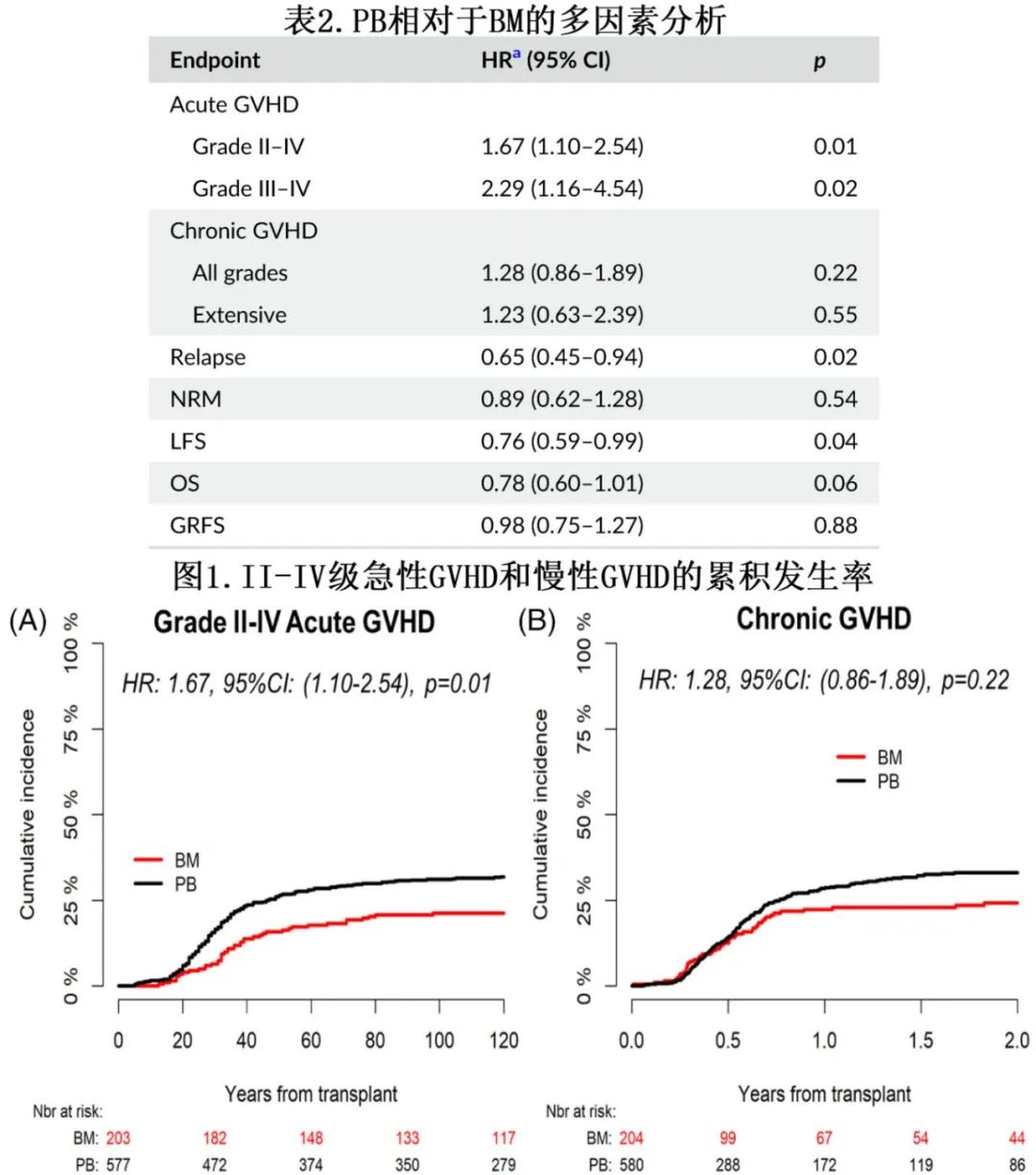
两组的NRM风险无显著差异(HR=0.89,p=0.54,表2,图2A)。除了使用PB,年龄也与II-IV级急性GVHD的风险显著升高相关(3年增加:HR=1.17,p=0.01),从而转化为NRM的风险增加(3年增加:HR=1.13,p=0.04)。NRM最常见的原因为感染和GVHD,分别占总死亡原因的31% (BM:36%,PB:29%)和15% (BM:11%,PB:16%)。
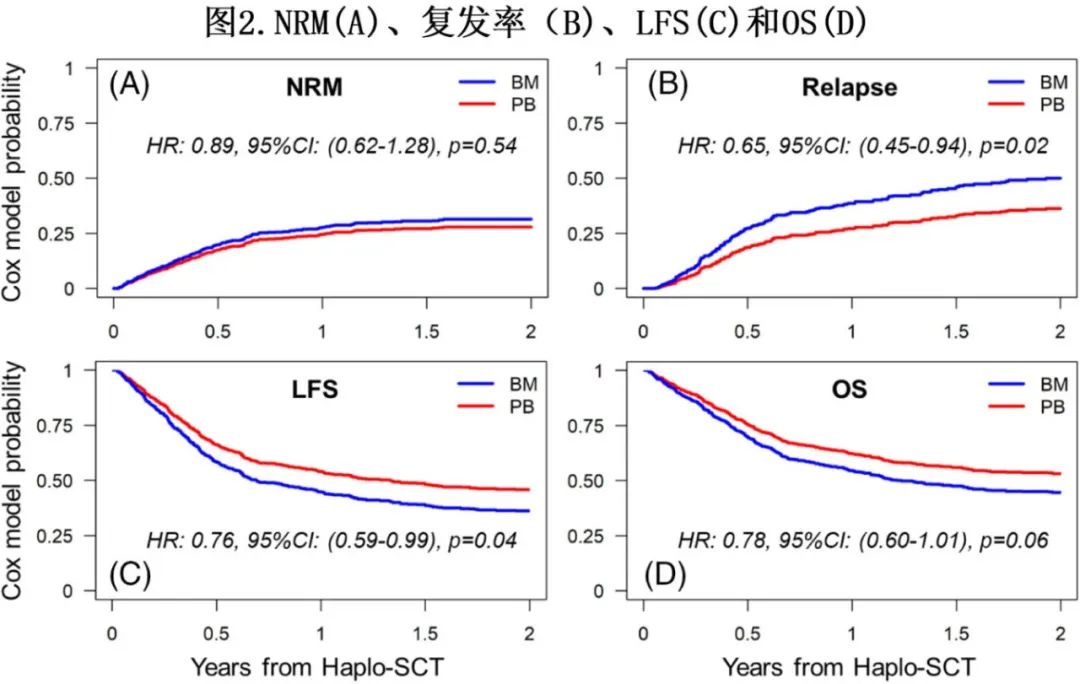
复发和生存
BM和PB组的2年累积复发率分别为26%和22%。多因素分析显示,PB组的校正后复发风险明显较低(HR=0.65,p=0.02,表2,图2B)。其他显著影响复发风险的因素有细胞遗传学(高危因素vs其他因素:HR=2.11,p<0.01)和预处理方案(RIC vs NMAC:HR=0.55,p<0.01)。PB组无白血病生存期(LFS)显著优于对照组(HR=0.76,p=0.04,图2C)。细胞遗传学风险组和移植物来源之间没有相互作用。高危细胞遗传学(高危与其他:HR=1.45,p=0.02) 显著影响LFS,但预处理方案无影响。PB组有OS更好的趋势(HR=0.78,p=0.06,图2D)。AML复发是最常见的死亡原因,占总死亡原因的39% (BM组:41%,PB组:38%)。无GVHD无复发生存期(GRFS)无显著差异(HR=0.98,p=0.88)。
总结
基于EBMT登记组数据库,作者比较了804例≥60岁AML患者的非去T细胞PB (n=595)和BM (n=209)移植,这些患者在首次或第二次完全缓解期接受单倍型移植伴PT-Cy。PB组发生急性GVHD的风险显著高于对照组(II-IV级:HR=1.67,p=0.01;III-IV级:HR=2.29,p=0.02)。慢性GVHD和非复发死亡率无显著差异。PB组相对于BM组,复发风险显著降低(HR=0.65,p=0.02)、无白血病生存期显著较高(HR=0.76,p=0.04)、总生存期有提高的趋势(HR=0.78,p=0.06)。
作者得出结论,在单倍型移植伴PT-Cy的特定背景下,对于通常无法从强化治疗中获益的老年AML患者,PB移植是降低复发风险和改善预后的有效选择。但还需要进一步改进,以降低GVHD风险,它仍是为单倍型移植后为患者提供抗白血病维持治疗的最重要限制因素。
参考文献
Devillier R, Galimard J-E, Blaise D, et al. Peripheral blood stem cell versus bone marrow graft for patients ≥60 years undergoing reduced intensity conditioning haploidentical transplantation for acute myeloid leukemia in complete remission: An analysis of the Acute Leukemia Working Party of the European Society for Blood and Marrow Transplantation. Am J Hematol. 2024;1‐7. doi:10.1002/ajh.27343