多数人对疼痛的理解是“全”或“无”,即要么疼、要么不疼。因此一旦患者购买了分娩镇痛套餐,他会觉得应该完全不疼才对。
事实上是这样吗?
分娩镇痛技术或者叫舒适化医疗,实际上是麻醉技术的衍生物。但却有别于传统的麻醉技术,比如全身麻醉需要意识消失,痛觉消失,适当的肌肉松弛,如果麻醉深度不足便会出现术中知晓,应激反应过强。神经阻滞麻醉要求阻断痛觉传导,阻断运动传导,同时阻断伤害性刺激向中枢传导。麻醉的目的是为了配合手术,一刀下去要没有任何感觉才行。而舒适化医疗的目的多是为了配合某些检查、微创操作、分娩等,当然这些操作不给麻醉也能完成。
那么舒适化医疗的意义何在呢?
笔者认为主要有以下这些方面:
缓解紧张,减轻疼痛或不适感,降低应激反应,稳定血流动力学,维持呼吸与氧合,减轻不良反射,让术者安心的操作而不用时刻担心患者的状况。
当麻醉技术走出手术室之后,便衍生出了舒适化医疗,享受便捷舒适的现代化医疗是每个患者应有的权利。
据统计,我国的分娩镇痛率只有百分之三十左右。这有很多因素,比如宝妈担心分娩镇痛会伤害到宝宝,使其变得不够聪明,担心腰椎穿刺会有并发症。妇产科医生担心分娩镇痛会引起宫缩乏力,导致产程延长,影响胃肠功能,延长住院日。麻醉医生人员短缺,麻醉亚专业分化不细,手术室内麻醉占据了大量的麻醉资源。尽管阻力很大,但是分娩镇痛率却呈现出逐年增长的态势。
分娩镇痛有别于无痛胃肠镜、无痛人流,有点类似于舒适化种植牙,需要就医者有一定的配合度,你不能把她完全麻倒。
经静脉给药而达到清醒镇静镇痛去做分娩镇痛,理论上也是可行的,但需要知晓分娩疼痛是以钝痛为主还是锐痛为主,选择合适的镇痛药物非常重要。但是目前效果显著的镇痛药多为阿片类药物,即u受体激动剂,激动u1产生镇痛,激动u2会导致呼吸抑制,激动u3释放一氧化氮而导致血管舒张。除非有选择性极高的u1受体激动剂问世,传统的阿片类药物都会通过胎盘进入胎儿体内,会导致新生儿呼吸抑制,因此这种麻醉方式面临巨大的挑战。
目前主流的分娩镇痛技术,基本围绕着椎管内麻醉展开,通过低浓度的局麻药阻断脊神经支配区域的痛觉传导,而又保留该区域的运动功能。即形成有效镇痛的同时又不干扰正常分娩过程,而罗哌卡因的感觉-运动分离属性无疑给我们提供了利器。
如果追求稳妥可以选择硬膜外镇痛,如果追求效果和效率可以选择硬-腰联合给药。
通常我们会在产程启动后宫口开到3指时实施分娩镇痛,此时产妇开始有明显疼痛,给完药后疼痛会减轻很多,即把不可耐受性疼痛变为可耐受性疼痛,舒适化麻醉的目标基本达成。
分享一个病例:
产妇30岁,身高165cm,体重82kg。
诊断为孕40周孕1产0
拟行分娩镇痛
术前检查基本正常。
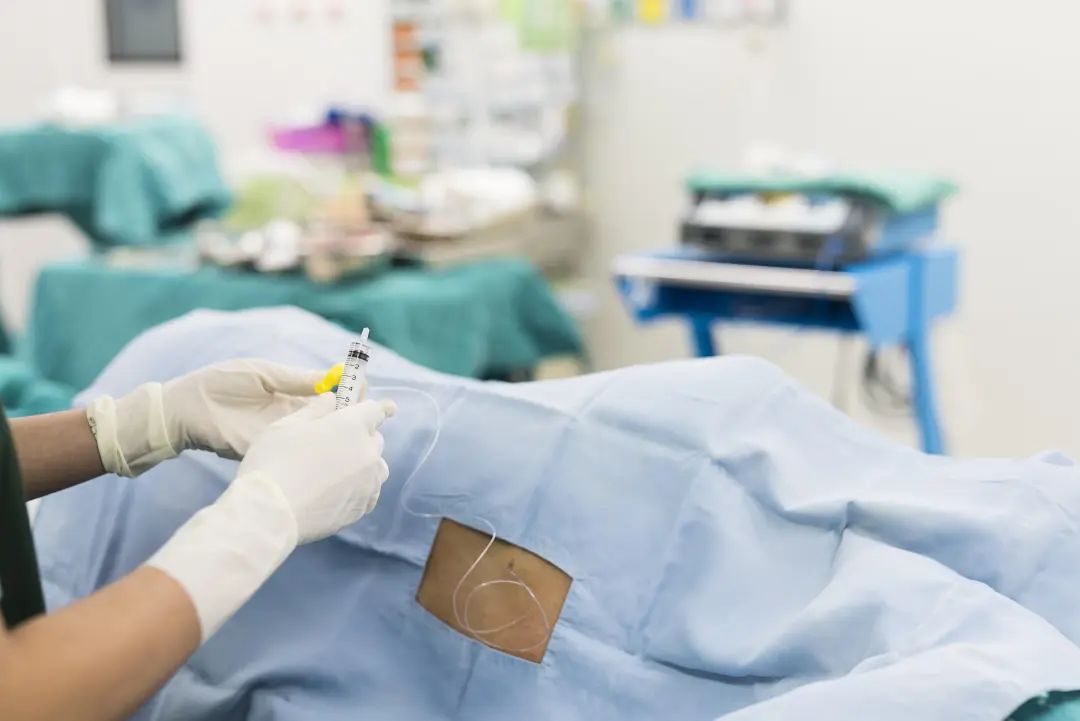
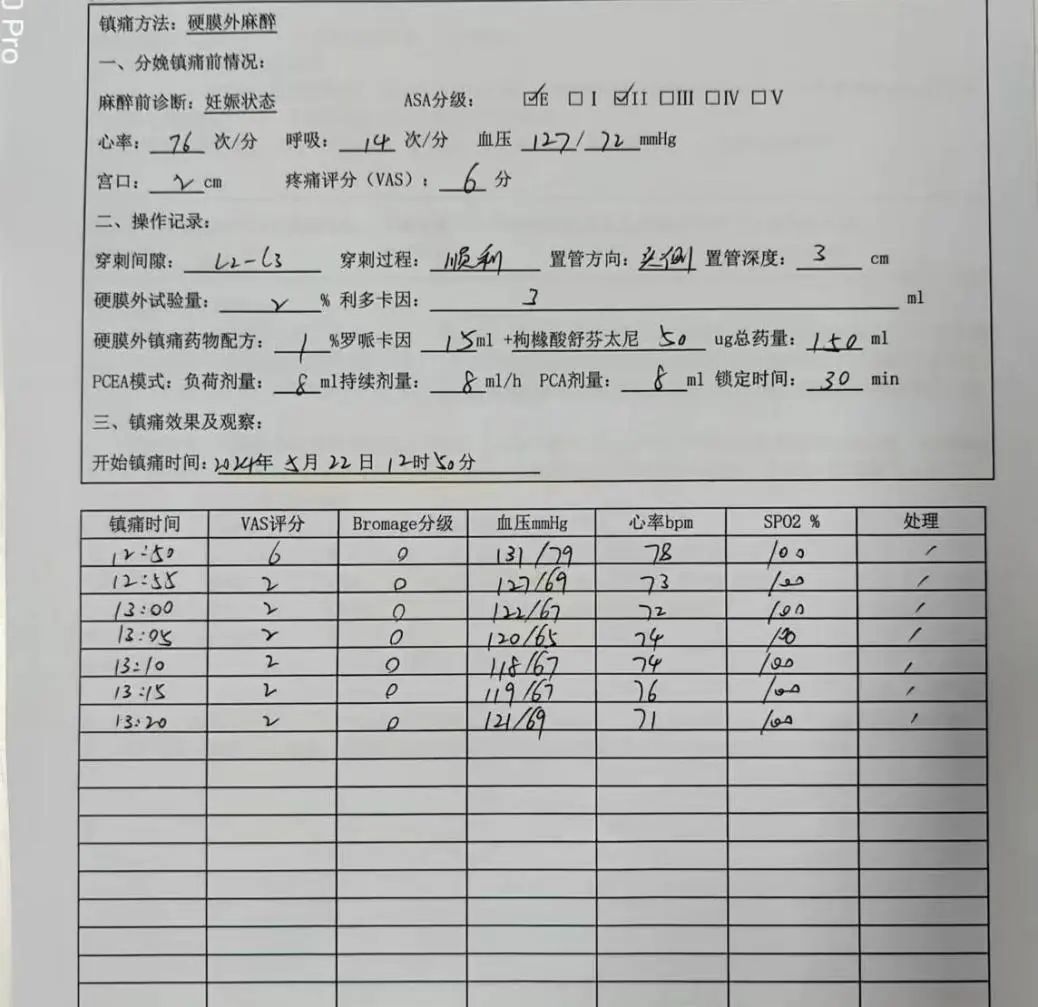
宫口开3指时疼痛显著,VAS评分6分,给予L2~3间隙穿刺,硬膜外置管,2%利多卡因3ml硬膜外注射后,产妇疼痛减轻,亦无腰麻征,隧接入硬膜外泵,持续镇痛。
镇痛泵配方为:1%罗哌卡因15ml+舒芬太尼50ug+生理盐水到150ml。参数设置为:负荷剂量8ml,背景剂量8ml/h,PCA剂量8ml,锁定时间30分钟。
图一、图二:
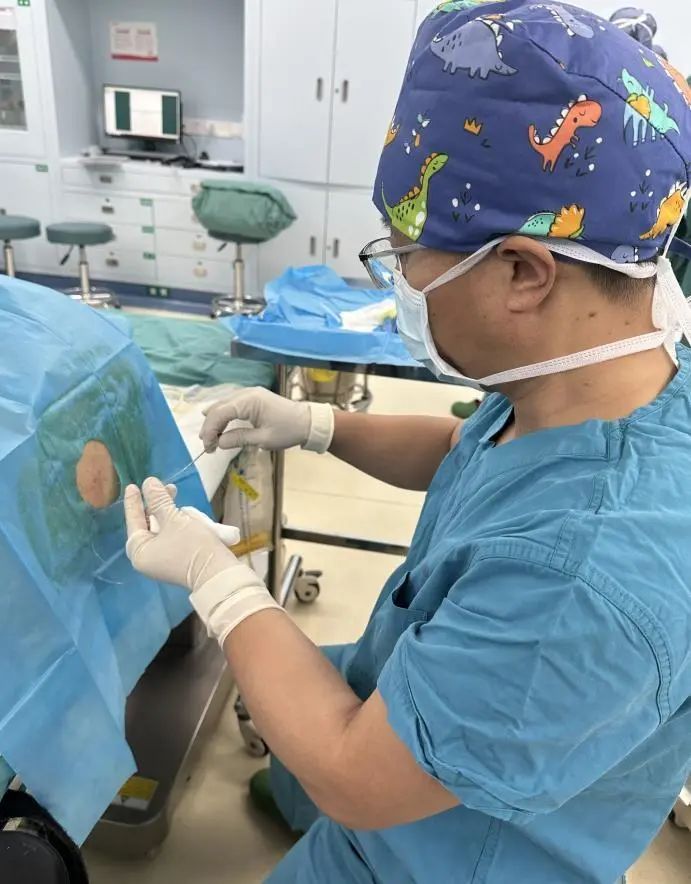
产程顺利,疼痛可耐受,VAS评分为1~2,新生儿Apgar评分满意。
图三、图四:
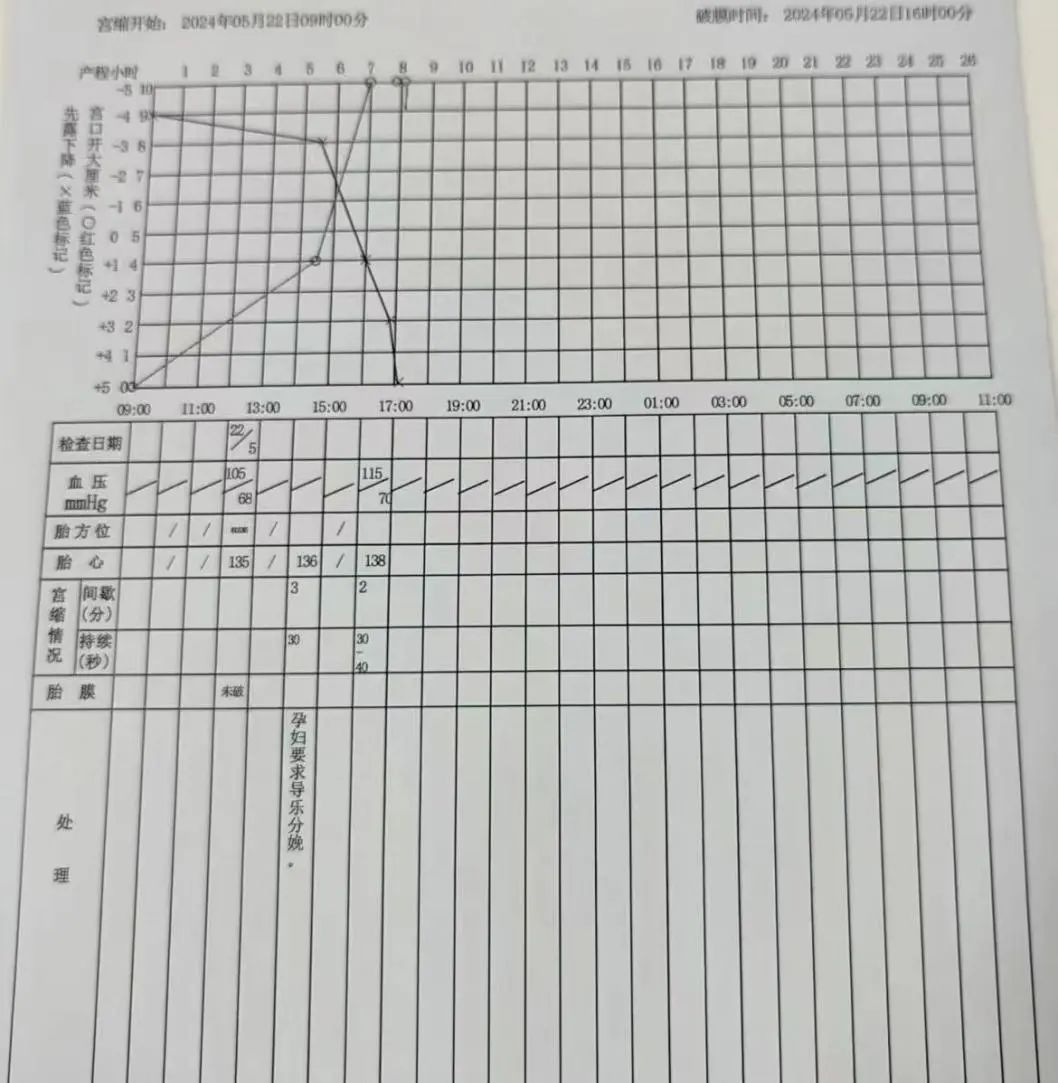
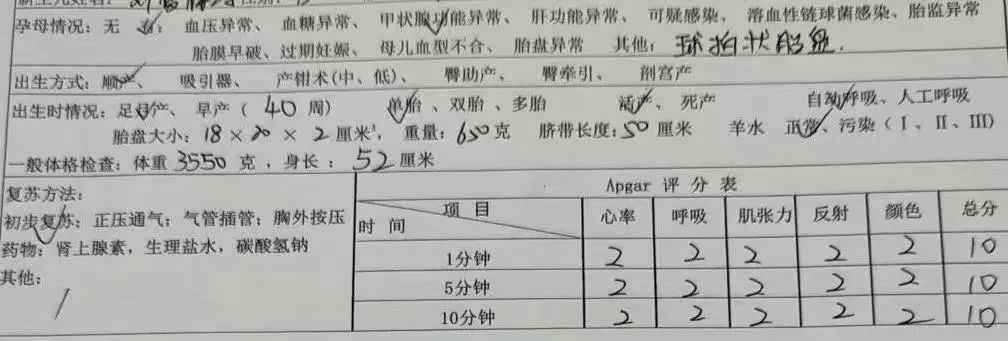
小结:分娩镇痛技术目前较为成熟,硬膜外麻醉简单易操作,效果可靠,不良反应少,值得推广。但是仍有很多改进的空间,比如有的产妇会要求开始疼时就接受无痛治疗,此时的宫口可能只有1指,如何有效镇痛又不影响产程进展,需要我们继续探索。
进入新世纪以来,麻醉业务逐渐扩大,舒适化医疗正在逐步走进医疗各领域,但是舒适化医疗不是绝对的不疼,它是在保证安全的前提下,尽可能的消除或减轻疼痛,即允许轻微的痛觉存在,或者叫可耐受性疼痛。我们可以去探索或者追求所谓的完美,但是一定不能以巨大的风险为代价。