胶质瘤是最常见的原发性中枢神经系统肿瘤,其病理特征和解剖位置是制定治疗计划和患者预后的重要指标。现阶段,MRI是描述这些表型结构和功能区域的最重要的成像工具。基于感兴趣区域 (ROI) 的影像学分析是探索胶质瘤病理学特征的经典策略,可通过定量测量区域物质的影像学特征。初步的ROI分析直接测量了胶质瘤内的信号强度、扩散、灌注或代谢参数的平均值。随着最近的影像学技术、融合直方图和放射组学方法可以计算出丰富的高阶因子,可以对胶质瘤的病理特征进行信息化和全面的评价。
所有基于ROI的影像学研究都证实了MRI对肿瘤分级的诊断、分子分型和胶质瘤的预后价值。肿瘤的位置是另一个重要的考虑因素,直接对应于脑功能和临床症状,也是手术计划和预后预测的重要因素。在MRI常规检查中,肿瘤的定位通常是肉眼可见的。与此相反一种新的策略,协调病变位置分析 (CLLA),可以在统计参数的基础上定量描述脑病变的位置,在脑影像学研究领域中应用广泛,并且越来越多地应用到具有明显局限性的脑部疾病的临床应用上。

使用CLLA的研究已经定量绘制了与胶质瘤患者生存时间和临床治疗相关的肿瘤位置特征。值得注意的是,肿瘤的位置也与潜在的肿瘤生物学因素广泛相关,如胶质瘤的分级和基因型。这些发现为临床决策提供了生动的证据,并明了胶质瘤的生物学基础。与基于ROI的分析相反,CLLA从全局的角度描述了病变的特征,包括大脑解剖和功能方面的问题。此外,CLLA分析仅采用病灶位置、大小和形状的大体影像学特征,受操作者之间的成像测量变异性和不同扫描仪或协议之间的图像质量变异性的影响较小。
近日,发表在European Radiology杂志上的一篇研究评估了协调病变定位分析(CLLA)在基于ROI的神经胶质瘤影像诊断中的价值,并进一步提高了其准确性和泛化性能。
本项回顾性研究从三个中心获得了胶质瘤患者的术前T1加权和T2加权对比MR图像。研究基于CLLA和基于ROI的放射组学分析构建了融合位置-放射组学模型来预测肿瘤分级、异柠檬酸脱氢酶(IDH)状态和总生存期(OS)。利用曲线下面积(AUC)和δ精度(ACC) (ACCtesting-ACCtraining)值,采用站点间交叉验证策略对融合模型的精度和泛化性能进行评估。采用DeLong检验和Wilcoxon符号秩检验,将融合模型与其他两个由位置和放射组学分析构建的模型进行诊断性能比较。
共679例患者(平均年龄50岁±14岁[标准差];388名男性)被纳入研究。基于肿瘤定位概率图,融合位置-放射组学模型(分级/IDH/OS的平均AUC值:0.756/0.748/0.768)的准确率高于放射组学模型(0.731/0.686/0.716)和位置模型(0.706/0.712/0.740)。值得注意的是,融合模型([δ ACC中位数:- 0.125,四分位间距:0.130])比放射组学模型([- 0.200,0.195],p = 0.018)具有更好的泛化能力。
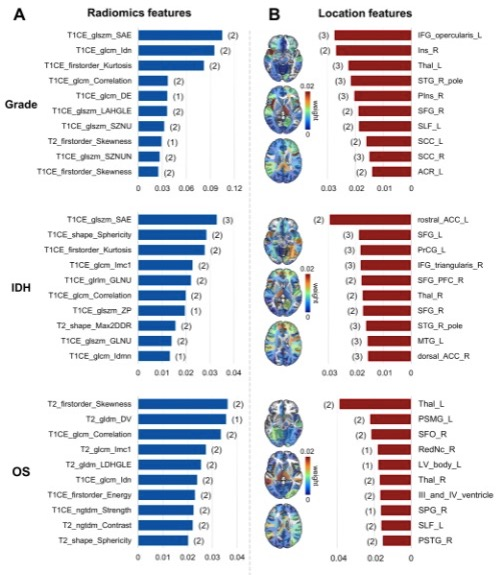
图 影像学和位置分析中最重要的十个特征。柱状图上的数字表示特征在使用不同数据集训练的模型中重复出现的频率
本项研究表明,CLLA可以通过提高模型的准确性和泛化,增强基于ROI放射组学诊断胶质瘤的能力。
原文出处:
Xiaoxue Liu,Qirui Zhang,Jianrui Li,et al.Coordinatized lesion location analysis empowering ROI-based radiomics diagnosis on brain gliomas.DOI:10.1007/s00330-023-09871-y