第一次入院 2020-11-19
1 病例资料
患者男性,36岁,因胸痛、胸闷、大汗1小时急诊入院。
入院前1小时患者出现持续性胸痛,伴大汗,疼痛向左上肢放射。在外院检查心电图、心肌酶未见明显异常。病情不缓解遂来我院诊治。
既往高血压病5年,最高血压180/110mmHg,未规律服药。
个人史:吸烟20年,1包/日。
查体:心率60次/分,血压120/70mmHg,心肺腹未见明显异常。
急性下壁心肌梗死。
实验室检查:血尿常规、心肌酶、肌钙蛋白等未见明显异常。
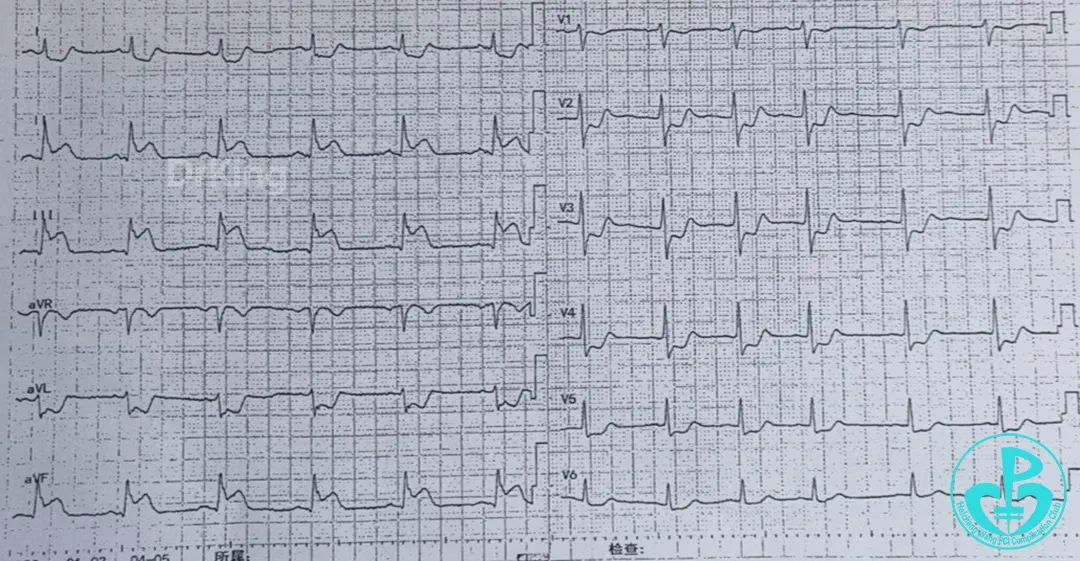
2 入院诊断
急性下壁心肌梗死
心功能Ⅰ级(Killip分级)
冠状动脉粥样硬化性心脏病
高血压病3级(很高危)
3 治疗方案
立即口服:阿司匹林300mg,替格瑞洛180mg,阿托伐他汀钙片40mg。
4 治疗过程
患者于14:16在心导管室行冠脉造影,提示多支病变,LAD近中段95%狭窄,约15mm,RCA远端100%闭塞(可见左向右逆灌),LCX中段99%次全闭塞。
结合心电图考虑LCX为罪犯血管,告知家属开通LCX。
EBU 3.5指引导管置于左冠脉开口,送入Sion导丝,未通过病变处,更换Pilot 50导丝,球囊支撑下通过病变,1.5×15mm球囊未通过病变,更换1.25×10mm球囊通过病变,并预扩张14~18atm,再以1.5×10mm球囊14~18atm扩张病变处,造影显示血流3级,考虑LCX血管直径较小,暂不植入支架。其余血管择期处理。
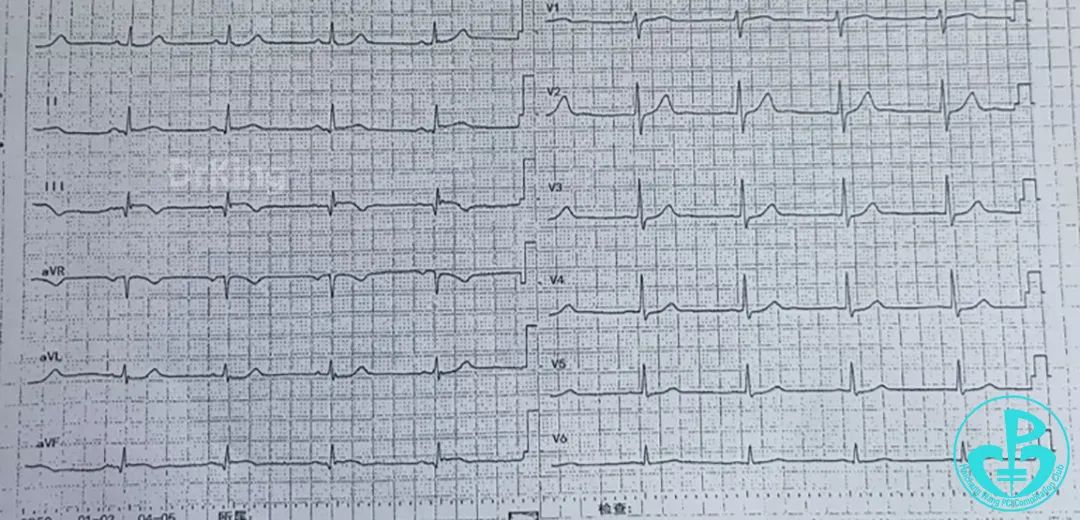
术后患者急转上级医院治疗。
术后心电图:
第二次入院 2022-11-14
1 病例资料
患者因突发胸闷、大汗1小时急诊入院。
入院前1小时患者出现胸闷、出汗,未出现明显胸痛,活动后及休息后未见好转。在外院检查心电图、心肌酶未见明显异常。未出现恶心、呕吐、气短、咳嗽、黑矇、晕厥。病情不缓解遂来我院诊治。
心率120次/分,血压85/60mmHg,面部苍白,四肢湿冷,双肺可闻及湿啰音,心率120次/分,律齐,心音低,未闻及杂音,余未见明显异常。
急诊心电图:
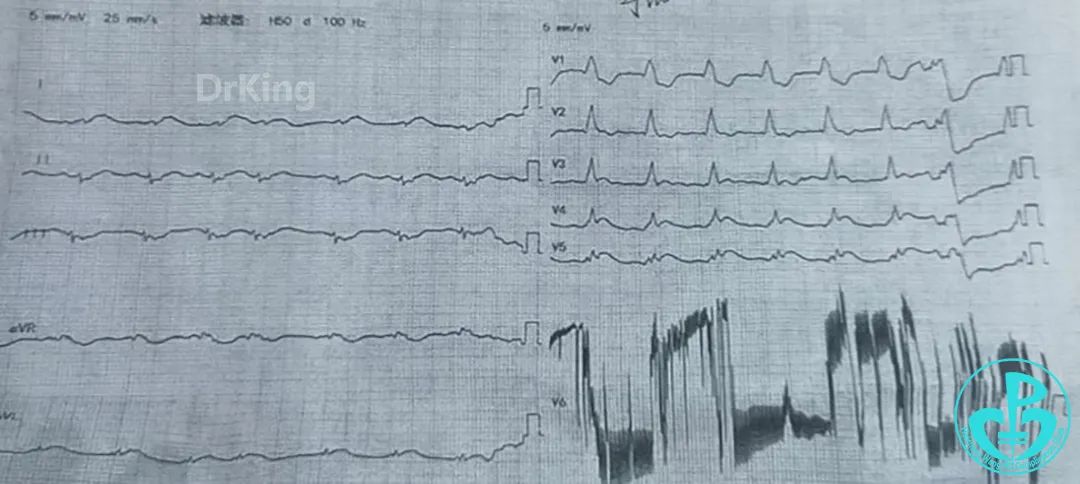
2 入院诊断
急性前壁心肌梗死
心功能Ⅳ级(Killip分级)
冠状动脉粥样硬化性心脏病
陈旧性下壁心肌梗死
PCI术后
高血压病3级(很高危)
3 治疗过程
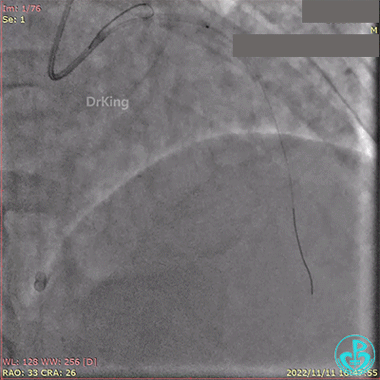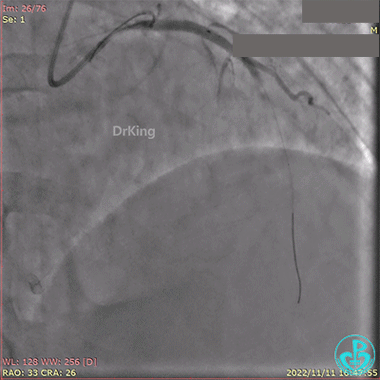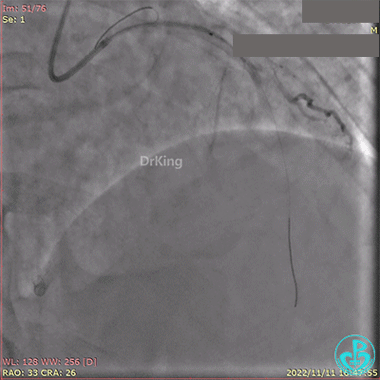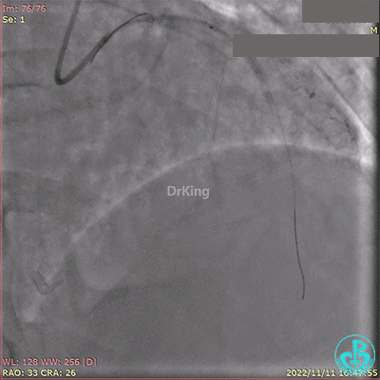
急诊冠状动脉造影提示前降支近端支架内闭塞。

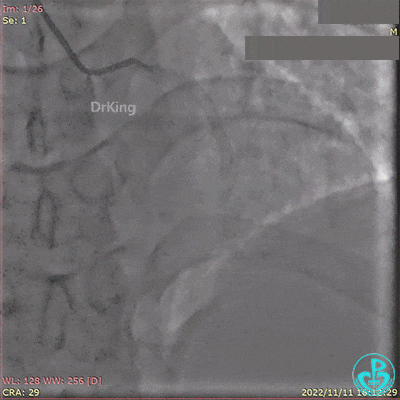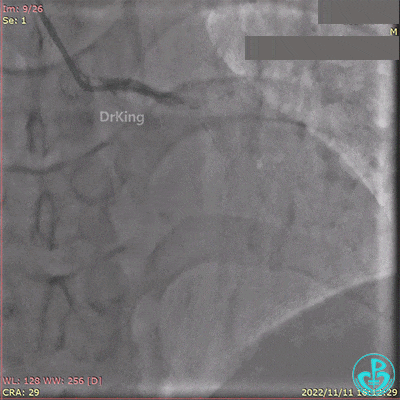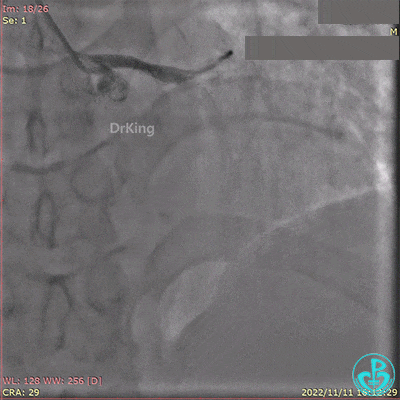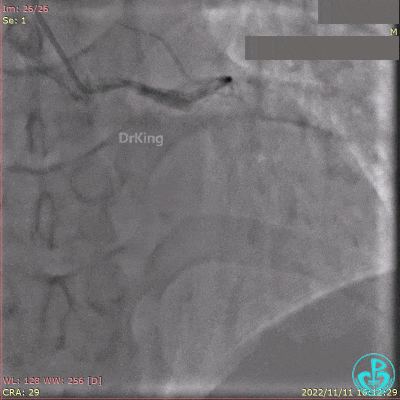
导丝通过闭塞段。
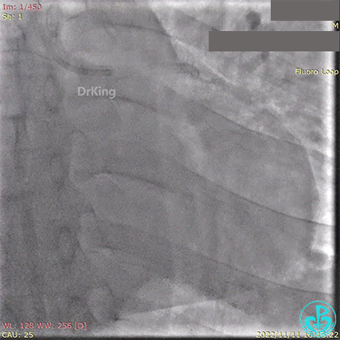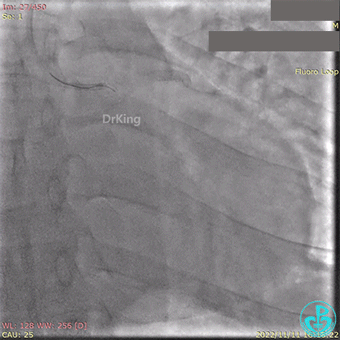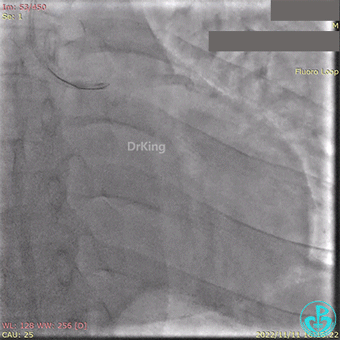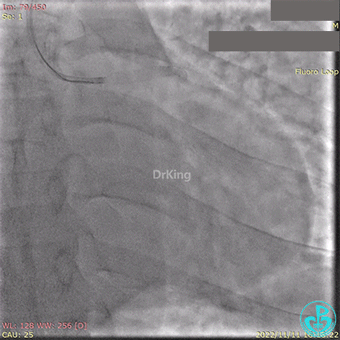
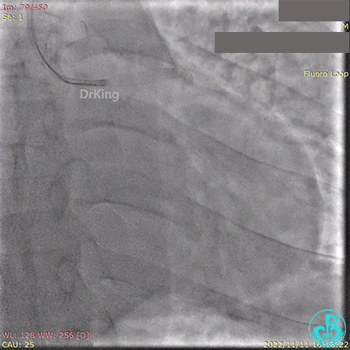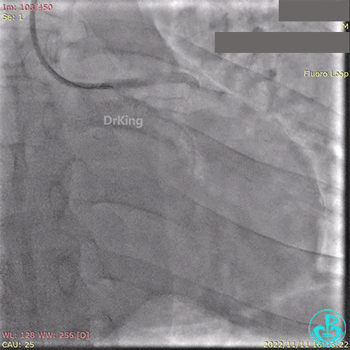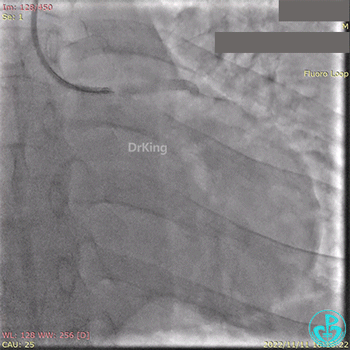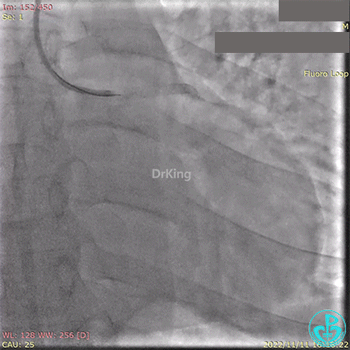
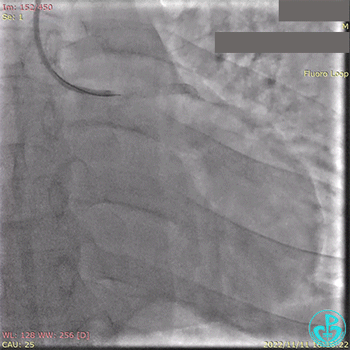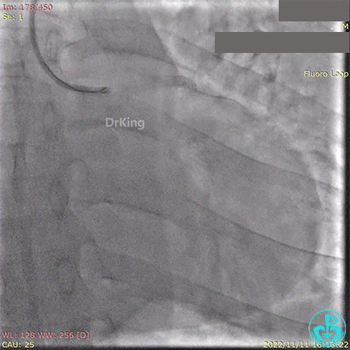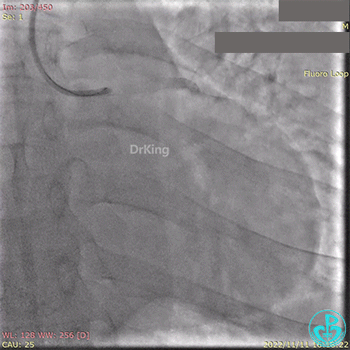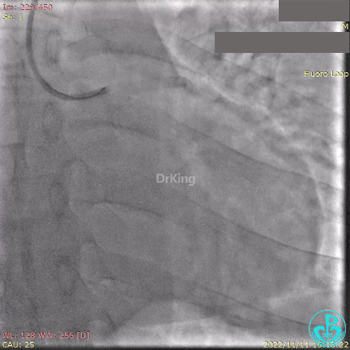
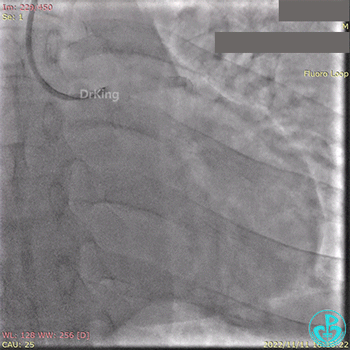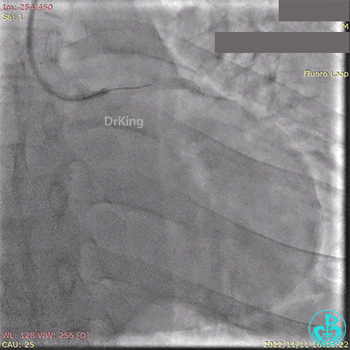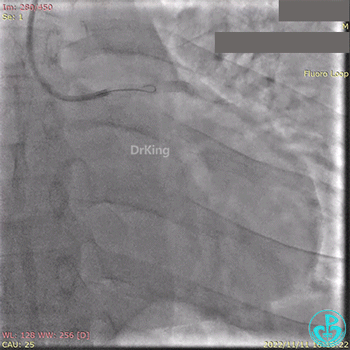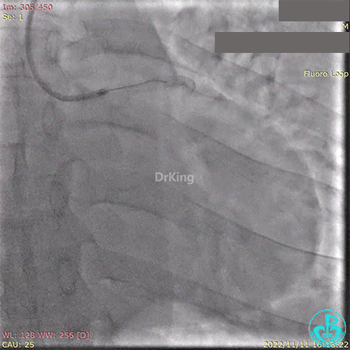
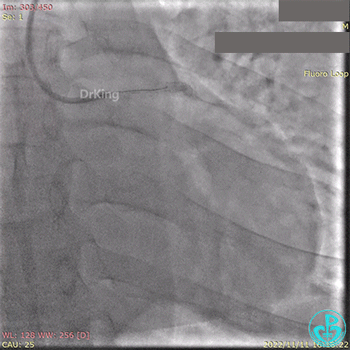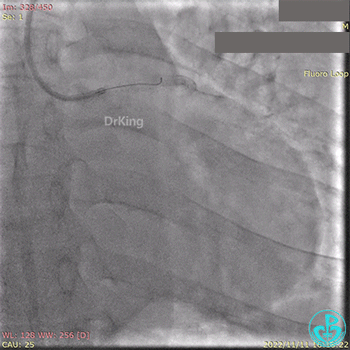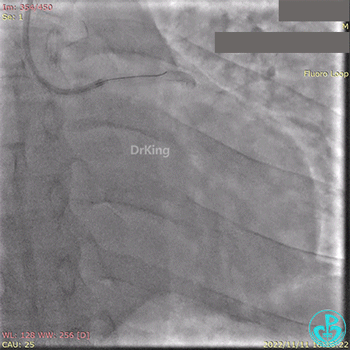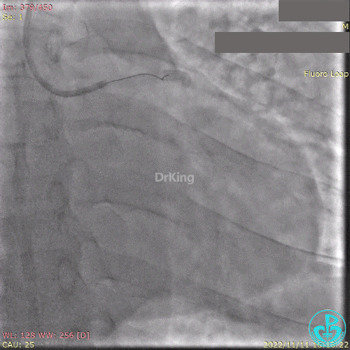

2.5×15mm球囊扩张,置入IABP。
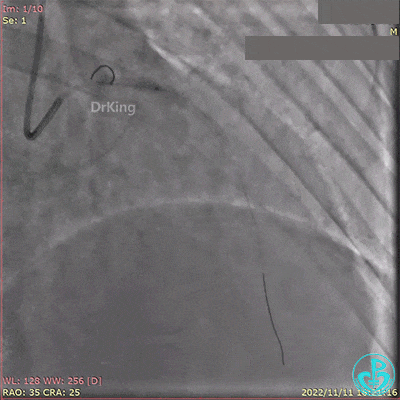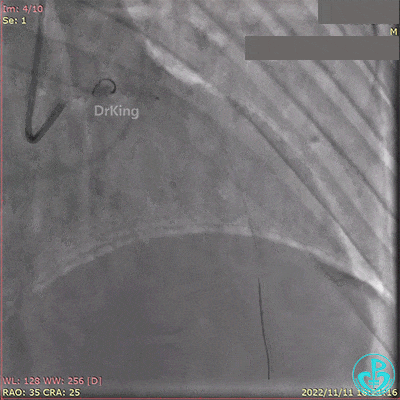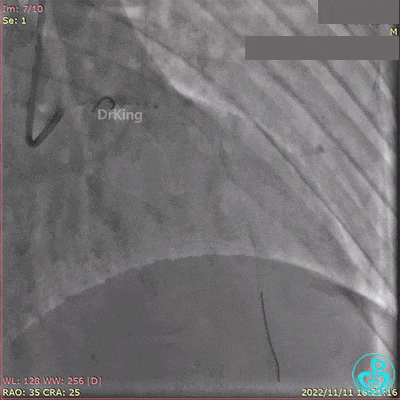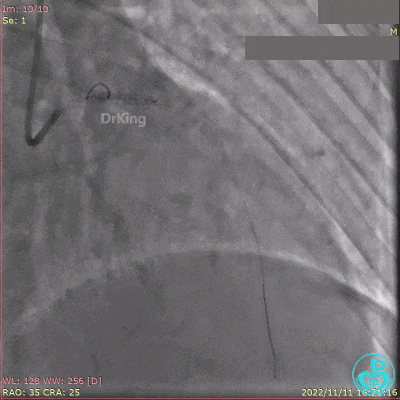
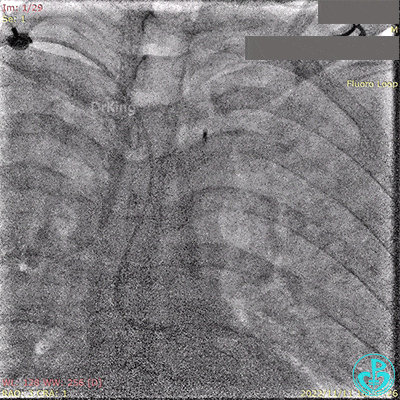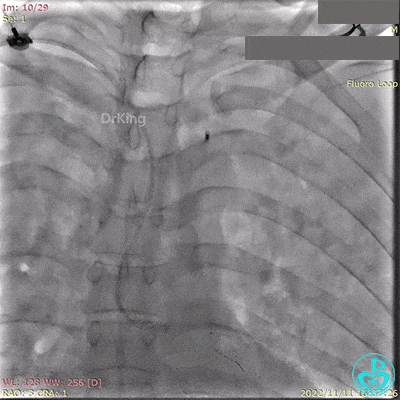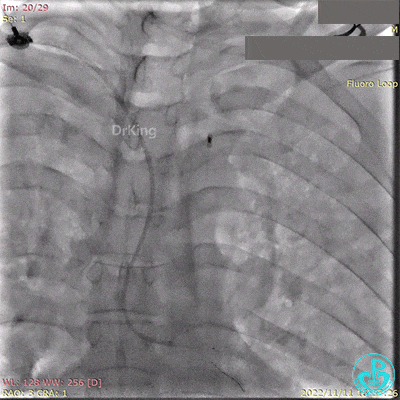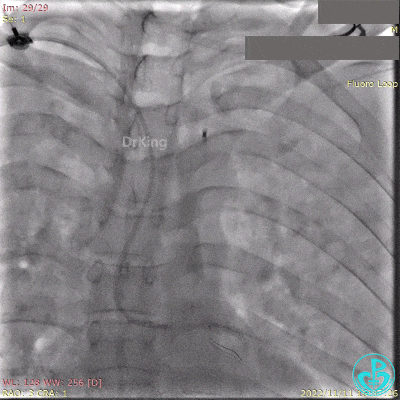
冠脉内推注20mg重组人尿激酶原溶栓,血压极不稳定。
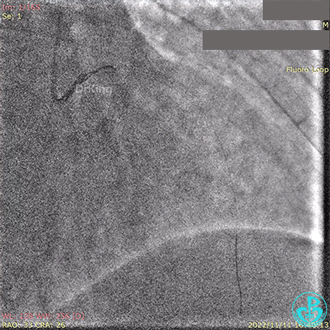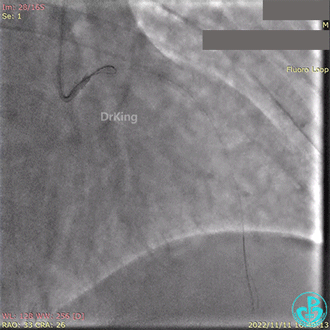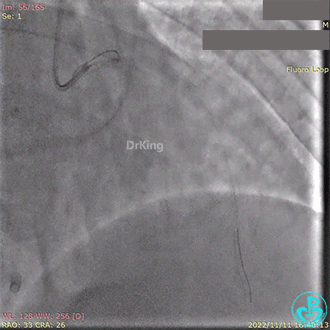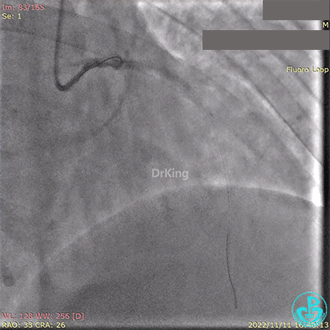
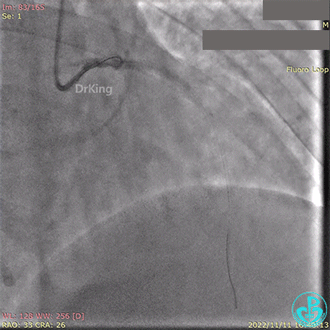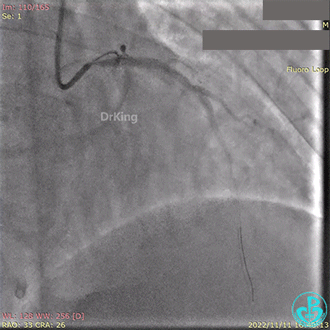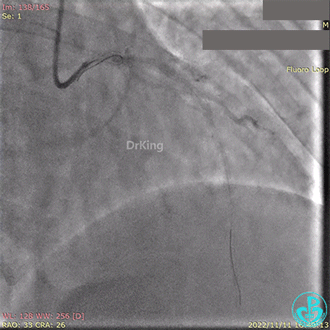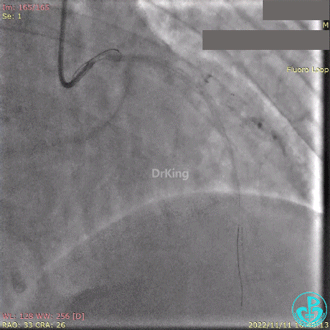
血栓抽吸,左心衰发生,抢救无效患者术中死亡。
4 术者思考
① 上台时机?
② 术中急性左心衰的处理策略?
③ 更好的方法?